Главные сосуды шеи: расположение и функции
У человека есть два основных вида магистральных артерий шеи – сонные и вертебральные (позвоночные). Обе являются парными. Правая отходит от плечеголовного ствола, левая – от дуги аорты. Далее они на уровне верхнего края щитовидного хряща разделяются на наружную и внутреннюю сонную артерию (НСА и ВСА соответственно).
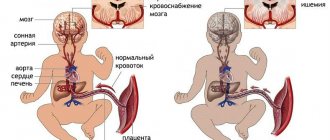
Общая сонная артерия кровоснабжает кожу головы, язык, мышцы глотки, внутренняя – орган зрения, большие полушария головного мозга и промежуточный мозг (таламус и гипоталамус).
Позвоночные артерии отходят от подключичных и через отверстия в позвонках шейного отдела направляются к головному мозгу, где они формируют так называемый вертебро-базиллярный бассейн, который кровоснабжает спинной и продолговатый мозг, а также мозжечок. ВСА и позвоночные артерии как главные источники питания головного мозга объединены под названием «брахиоцефальные» или «экстракраниальные».
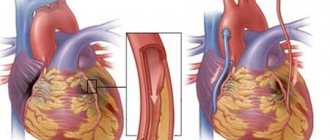
Основную проблему представляет атеросклероз внутренних сонных артерий.
Лечение атеросклероза
Лечить атеросклероз необходимо сразу после возникновения его первых симптомов. В таком случае консервативные методики будут достаточно эффективными и помогут добиться стабилизации состояния. В каждом случае схема подбирается индивидуально ‒ она зависит от стадии болезни, клинических признаков, возраста пациента и сопутствующих патологий.
Консервативное лечение обязательно включает диету. При атеросклерозе рекомендуется отказаться от жирных и жареных блюд, уменьшить потребление мяса и субпродуктов. Основу рациона должны составлять крупы, фрукты и овощи, нежирные сорта мяса и рыбы. Также могут быть назначены сосудорасширяющие препараты и специфические средства для нормализации липидного обмена.
На поздних стадиях атеросклероза может потребоваться хирургическое лечение. Операция проводится несколькими способами:
- установка катетера с целью расширения просвета поврежденного сосуда;
- каротидное стентирование ‒ малоинвазивная методика, при которой под контролем эндоскопа в пораженные артерии устанавливается стент;
- открытая хирургическая операция, наиболее инвазивный способ;
- каротидная эндартерэктомия ‒ способ вмешательства, при котором просвет сосуда очищается от вредных отложений под контролем эндоскопа.
Атеросклероз ‒ опасное заболевание сосудов, которое приводит к нарушению кровоснабжения определенных органов и тканей. В области шеи проходят жизненно важные артерии, несущие кровь к головному мозгу, поэтому их повреждение особенно опасно. Для профилактики опасных осложнений, в том числе инсульта, необходимо проходить плановые обследования, следить за самочувствием и не пропускать первые признаки болезни.
Атеросклероз сонных артерий
Патология представляет собой хроническое сосудистое заболевание, при котором в стенке сонных артерий откладывается холестерин. Со временем формируются бляшки, сужающие их просвет и нарушающие гемодинамику головном мозге. В международной классификации болезней эта патология находится под шифром I65.2. Риск ишемического инсульта (смерти участка мозга вследствие прекращения или затруднения поступления крови) при сужении просвета ВСА более, чем на 50 %, возрастает в 3 раза.
Атеросклероз ВСА является причиной примерно 20 % ишемических инсультов.
Атеросклероз сонных артерий входит в структуру так называемой цереброваскулярной болезни, которая наряду с инфарктом миокарда и инсультом занимает ведущие позиции среди причин смерти. Ее распространенность составляет примерно 6000 случаев на 100 000 населения. Особенно часто она встречается у пожилых людей.
Причины и механизм развития болезни
Атеросклероз сонных артерий развивается вследствие множества причин. Перечислим их в порядке значимости:
- Дислипидемия. Представляет собой нарушение обмена липидов, а именно появление высокого уровеня общего холестерина, липопротеидов низкой плотности («плохой холестерин»), а также низкое содержание липопротеидов высокой плотности («хороший холестерин»). Иногда встречается наследственная гиперхолестеринемия.
- Высокое артериальное давление. Постоянно повышенное АД увеличивает риск осложнений любых болезней сердца и сосудов .
- Сахарный диабет. Уже давно известно, что длительная высокая концентрация глюкозы в крови в несколько раз ускоряет развитие атеросклероза.
- Ожирение. У людей с избыточным весом уровень холестерина и триглицеридов в крови намного выше, чем у тех, которые имеют нормальную массу тела. Определить свой индекс массы тела можно здесь.
- Малоподвижный образ жизни – недостаточная физическая активность закономерно ведет к ожирению.
- Курение – компоненты табачного дыма, в том числе и никотин, способствуют образованию в организме свободных радикалов (активных форм кислорода), запускающих перекисное окисление липидов. Такой холестерин откладывается в стенках сосудов.
- Неправильное питание. Избыток в рационе мяса и недостаток овощей, фруктов и рыбы ведут к метаболическому синдрому, который повышает риски фатальных сердечных состояний.
- Стресс приводит к повышению артериального давления и выбросу гормонов, увеличивающих содержание глюкозы в крови.
- Генетическая предрасположенность.
- Мужской пол. У мужчин раньше и быстрее развивается атеросклероз, потому что женские половые гормоны (эстрогены) способны замедлять процесс формирования бляшек.
Сам механизм образования атеросклеротической бляшки довольно сложен и до конца не выяснен.
Стоит отметить, что у любого человека на крупных сосудах имеются отложения холестерина, даже у мертворожденных детей на вскрытии обнаруживают минимальные атеросклеротические изменения в стенках аорты.
На данный момент времени ученые выделяют три основные стадии атеросклероза:
- Образование липидных пятен и полосок. Первым звеном является повреждение эндотелия (внутренней оболочки) артерии, что создает благоприятные условия для проникновения частиц холестерина. Сильнее всего этому способствует высокое АД. Макрофаги поглощают молекулы липопротеида, превращаясь в пенистые клетки.
- Появление фиброзной бляшки. Далее из-за повреждения эндотелия и скопления пенистых клеток выделяются факторы роста, что приводит к усиленному делению гладкомышечных клеток и выработке соединительнотканных волокон (коллагена и эластина). Формируется стабильная бляшка с толстой и плотной фиброзной покрышкой и мягким липидным ядром, сужающая просвет сосуда.
- Формирование осложненной бляшки. Прогрессирование процесса ведет к увеличению липидного ядра, постепенному истончению фиброзной капсулы, разрыву и пристеночному тромбообразованию, почти или полностью закупоривающим просвет артерии.
В случае внутренней сонной артерии пристеночный тромб отрывается и закупоривает более мелкие сосуды (среднюю, переднюю мозговую артерии), вызывая ишемический инсульт.
Меры по предупреждению
Учеными установлено, что полностью избавить организм, в котором уже начался развиваться атеросклероз, от холестерина низкой плотности невозможно. Поэтому стоит задуматься о накоплении липопротеидов в крови до появления первых признаков.
По данным мониторинга выявлены следующие факторы риска:
- Излишне частое употребление алкоголя и никотина;
- Ожирение;
- Малоподвижный образ жизни;
- Использование в пищу продуктов с высоким содержанием холестерина;
- Наследственность
- Сахарный диабет.
Учитывая эти факторы, стоит определить наиболее актуальные для себя и стараться что-то изменить в своем ежедневном ритме и культуре питания.
Врачи утверждают, что многие заболевания намного проще вылечить, выявив их на ранней стадии. Для этого достаточно внимательно прислушиваться к сигналам своего организма и не откладывать «на потом» визит к врачу. И тогда хорошее самочувствие и физическая активность сохранится на долгие годы.
Любимые места бляшек
Наиболее часто атеросклеротические бляшки располагаются в следующих местах:
- в области бифуркации сонной артерии, т. е. там, где общая сонная разделяется на наружную и внутреннюю;
- в устье ВСА – начальный сегмент ее ответвления от НСА;
- в устье позвоночных артерий;
- в сифоне ВСА (месте изгиба при ее входе в череп).
Это объясняется тем, что в этих местах из-за неровности хода сосуда создается турбулентный (вихревой) поток крови, что увеличивает вероятность повреждение эндотелия.
Симптомы и жалобы больного
Клинические симптомы атеросклероза сосудов шеи возникают, когда просвет артерии сужен более чем на 50 %, и головной мозг начинает испытывать кислородное голодание. Как показывает практика, есть пациенты и с большей степенью стеноза, которые не предъявляют никаких жалоб и чувствуют себя вполне здоровыми. Длительная недостаточность кровоснабжения головного мозга называется хронической ишемией или дисциркуляторной энцефалопатией. Ее симптомы:
- быстрое наступление усталости, снижение физической и интеллектуальной работоспособности;
- ухудшение памяти и умственная деградация;
- утрата критического мышления;
- частые перепады настроения;
- нарушение сна – сонливость днем, бессонница ночью;
- головокружение, головная боль, шум в ушах.
Коварство атеросклероза в том, что долгое время он может протекать абсолютно бессимптомно вплоть до развития острых состояний. К ним относятся:
- транзиторная ишемическая атака;
- ишемический инсульт (ОНМК).
Транзиторная ишемическая атака (ТИА) – это резкое ухудшение кровообращения определенного участка головного мозга. Она является предынсультным состоянием. Симптомы:
- головокружение;
- нарушение равновесия, шаткость походки;
- преходящая слепота на 1 глаз;
- нарушение речи;
- онемение, чувство слабости в одной половине лица, руке, ноге и т. д.
При ишемическом инсульте наблюдается практически та же картина, но более тяжелая, с риском летального исхода, также может наступить полный паралич одной половины тела или эпилептический припадок. Основное отличие ТИА от инсульта состоит в том, что ее симптомы полностью проходят через 24 часа, а в случае с ОНМК остаются надолго, а также требуют проведения специализированных мероприятий. Если ТИА вовремя не диагностировать и не оказать квалифицированное лечение, то она может перейти в инсульт.
Симптомы болезни
Атеросклероз артерий шеи на ранних стадиях протекает бессимптомно. Вначале на их внутренней стенке формируется жировое пятно, для растворения которого синтезируются специальные ферменты. Однако, они не справляются с этой функцией, и липидные отложения начинают разрастаться и увеличиваться в размере. На данном этапе возникает стеноз ‒ сужение просвета сосуда. Это явление опасно для жизни пациента, поскольку бляшки могут препятствовать поступлению крови к головному мозгу, а на поздних стадиях ‒ полностью закупоривать артерии.
Врачи рекомендуют обратиться для проведения полной диагностики при появлении первых симптомов болезни:
- слабость, которая внезапно возникает и проходит после восстановления кровообращения;
- частые головные боли, головокружение;
- нарушение координации движений;
- спутанность мыслей, провалы в памяти, ухудшение внимания и концентрации;
- онемение, снижение чувствительности кожи лица;
- затруднение речи.
Признаки атеросклероза часто впервые проявляются во время микроинсульта, или транзисторной ишемической атаки. Он спровоцирован кратковременным прекращением поступления кислорода к головному мозгу, вызванном перекрытием просвета сосудов шейного отдела. Это состояние опасно, поскольку при длительном кислородном голодании нервные клетки отмирают и не восстанавливаются, а реабилитация длительная и заключается в формировании новых нейронных связей. При наличии предрасполагающих факторов рекомендуется проходить периодические плановые обследования для раннего выявления болезни и ее своевременного лечения.
Атеросклероз может проявляться не только в сосудах шеи, но и в других участках кровеносной системы. Так, при поражении артерий кишечника нарушается работа пищеварительного тракта, также характерно формирование бляшек в сосудах верхних и нижних конечностей. При заболевании коронарных артерий, которые несут кровь к миокарду, есть риск развития ишемической болезни сердца и инфаркта.
Частые головные боли и скачки артериального давления ‒ первые симптомы нарушения мозгового кровообращения
Признаки атеросклероза на УЗИ, доплере и дуплексе
УЗИ – это быстрый и простой способ оценить, в каком состоянии находятся сосуды. Это один из первых инструментальных методов диагностики, который назначается пациенту при подозрении на такой диагноз, как атеросклероз сонных артерий.
Существует 2 метода ультразвукового исследования сосудов:
- допплерография;
- дуплексное сканирование.
При допплерографии можно увидеть только скорость кровотока и определить, нарушен ли он. Дуплексное сканирование позволяет оценить анатомию сосуда, его извитость, толщину стенки и бляшки. Для диагностики атеросклероза сонных артерий назначается именно этот вид исследования, так как он более информативен.
Методы лечения
Лечение атеросклероза сонных артерий представляет собой сложную задачу. Способ терапии напрямую зависит от степени стеноза сосудов и клинической картины, а именно наличия дисциркуляторной энцефалопатии и перенесенных транзиторных ишемических атак и инсультов. При небольшом сужении ВСА и незначительной симптоматике, отсутствии острых состояний можно обойтись только лекарственной терапией:
- Статины (Аторвастатин, Розувастатин) – основной вид препаратов, замедляющих прогрессирование атеросклероза. Они снижают концентрацию холестерина в крови. Целевой уровень липопротеидов низкой плотности составляет меньше 1,8 ммоль/л.
- Ацетилсалициловая кислота предотвращает образование тромба на атеросклеротической бляшке. Если у пациента есть язвенная болезнь желудка или 12-перстной кишки, ему предпочтительно назначается Клопидогрель.
- Средства для снижения артериального давления. Пациенту необходимо поддерживать цифры АД на определенном уровне (<140/90 мм рт. ст., а при сахарном диабете <130/80 мм рт. ст.). Для больных с атеросклерозом из всех фармакологических групп предпочтительны ингибиторы АПФ (Периндоприл, Лизиноприл), сартаны (Лозартан, Валсартан) или антагонисты кальция (Амлодипин).
- Лекарства для сахарного диабета. Для стабилизации уровня глюкозы в крови назначают сахароснижающие средства (Метформин, Глибенкламид) или инъекции инсулина.
Какие же хирургические методы лечения применимы при атеросклерозе сосудов шеи? Есть 3 основные показания к их использованию:
- стеноз более 70 % при абсолютно бессимптомном течении;
- стеноз более 60 % при дисциркуляторной энцефалопатии;
- стеноз более 50 %, если имелись острые состояния (ТИА или ишемический инсульт).
Даже если человеку решено проводить оперативное лечение атеросклеротической бляшки в сонной артерии, он все равно должен принимать лекарственные препараты, перечисленные выше.
Существует следующие способы оперативного вмешательства при атеросклерозе ВСА, у каждого из которых есть свои тонкости и нюансы:
- каротидная эндартерэктомия – классическая и эверсионная;
- стентирование.
При классической эндартерэктомии операция выполняется под общей анестезией. После рассечения кожи и подкожной жировой клетчатки выделяется сонная артерия в области бифуркации. Затем во избежание массивного кровотечения ОСА пережимается. Проводится продольный разрез ВСА, шпателем аккуратно отделяется атеросклеротическая бляшка от интимы.
Отверстие закрывается заплатой из большой подкожной вены или синтетического материала. Ее установка предпочтительнее простого ушивания, так как имеет меньшую частоту рестенозов. Данный метод используется при протяженности бляшки более 2 см.
Эверсионная эндратерэктомия отличается тем, что предполагает не продольный разрез ВСА, а полное ее отделение от ОСА, постепенное выворачивание и очищение от холестериновой бляшки. Преимущество такого метода заключается в меньшей деформации и снижении риска рестеноза артерии. Однако он может применяться только при небольшой протяженности поражения (до 1,5-2 см).
Третий способ – эндоваскулярное стентирование. Эта операция выполняется под местной анестезией. Через прокол в бедренной артерии вводится катетер с баллончиком. Под контролем рентгеноскопии он добирается до места сужения в сонной артерии. Баллончик раздувается, затем с помощью другого катетера устанавливается металлический стент (проволочный цилиндр), удерживающий сосуд в расширенном состоянии. Данная операция малотравматична, более безопасна, не требует общей анестезии. Однако она менее эффективна по сравнению с эндартерэктомией, особенно при выраженной степени стеноза (более 85 %).
Способы лечения
Способы лечения атеросклероза шеи различны. Их можно поделить на три группы:
- Оперативное вмешательство
- Народные средства.
Лекарства, призванные избавить пациента от возникновения бляшек в сосудах, условно разделяются на следующие группы:
- Ограничивающие усваивание холестерина;
- Снижающие уровень синтеза липопротеидов клетками печени и уменьшающие их концентрацию в крови;
- Увеличивающие энергетический обмен в клетках и способствующие выведению холестерина из организма;
- Питающие клетки стенок сосудов и снижающие концентрацию пенистых клеток в них.
Главная цель операционных манипуляций – удалить уже возникшие бляшки в сосудах. Эта процедура проводится как открытым, так и закрытым способом (шунтирование).
Народная медицина дает множество советов об очищении крови от лишнего холестерина. Вот некоторые природные компоненты:
- Молодые сосновые побеги;
- Цветы и ягоды кроваво-красного боярышника;
- Цветки клевера.
Медики считают, что травяные настои не дают должного эффекта. Но многие пациенты, попробовавшие средства народной медицины на себе, утверждают, что общее самочувствие их улучшилось.
Советы специалиста: изменение образа жизни
Помимо медикаментозного и хирургического лечения, немаловажную роль играет коррекция образа жизни. Я всегда рекомендую своим пациентам отказаться от курения, регулярно заниматься физическими упражнениями, внести изменения в свой рацион питания (кушать больше овощей, фруктов и рыбы). Больным сахарным диабетом нужно периодически сдавать кровь на гликированный гемоглобин, соблюдать низкоуглеводную диету, посещать эндокринолога и принимать назначенные препараты для снижения сахара в крови.
Атеросклеротическое поражение других сосудов шеи: признаки, диагностика и лечение
Атеросклероз позвоночных артерий встречается реже и развивается в более позднем возрасте, чем сонных. Тем не менее, он является причиной 20 % ишемических инсультов затылочной области головного мозга.
Клинические симптомы следующие:
- проблемы со зрением – двоение в глазах, вспышки, молнии, затуманенность или выпадение полей зрения;
- ухудшение слуха, шум в ушах;
- нарушение равновесия, неустойчивость тела при ходьбе или стоянии;
- головокружение, иногда настолько сильное, что вызывает тошноту и рвоту.
Весьма характерным признаком поражения позвоночных артерий являются дроп-атаки. Это внезапные падения без потери сознания, возникающие при резких поворотах или запрокидывании головы. При выраженном стенозе могут развиться описанные выше острые состояния (ТИА и инсульт). Диагностика осуществляется теми же методами, что и при атеросклерозе сонных артерий – ультразвуковая допплерография и дуплексное сканирование. Иногда применяется КТ-ангиография.
Медикаментозная терапия остается без изменений, а показания к оперативному вмешательству несколько отличаются.
Если у пациента нет никаких симптомов нарушения мозгового кровообращения, то операция не проводится, даже несмотря на выраженную степень стеноза.
При наличии клинических признаков и стенозе более 50 % выполняется хирургическое вмешательство. Предпочтение отдается открытой эндартерэктомии, так как эндоваскулярное стентирование у таких больных показало очень низкую эффективность.
Методы диагностики
- Медицинский осмотр. «Свистящий» звук (шум) над сонной артерией на шее при прослушивании свидетельствует о сужении сонной артерии. Ваш врач изучит физическое и психическое состояние, например, оценит мышечную силу, память и функцию речи. Чтобы начать лечение стеноза артерии, одного осмотра недостаточно: оценить состояние помогут инструментальные методы обследования.
- Ультразвуковое исследование. Неинвазивный метод выявления атеросклероза сонных артерий — ультразвуковая допплерография. При этом исследовании оценивают кровоток, давление и сужение кровеносного сосуда с помощью регистрации высокочастотных звуковых волн (ультразвука), отражающихся от эритроцитов.
- Компьютерная томографическая ангиография (КТА). При проведении этого визуализационного обследования используют контрастное вещество, чтобы выделить сонные артерии на снимках. Контрастное вещество вводят в кровеносный сосуд. Когда оно поступает в сонные артерии, компьютерный томограф (КТ) выполняет рентгеновские снимки шеи и головного мозга с разных углов обзора.
- Компьютерная томография (КТ) головы. Этот метод визуализации позволяет рассмотреть ткани головного мозга без введения контрастного веществ, исключить наличие кровотечений и других нарушений.
- Магнитно-резонансная ангиография (МРА). Как и при КТА, при проведении этого визуализационного обследования используют контрастное вещество (без содержания йода) для выделения артерий в области шеи и головного мозга. Магнитное поле и радиоволны используют для создания трехмерных изображений поперечного сечения.
- Магнитно-резонансная томография (МРТ). Этот метод визуализации позволяет рассмотреть ткани мозга для раннего обнаружения признаков инсульта или других нарушений.
- Ангиография сосудов головного мозга. Данный традиционный инвазивный способ редко используют, поскольку при этом обследовании повышается риск развития инсульта. Как и при ангиографии сердца, в ходе процедуры контрастное вещество вводят с помощью катетера, установленного непосредственно в сонные артерии. Затем выполняют рентгеновские снимки.
Случай из практики: атеросклероз вертебральных артерий
Мужчина 57 лет начал жаловаться на небольшое головокружение, ухудшение слуха. Близкие сказали ему, что его походка стала неровной. Неделю назад, когда он резко повернул голову, произошла потеря чувства равновесия и падение, после чего пациент пришел к врачу.
При расспросе выяснилось, что он страдает гипертонией и сахарным диабетом 2 типа. Прописанные лекарства принимает нерегулярно. При измерении артериального давления тонометр показал значение 165/95 мм рт. ст. Подозревая атеросклеротическое поражение позвоночных артерий, я назначил дуплексное сканирование, в ходе которого были обнаружены стеноз правой ПА до 65 %, сужение левой ПА до 40 %. Я направил больного на хирургическое лечение.
Проведена эндартерэктомия правой ПА. Также больному прописано лекарственную терапию – Розувастатин, Ацетилсалициловая кислота, Периндоприл, Метформин. Пациент отметил значительное улучшение – головокружения прекратились, вернулось чувство равновесия.