Заболевания сердца и сосудистой системы становятся все более распространенными. Причем сталкиваются с ними не только люди пожилого и среднего возраста, но и молодые. Чувство кувыркания сердца – это симптом, на который жалуется все больше и больше людей. Если посетить несколько форумов, посвященных патологиям сердечной мышцы, то это понятие можно встретить неоднократно.
Экстрасистолия – что это?
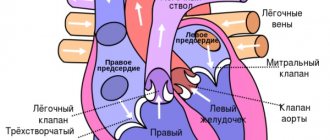
Это представитель наиболее распространенных сердечных заболеваний. Термин отражает нарушения сердечного ритма, когда сокращение происходит намного раньше, чем у здоровой мышцы. Недуг этот выявить просто, при наличии жалоб на кувыркание сердца пациента направляют на ЭКГ, которое показывает преждевременный или учащенный ритм.
В идеале, такая проблема с сердцем может быть зафиксирована даже у здорового человека, а значит, такое нарушение не требует экстренного лечения. Однако существует определенная норма, когда количество экстрасистол не опасно для жизни – не более 200. Если оно меньше, то переживать не за что, и человек абсолютно здоров, ведь как и любой другой орган сердце не может работать на 100% идеально.
Когда человек сталкивается с экстрасистолией чаще и замечает некоторые симптомы тахикардии – это повод для проведения скорейшего обследования у врача. Потому как за этими симптомами могут скрываться и более серьезные, которые могут привести к необратимым последствиям.
Бороться с экстрасистолией необходимо в следующих случаях:
- нарушения гемодинамики, обусловленные нервным сердечным ритмом;
- личные ощущения человека, когда он понимает, что частота и ровность биений сердца уже не такая и начинает доставлять дискомфорт;
- если во время обследования врач обнаруживает ухудшение показателей работы миокарда, что нельзя ни в коем случае оставлять без вмешательства медиков.
Диагностика декстрокардии
Для диагностики аномального расположения сердца применяется Холтер ЭКГ, кардиография, рентгенография. Одного любого метода уже будет достаточно для определения локализации сердца.
Дополнительно можно провести лабораторные, инструментальные и физикальные исследования, если у пациента есть общие жалобы на здоровье и в частности на работу сердца.
Комплексное исследование при декстрокардии включает такие процедуры:
- пальпация, аускультация, перкуссия;
- общий и биохимический анализ крови;
- эхокардиография, электрокардиография;
- ультразвуковое сканирование;
- КТ, МРТ, ВКГ;
- венозное зондирование органа;
- ангиокардиография.
Люди с зеркальным расположением сердца не требуют лечения, достаточно регулярно проходить профилактическое обследование и своевременно отслеживать системные заболевания у профильных специалистов.
Область локализации
Это достаточно интересное заболевание с точки зрения медицины, потому как имеет несколько типов расположения в сердечной мышце. Наджелудочковая является результатом аритмии, которая вызвана очагов появления импульсов в сердечной мышце. Находятся они обычно атриовентрикулярной перегородке или наджелудочковой области. Если человек сталкивается с желудочковой локализацией, то возникает она по причине образования в желудочках мышца абсолютно самостоятельного очага сокращения импульсов, мешающего стабильной работе сердца. С такой проблемой чаще сталкиваются мужчины преклонного возраста.
По сути, сама по себе симптоматика не имеет выраженности, но как и при других аритмических сбоях возникает чувство кувыркания сердца, замирание или учащение ритма. Для жизни эта форма локализации угрозы не несет, однако при повышенных показателях необходимо обследование и лечение.
Предсердная появляется в результате возникновения в предсердиях очагов электрических импульсов. Предсердно-желудочковая – это результат формирования очага патологии в области желудочково-предсердной перегородки.
Причины
Экстрасистолия – это заболевание, причины возникновения которого, очень схожи с теми, что характеризуют другие сердечные патологии. Среди них:
- нехватка калия в организме;
- табакокурение;
- сбои в работе артериальной системы;
- ишемия;
- проблемы в функционировании миокарда;
- употребление напитков, содержащих кофеин;
- сердечные пороки (приобретенный или врожденный).
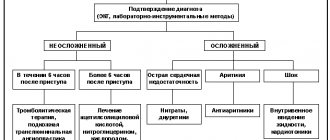
Диагностика
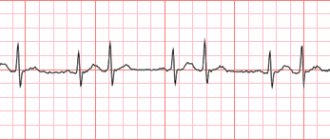
Проще всего выявить заболевание при помощи электрокардиограммы. Этот тип исследования дает гарантию точного и легкого вычисления сбоя работы сердечной мышцы, потому как на ленте вырисовываются все неправильные, нормальные и учащенные сокращения.
Однако, обнаружить экстрасистолы при помощи кардиограммы не всегда возможно, потому как процедура получения «снимка работы сердца» длится мало и именно в этот период сердце может работать, как часы. Все это обусловлен тем, что во время ЭКГ пациент находится в положении лежа, т.е. не проявляет активности, а в жизни человек обычно подвижный.
Если экстрасистолию выявить данным методом не удалось, пациенту назначается Холтеровское монтирование. Этот способ предусматривает наблюдение за больным в течение всего дня, который должен проходить в его обычном режиме. Именно таким способом врач сможет определить отсутствие или наличие сбоев в ритме работы мышц.
Почему мы используем фразеологизмы?
Таких примеров очень много. Почему мы их используем? Как показывают исследования, фразеологизмы делают нашу речь более образной и выразительной, при этом мы используем очень простые и всем известные слова и фразы, которыми говорили еще наши бабушки и прабабушки. И главное, что эти выражения получили широкое распространение как среди простых людей, так и среди интеллигенции.
Использование фразеологизмов в разговорной речи говорит о знании языка, его истории и умении пользоваться его возможностями. Также использование крылатых фраз в общении создает впечатление начитанности и дает возможность раскрыть характер оратора, помогает привлечь собеседника, делая диалог более живым, насыщенным и в целом более интересным.
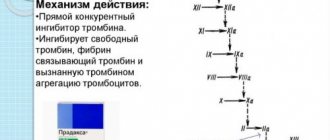
Методы лечения
Звучит странно, но подобная проблема иногда лечится всего лишь обычным посещением психолога или психиатра. Суть методики в том, чтобы вывести больного из депрессивного или тревожного состояния, которое пагубно влияет на функционирование сердца.
На практике производится и медикаментозное лечение. Для этого потребуется обратиться к врачу кардиологу, который назначит медикаменты:
- для поддержания нормальной выработки адреналина в крови;
- используемые при аритмии;
- пополняющие уровень кальция в организме.
И, как всегда, не стоит забывать о народной рецептуре. Ее нередко прописывают и врачи. К примеру, для лечения экстрасистолии сердечной мышцы можно использовать следующие рецепты:
- Сделайте настойку боярышника. Для этого нужно залить боярышник водой и настаивать на протяжении 10 дней. Полученную смесь принимать трижды в день по 10 капель.
- Настойка валерианы употребляется аналогичным образом. Для ее приготовления несколько чайных ложек растение следует залить кипятком в объеме 100 мл и варить в течение 10 минут.
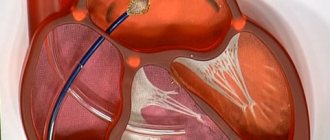
Если сердце как будто кувыркается и все вышеперечисленные методы лечения неэффективны, врачи прибегают к хирургическому вмешательству. Для этого берется специальный катетер, при помощи которого радиочастотами направляются специальные импульсы, необходимые для правильного сердечного ритма.
FacebookvKontakteTwitterWhatsApp
Аритмия
Энциклопедия здоровья / Энциклопедия болезней
Безотказно работающее сердце сравнивают с часами. В норме оно сокращается около 60-80 раз в минуту. Нарушение ритма сокращений называется аритмией — болезнь неприятная и даже опасная, способная остановить ход часов, отмеряющих жизнь.
МНОГОЛИКАЯ АРИТМИЯ
Нарисовать портрет сердечной аритмии очень трудно, настолько она многолика. Встречаются аритмии с ускоренным и замедленным ритмом. Иногда аритмии проходят бессимптомно, и человек их вообще не замечает, но бывает, что счет идет на минуты — нарушение сердечного ритма может вызвать остановку сердца. Заглянем с аритмией на прием к врачу-кардиологу:
«Доктор, у меня бывает ощущение, будто сердце переворачивается: то застучит, то остановится, а потом снова все нормально».
«Сегодня с утра чувствую слабость, головокружение, руки дрожат, а сердце колотится бешено, словно хочет выскочить». «Я стал падать в обмороки. Короткие, на несколько секунд. Но так было уже несколько раз». «Бывает, считаю пульс, он бьется-бьется и вдруг – раз, и остановится. Что это?»
Все это проявления разных видов сердечной аритмии, и насчитывается их сегодня несколько десятков.
ВАС ТУТ НЕ СТОЯЛО
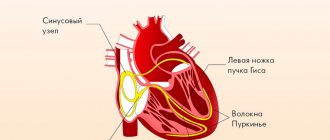
Сердце самостоятельно поддерживает свой ритм. В стенке правого предсердия есть скопление особых клеток (синусовый узел), которые с определенной частотой производят нервный импульс. Распространяясь по нервно-мышечным волокнам, он заставляет сердце сокращаться.
Вам нравится, если кто-нибудь лезет без очереди? А в работе сердца такие случаи могут происходить по несколько раз на дню. Бывает, что после того, как один импульс заставил желудочки сократиться, следующий возникает раньше, чем нужно. Из-за него происходит внеочередное сокращение сердца – экстрасистола, за которой следует небольшая пауза. Длится она обычно менее секунды, и, как правило, не ощущается. Небольшое количество экстрасистол возникает у каждого ежедневно и не считается болезнью, даже если мы чувствуем короткий толчок в груди или замирание сердца. В этом случае достаточно принять успокаивающее.
Бороться с экстрасистолами надо начинать, если их количество становится очень большим, увеличивается при нагрузке и ухудшает самочувствие. Такая аритмия нередко возникает на фоне других болезней: инфекций, отравлений, болезней щитовидной железы и, конечно же, сердечно-сосудистой системы: высокое артериальное давление, сердечная недостаточность, ишемическая болезнь сердца. Прежде всего лечить, конечно, нужно их. Но не всегда это приводит к уменьшению числа экстрасистол, и тогда в ход идут другие методы.
БЬЕТСЯ СЕРДЦЕ НЕ СПЕША
У спортсменов и просто физически тренированных людей сердце работает реже обычного — до 45-50 уд/мин. Во сне ритм может еще больше замедляться. И всё это считается нормой. Такой редкий ритм называется физиологической брадикардией. Если она не вызывает неприятных ощущений и не связана с каким-либо заболеванием, лечить ее не надо.
| КАК ВЫЯВИТЬ АРИТМИЮ? Электрокардиограмма (ЭКГ) ответит на большинство вопросов. Если ее не успели сделать во время приступа, применяют метод суточного мониторирования ЭКГ по Холтеру. Больной 24-48 часов носит на себе маленький прибор, записи которого потом анализируются. ЭКГ-картирование идет в ход в более сложных случаях, когда надо досконально изучить всю поверхность сердца, чтобы обнаружить очаг, ответственный за появление аритмий. Электрофизиологическое исследование. В полость сердца через бедренную вену вводят электрод, находят аномальную зону и проверяют наличие дополнительных проводящих путей. Если они обнаруживаются, то тут же выполняют радиочастотную аблацию, разрушая место, где рождается аритмия. |
Совсем другое дело, когда редкий ритм сердца сопровождается слабостью, головокружением, приступами стенокардии, одышкой, обмороками. Это уже опасно. Подобные брадиаритмии возникают, когда нарушается нормальное проведение импульсов по сердцу (в случае блокад) или выработка импульсов синусовым узлом (синусовая брадиаритмия). Причин возникновения брадиаритмий много. Очень часто они сопутствуют инфаркту миокарда (особенно если он локализуется в нижней стенке левого желудочка). Блокаду в сердце могут вызвать некоторые медикаменты. Пагубно влияют на работу синусового узла и многие инфекционные и химические токсины.
Выбор средств, ускоряющих сердечный ритм, невелик. Порой единственный способ спасти человека с опасной для жизни брадиаритмией — электрокардиостимуляция (ЭКС). В сердце через вену вводят электрод — тонкую проволочку, подсоединенную к небольшому прибору, который подаёт электрические импульсы на миокард, заставляя его нормально сокращаться. ЭКС может быть временной, но если брадиаритмия сохраняется, прибегают к постоянной. При этом прибор, подающий импульсы (по размеру часто не больше спичечного коробка), вживляют под грудную мышцу. Устройство эффективно работает не менее 8 лет, потом его заменяют на новое. С кардиостимулятором можно спокойно жить долгие годы и качество жизни при этом не только не страдает, но и существенно улучшается. Миллионы людей на Земле, в том числе и очень известных, носят в себе такие приборы.
ТОРОПИТСЯ СЕРДЦЕ, ВОЛНУЕТСЯ
Любая физическая или эмоциональная нагрузка приводит к ускорению ритма сердца. Это нормальная, физиологическая тахикардия. Но если сердце безо всякой причины начинает колотиться с частотой превышающей 100-120 уд/мин, да ещё и с неправильным ритмом, это уже нехорошо. Самая частая причина такой бешеной скачки — мерцательная аритмия (одна из разновидностей тахиаритмий).
Мерцательная аритмия часто возникает у людей с гипертонией, ишемической болезнью сердца, ревматизмом. Ощущения при этом могут быть самыми разнообразными: сердцебиение, перебои, внезапная слабость, потливость, головокружения, одышка, нехватка воздуха, всевозможные боли в грудной клетке.
Страшна не сама мерцательная аритмия, а ее последствия.
* Первое – угроза тромбоэмболии. На стенках «мерцающих» предсердий постепенно формируются тромбы, которые могут оторваться и улететь по сосудам в разные органы. Часто мишенью для этих тромбов становится головной мозг, и тогда они оказываются причиной инсульта. Считается, что тромбы в полости предсердий могут появиться уже через 48 часов после начала приступа мерцательной аритмии. Вот почему крайне важно успеть устранить ее именно за это время.
* Вторая причина – развитие сердечной недостаточности. Сердце начинает уставать работать с большой частотой, как следствие появляются отеки, постоянная одышка вплоть до тяжелой инвалидности.
Но бывает и так, что мерцательная аритмия носит упорный, постоянный характер. Люди живут с мерцательной аритмией годами, правда, они вынуждены постоянно принимать средства, разжижающие кровь. В 2002 году закончилось крупное международное исследование AFFIRM, в котором более чем 4000 больных аритмией разделили на две группы. У одних всеми силами боролись за сохранение правильного ритма, а у других только назначали лекарства для снижения ритма сердца до 80 уд/мин и проводили профилактику тромбоэмболий (разжижали кровь). Результаты исследования оказались довольно неожиданны: через 3,5 года наблюдения количество опасных осложнений у всех больных было одинаковым. Так что не всегда с мерцательной аритмией надо бороться любыми способами.
ВЕРНИТЕ СЕРДЦУ РИТМ
* Самый известный и простой прием для нормализации сердечного ритма – натужиться, на 5-10 секунд задержать дыхание и напрячь мышцы брюшного пресса. Но он помогает не всегда – в частности, он не годится при наджелудочковой тахикардии, для которой характерен частый, но правильный пульс. Если этот способ не помог, поспешите к врачу.
* Мерцательную и любую другую тахиаритмию снимают с помощью лекарств или электрической кардиоверсией, когда правильный ритм восстанавливают коротким электрическим разрядом. Но, увы, не навсегда. У многих людей приступы аритмии возникают вновь, и довольно часто. Раньше единственным радикальным средством избавления от них была операция на открытом сердце. Сегодня существует более щадящий «закрытый» метод – радиочастотная аблация. В течение 20 лет он уже успешно применяется в московском Научном центре сердечно-сосудистой хирургии им. А.Н.Бакулева. Через сосуды вводят электроды и с помощью радиочастотного пучка разрушают зону дополнительной проводимости сердца – тот микроскопический участок, в котором и возникают лишние импульсы.
* Таким же образом удается победить и желудочковую аритмию, которая часто возникает после инфаркта миокарда. Но если человек перенес не один инфаркт, и в желудочке образовалось несколько рубцовых зон, таким больным в сердце вживляют дефибриллятор — устройство, контролирующее ритм сердечных сокращений. Оно само распознает начало приступа, производит стимуляцию, а если это не помогает – наносит разряд, чтобы восстановить ритм.
Консультант — врач-кардиолог, д.м.н., профессор, руководитель кардиологического отделения НЦССХ им. А.Н.Бакулева, член-корреспондент РАМН Елена Голухова.
Подробную статью о диагностике аритмии читайте в другом разделе нашей Энциклопедии.