Профилактика заболевания
Самая главная мера для предупреждения приобретенного порока сердца – тщательная профилактика тех заболеваний, которые к нему приводят. Нужно вовремя диагностировать и лечить ангину, проводить профилактику ревматизма и его рецидивов.
Необходим корректный режим физических нагрузок и питания. При этом спорт не должен быть тяжелым или предполагающим соревнования. Следует вести активный образ жизни, не перегружать ребенка умственной работой. В число ежедневных «ритуалов» следует ввести утреннюю зарядку, которую родители могут делать вместе с ребенком, подавая пример правильного образа жизни. Наиболее благоприятными видами спорта можно назвать плавание, вело- и пешие прогулки.
Преимущества «СМ-Клиника»
- Наши педиатры и кардиологи – одни из лучших в Санкт-Петербурге.
- Диагностика ведется на современном оборудовании.
- Отсутствуют очереди.
- Диагноз ставится в короткие сроки, назначается самое эффективное в конкретном случае лечение.
Запишитесь на прием при первых признаках у вашего ребенка приобретенного порока сердца. В «СМ-Клиника» будет сделано все для того, чтобы он быстро и навсегда вернулся к здоровой жизни.
Источники:
- А.Н. Калягин. Особенности ведения больных с ревматическими пороками сердца и хронической сердечной недостаточностью // Современная ревматология, 2009, №3, с.24-29.
- Р.К. Джорджикия, Г.И. Харитонов. Современные аспекты диагностики и лечения приобретенных пороков сердца // Казанский филиал ЗАО «Аптека-Холдинг», 2003, №2, с.25-26.
- Е.И. Киношенко. Неотложные состояния при приобретенных пороках сердца // Медицина неотложных состояний, 2013, №4(51), с.9-24.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Методология лечения
После появления приобретенного порока сердца организм компенсирует нарушенную функцию кровообращения. То есть больной ребенок не ощущает дискомфорта, не испытывает потребности в лечении.
Медикаментозная терапия назначается для стабилизации сердечного ритма, сведения на нет риска сердечной недостаточности, рецидивов и осложнений того заболевания, которое вызвало порок.
Главным же методом лечения является оперативное вмешательство. В ходе него сердечный клапан может подвергаться изменению, то есть корректируется дефект, восстанавливается правильная функция. Либо осуществляется замена поврежденного клапана на искусственный (протезирование). Источник: Е.И. Киношенко Неотложные состояния при приобретенных пороках сердца // Медицина неотложных состояний, 2013, №4(51), с.9-24
Диагностика
Если функциональные нарушения ЖКТ приобретает хронические формы, необходимо провести обследование у гастроэнтеролога, что поможет выяснить причину плохого самочувствия.
Также может понадобиться консультация других специалистов. Например, диетолога, который поможет подобрать наиболее подходящую диету.
Диагностика протекает в несколько этапов. На первом это первоначальный визуальный осмотр пациента и сбор анамнеза.
Затем необходимо пройти обследование. Среди них анализ кала и мочи, колоноскопия,гастроскопия, УЗИ брюшной полости, компьютерная томография и ряд других процедур.
После постановки диагноза назначается лечение функционального нарушения ЖКТ. К лечению привлекаются врачи психотерапевты, физиотерапевты, эндокринологи, диетологи.
Назначаются медикаментозные методы лечения заболевания, особое внимание обращается на правила приема пищи, физические нагрузки, режим труда и отдыха. Только соблюдение всех этих компонентов может гарантировать избавление от недуга.
Что известно о COVID-19 у детей до года
У детей в возрасте от 1 месяца до года заболевание протекает тяжелее, чем у новорожденных. Частота тяжелого и критического течения болезни значительно больше других возрастных групп. Симптоматика чаще всего связана с расстройством желудочно-кишечного тракта. Сопутствующие признаки, которые могут сигнализировать о коронавирусе у грудничков: появление диареи, периодические приступы рвоты, незначительное повышение температуры тела. Стул жидкий болотного цвета, может быть с прожилками крови. Сухой кашель и затруднение дыхания (вплоть до одышки). Один из видимых симптомов у грудничков, который указывает на нехватку воздуха – раздутые крылья носа ребенка.
Расстройство желудочно-кишечного тракта при ковиде у детей до года часто сопровождается болью в животе. Данный симптом можно определить самостоятельно по некоторым признакам в поведении ребенка:
- прижимает ножки к животу или часто ими дергает;
- отказывается от еды или мало ест, а сразу после принятия пищи начинается сильная рвота;
- часто просыпается или не может уснуть.
Подобные симптомы бывают и при функциональных нарушениях, например, младенческих коликах, поэтому определить болезнь должен врач-педиатр.
Вызвать на дом врача-педиатра клиники Euromed Kids можно по телефону: +7 812 331 00 00
Тяжелая форма заболевания чаще сопровождается поражением нижних дыхательных путей с гипоксией разной степени, признаками выраженного воспаления по лабораторным показателям и гиперкоагуляционным синдромом – нарушением свертывания крови.
Среди осложнений, которые могут развиться на фоне расстройства, – интоксикация организма. При рвоте и интенсивной диарее может наступить обезвоживание. Ребенок может хотеть пить, но из-за интенсивной рвоты поступление воды в организм осложняется. При обезвоживании требуется срочная медицинская помощь.
Также врачи выделяют у детей такое осложнение, как сухость слизистых. Пересыхают губы, может начаться шелушение языка. В таком случае следует обратиться за консультацией к врачу-педиатру для назначения рекомендаций по устранению неприятного симптома.
Главное помнить: определять самостоятельно диагноз ребенка, заниматься самолечением или ждать появления других симптомов категорически не рекомендуется!
Последствия ковида у детей могут быть серьезней, чем сама коронавирусная инфекция. Поэтому только врач должен контролировать течение заболевания и при необходимости назначать препараты, направленные на устранение сопутствующих признаков болезни.
Следует незамедлительно обратиться к врачу, если наблюдается один или несколько симптомов:
- резко повышается температура (до 38-39 градусов);
- начинаются судороги;
- жидкий стул происходит чаще 5-7 раз в сутки, в каловых массах наблюдаются кровянистые сгустки;
- затрудняется дыхание, при вдохе или выдохе прослушивается свист или хрипы;
- учащается сердцебиение.
Вызвать на дом врача-педиатра клиники Euromed Kids можно по телефону +7 812 331 00 00
Клиническая картина
Проявления кардиопатии отличаются, в зависимости от ее формы. Для застойной разновидности болезни характерны следующие признаки:
- болевые ощущения давящего и ноющего характера в груди, не купируемые «Нитроглицерином»;
- появление признаков цианоза на лице (посинения кожи);
- деформация грудной клетки из-за гипертрофии сердца (появление «сердечного горба»).
Признаки застойной кардиопатии прогрессируют крайне быстро. Постепенно болезнь приводит к ограничению возможности двигаться.
Рестриктивная форма патологии проявляется следующими симптомами:
- болевые ощущения в области сердца;
- одышка при любой физической активности;
- отеки лица;
- рост живота.
Диагностируется рестриктивная разновидность болезни преимущественно в тропиках. Физическая активность больного значительно снижается из-за усугубляющегося состояния.
Гипертрофический вид недуга имеет ярко выраженную симптоматику:
- острая боль в груди;
- проявление аритмии;
- постоянная одышка;
- потеря сознания;
- головокружение.
Постепенно развивающаяся сердечная недостаточность усугубляет состояние больного. В запущенных случаях даже при легкой физической нагрузке возможен летальный исход.
Для ишемической кардиопатии свойственны такие симптомы:
- аритмия;
- болевые ощущения в сердце;
- частая одышка;
- общая слабость;
- нехватка кислорода;
- чрезмерное потоотделение;
- побледнение кожного покрова;
- потеря сознания.
Симптомы становятся более выраженными при физической нагрузке. Сердечная недостаточность из-за ишемии быстро прогрессирует и может привести к отрыву тромба и летальному исходу.
Проявление вторичного типа патологии зависит от локализации и выраженности первичного патологического процесса. Чаще всего она выражается следующими симптомами:
- чрезмерная потливость;
- отеки;
- ощущение сдавливания в области сердца;
- кашель;
- частая одышка.
Вторичная кардиопатия у детей обычно прогрессирует по мере развития первичного заболевания. Во время диагностики врачи видят ее в виде нарушения целостности миокарда.
Функциональная разновидность проявляется признаками вегетососудистой дистонии:
- предобморочное состояние;
- приступы одышки;
- аритмии (преимущественно тахикардии, экстрасистолии);
- чрезмерное потоотделение.
Развитие болезни зависит от степени перегрузки ребенка. Если проблему не выявить своевременно, то избежать серьезных патологических изменений миокарда не удастся.
Обнаружить кардиопатию как у новорожденных, так у детей в подростковом периоде, затруднительно. Симптомы, свойственные болезни, чаще всего приписывают прочим патологиям сердечно-сосудистой системы. Поставить точный диагноз врач может лишь с помощью комплексного инструментального обследования.
Диагностика антифосфолипидного синдрома
Диагностика антифосфолипидного синдрома включает оценку клинических проявлений, данные лабораторных и визуальных исследований.
Верность диагноза зависит от наличия саппоровских критериев, включающих:
- эпизоды тромбоза, даже единственный эпизод;
- патология беременности;
- смерть нормально развивающегося плода до десятинедельного срока;
- преждевременная родовая деятельность;
- два и более выкидыша;
- наличие антикардиолипиновых антител;
- выявление волчаночного антикоагулянта.
Диагноз «антифосфолипидный синдром» считается достоверным, если у человека дважды выявили минимум по одному клиническому и лабораторному критерию.
Лабораторная диагностика антифосфолипидного синдрома считается достоверной при соблюдении таких условий:
- умеренно повышенный или высокий уровень антител к кардиолипину определяется дважды. Минимальный интервал между обследованиями — 12 недель;
- тест на волчаночный антикоагулянт в плазме крови проводится дважды, с интервалом в 6 недель.
Диагноз «антифосфолипидный синдром» подтверждается, если оба исследования продемонстрировали положительные результаты. Кроме того, нужно установить факт удлинения фосфолипидзависимой фазы свертывания плазмы. С этой целью применяется ряд специализированных тестов. При смешивании плазмы больного с плазмой здорового человека результаты тестов не изменяются, тогда как при добавлении фосфолипидов показатели нормализуются. Кроме того, при подозрении на АФС следует исключить другие коагулопатии, которые характеризуются похожими симптомами и лабораторными показателями.
Причины гиперкинезов у детей
Список состояний, которые могут спровоцировать гиперкинетическое расстройство поведения у детей, достаточно обширен. Наиболее распространенными причинами развития патологии являются:
- врожденные аномалии развития центральной нервной системы;
- различные состояния, которые привели к повреждению ЦНС, в том числе и родовые травмы;
- острые интоксикации, вызванные лекарственными средствами, химическими соединениями, некоторыми эндокринными патологиями;
- инфекционные заболевания, затрагивающие ЦНС или ткани головного мозга (менингит, энцефалит);
- чрезмерная нагрузка на психику ребенка (стрессы, неврозы, повышенная детская тревожность).
В некоторых случаях толчком к развитию патологии может стать нестабильная обстановка в семье, какие-либо тяжелые эмоциональные переживания, страхи, повышающие нагрузку на лимбическую систему головного мозга и вызывающие непроизвольные движения.
COVID-19 у детей от 6 до 12 лет
Симптомы ковида у детей от 6 до 12 лет схожи с типичной клинической картиной ОРВИ – боли в горле, заложенность носа, кашель. Подъем температуры от 37 до 38 градусов у них бывает чаще, чем у детей младшего возраста. К клинической картине добавляются такие симптомы у детей от 9 до 12 лет, как ломота в мышцах и суставах, конъюнктивит, сыпь фиолетово-красных оттенков, снижение аппетита, миалгия (боль в мышцах) и головная боль. Течение болезни у детей данной возрастной категории больше напоминает симптоматику коронавируса у взрослых. COVID-19 у подростков
У детей старше 12 лет чаще встречается классическая клиническая картина коронавирусной инфекции. У них возможно развитие интенсивного сухого кашля, боль в горле, наличие насморка, потеря обоняния и вкуса, а также искаженное восприятие запахов. В отличие от пациентов младших возрастных групп, у подростков может возникать недомогание с головной и мышечной болью. Особенно опасен COVID-19 для тех подростков, у которых ранее были выявлены заболевания сердца. Под воздействием вируса повреждается миокард, что приводит к серьезным последствиям, связанным с работой сердца.
Даже если главных симптомов не наблюдается, лучше обратиться к врачу-педиатру, который назначит дополнительное обследование и установит правильный диагноз.
Вызвать на дом врача-педиатра клиники Euromed Kids можно по телефону +7 812 331 00 00
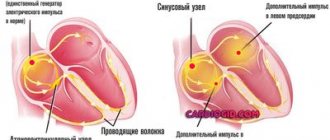
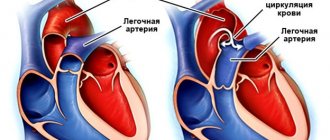
Диагностика приобретенного порока
Наиболее важным при диагностике является сбор анамнеза. Врачом анализируются перенесенные и имеющиеся заболевания, их тяжесть, особенности течения, результативность проведенной терапии. С пристальным вниманием рассматриваются жалобы ребенка, специалист опрашивает о травмах в области грудной клетки. Родителей ребенка обязательно спрашивают о сердечных болезнях или патологиях у кого-то в семье, о случаях пороков сердца.
Производится осмотр ребенка. С помощью стетоскопа определяются шумы, легочные хрипы. Врач измеряет АД, выполняет простукивание, чтобы определить границы сердца, соответственно, его размер.
Знание вида шумов может помочь предварительно определить тип сердечного порока.
На основе комплексного анамнеза и осмотра пациенту могут назначаться различные лабораторные и аппаратные исследования.
- Определение размера печени.
- Общий анализ мочи.
- Клинический анализ крови.
- Биохимический анализ крови.
- ФКГ.
- ЭКГ.
- ЭХО-КГ.
- .
- Рентгенография с контрастом.
- МРТ. Источник: Р.К. Джорджикия, Г.И. Харитонов Современные аспекты диагностики и лечения приобретенных пороков сердца // Казанский филиал ЗАО «Аптека-Холдинг», 2003, №2, с.25-26