При нормальном строении сердца в левое предсердие впадают легочные вены, и именно по ним насыщенная кислородом кровь поступает в левый желудочек, а затем – в аорту. Далее она разносится артериями по большому кругу кровообращения.
Под воздействием ряда внешних негативных факторов во внутриутробном периоде могут создаваться условия для формирования такого врожденного порока развития сердца как аномальный дренаж легочных вен (АДЛВ), при котором эти сосуды впадают не в левое, а в правое предсердие, полые вены или венечный синус. Такое ненормальное расположение сосудов может быть частичным или тотальным, т. е. с правым предсердием может сообщаться часть отдельных легочных вен или все устья этих сосудов. Именно от этих факторов во многом зависит состояние больного.
По данным статистики, АДЛВ выявляется у 1,5-3% пациентов с врожденными пороками развития сердца. Чаще такая патология обнаруживается среди мужчин.
Нередко АДЛВ сочетается с такими аномалиями развития сердца как открытое овальное окно и дефект межпредсердной перегородки. А у 20% больных ему сопутствуют другие дефекты: общий артериальный ствол, тетрада Фалло, декстрокардия, дефект межжелудочковой перегородки, недоразвитие левых камер сердца и др. Кроме этого, у пациентов с этим диагнозом нередко выявляются внекардиальные аномалии развития: подковообразная почка, поликистоз почек, гидронефроз, пупочные грыжи, дивертикулы кишечника и пороки развития опорно-двигательного аппарата или эндокринной системы.
В этой статье мы ознакомим вас с предположительными причинами, разновидностями, проявлениями, способами выявления и лечения аномального дренажа легочных вен. Полученная информация поможет вам понять суть такого врожденного порока сердца, и вы сможете задать интересующие вас вопросы лечащему врачу.
Немного истории
Впервые этот редкий врожденный порок был описан Вилсоном еще в 1798 году, но его варианты более детально были рассмотрены только после накопления достаточного кардиохирургического опыта в 50-60 годах XX века. Первая удачная операция по коррекции этой патологии была выполнена Миллером в 1951 году. Впоследствии кардиохирургические методики совершенствовались, и в 1956 году была проведена радикальная коррекция АДЛВ при помощи поверхностной гипотермии. В этом же году подобное вмешательство было выполнено с использованием искусственного кровообращения.
На территории СССР впервые успешная операция по устранению такого порока сердца была проведена Николаем Михайловичем Амосовым в 1978 году, а о выполнении серии удачных коррекций у детей раннего возраста в 1984 году сообщил один из ведущих российских кардиохирургов Георгий Эдуардович Фальковский.
Причины
Вероятно, определенную роль в развитии АДЛВ играет наследственность.
Вероятными причинами развития АДЛВ могут становиться те же внешние факторы, которые провоцируют и другие врожденные аномалии строения сердца и сосудов:
- наследственность (мутации хромосом);
- прием некоторых тератогенных лекарств;
- воздействие токсических веществ на организм во время беременности;
- вредные привычки будущей матери;
- перенесенные беременной инфекционные заболевания;
- эндокринные нарушения;
- токсикоз;
- неблагоприятная экология.
Разобщенность легочных вен с левым предсердием может вызываться следующими факторами:
- отсутствие их соединения с левым предсердием – формируется из-за того, что под влиянием вышеописанных внешних причин левопредсердный вырост не может связаться с венозными сплетениями будущего легкого;
- ранняя атрезия легочной вены – происходит при первоначальном соединении легочного сосудистого ложа и общей легочной вены, просвет которых впоследствии облитерируется, и кровь из легких начинает поступать через иные коллатеральные пути.
Причины изменения дренажа легочных вен у новорожденных
Точные причины, по которым формируется АДЛВ, неизвестны. Предполагается, что он развивается, как и другие сердечные аномалии, при генетической предрасположенности, мутациях клеток плода и действии на него вредных факторов среды:
- прием препаратов с тератогенным эффектом;
- интоксикации матери, как в быту, так и на производстве, особенно на раннем сроке беременности;
- курение и употребление спиртных напитков будущей мамой;
- инфекции, перенесенные во время беременности;
- гормональные нарушения;
- токсикоз начала беременности;
- проживание в экологически неблагоприятном районе и так далее.
Действие этих факторов не в 100% случаев приведет к развитию порока сердца у ребенка. Для этого необходимы и другие, пока неизвестные науке предпосылки.
Непосредственно разобщение ЛВ и левого предсердного отдела развивается по одному из двух основных механизмов:
- во время внутриутробного периода вырост левого предсердия не объединяется с зачаточными ЛВ;
- формируется раннее закрытие, или атрезия, эмбриональных сосудистых путей, в частности, ЛВ; кровь из легких оттекает по другим венозным ветвям.
Рекомендуем прочитать статью о МРТ сердца. Из нее вы узнаете о показаниях для МРТ сердца, подготовке к процедуре, возможных осложнениях после и результатах обследования. А здесь подробнее о легочной эмболии.
Разновидности
АДЛВ бывает двух типов:
- Тотальный (или полный). При таком пороке кровообращение между большим и малым кругом полностью прекращается, так как сообщение между легочными венами и левым предсердием отсутствует. Эта форма порока несовместима с жизнью, однако у ребенка могут присутствовать такие сопутствующие аномалии развития сердца как дефекты межпредсердной или межжелудочковой перегородки, немного компенсирующие подобное существенное нарушение гемодинамики. В таких случаях малыш может некоторое время жить. Однако в большинстве случаев без своевременной кардиохирургической коррекции тотального АДЛВ дети погибают до первого года жизни.
- Частичный. При такой аномалии одна из ветвей легочных вен сообщается с левым предсердием, и состояние гемодинамики у больного зависит от объема сброса крови.
В зависимости от уровня впадения легочных вен в левое предсердие выделяют четыре анатомических варианта АДЛВ:
- надсердечный (или супракардиальный) – наблюдается почти у 55% новорожденных и сопровождается впадением легочных вен в систему верхней полой вены;
- сердечный (или интракардиальный) – выявляется у 30% больных и сопровождается впадением легочных вен в правое предсердие или венечный синус;
- подсердечный (или субкардиальный, инфракардиальный) – наблюдается у 12% детей и сопровождается впадением легочных вен в нижнюю полую или воротную вену (иногда в лимфатический проток);
- смешанный – выявляется у 3% новорожденных и может сопровождаться различными вышеописанными вариациями впадения легочных вен.
Открытый артериальный проток
Проток отходит от аорты на уровне левой подключичной артерии и впадает в ствол легочной артерии в месте его деления на две ветви (рис.91).
Рис.91.
Открытый артериальный проток (схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация левого желудочка.
- Объемная перегрузка левого желудочка.
- Дилатация левого предсердия (увеличение отношения диаметра левого предсердия к диаметру аорты).
- Объемная перегрузка левого предсердия.
Двухмерная ЭхоКГ:
Прямая визуализация протока из надгрудинного доступа в виде эхосвободного пространства между нисходящей аортой и легочной артерией.
Рис.92.
Открытый артериальный проток.
Допплер-ЭхоКГ:
- Диастолический турбулентный поток в легочной артерии.
- Реверсия диастолического потока в нисходящей аорте.
Дифференциальный диагноз:
- Дефект аортолегочной перегородки.
- Дефект межжелудочковой перегородки с недостаточностью аортального клапана.
- Артериовенозная фистула системная.
- Артериовенозная фистула коронарных сосудов.
- Прорыв синуса Вальсальвы в правое предсердие или правый желудочек.
- Аномальное отхождение левой коронарной артерии от легочной артерии.
Как нарушается гемодинамика
Во время внутриутробного развития этот порок сердца никак себя не проявляет, так как внутрисердечное кровообращение у плода сопровождается сообщением левого и правого предсердия через открытое овальное окно. АДЛВ начинает давать о себе знать после рождения ребенка, и выраженность гемодинамических нарушений будет определяться типом и вариантом данной аномалии. Кроме этого, на выраженность симптомов порока может влиять наличие сопутствующих дефектов развития сердца и сосудов.
При тотальном АДЛВ поступающая в правое предсердие обогащенная кислородом кровь смешивается с венозной кровью. Далее некоторая ее часть попадает в правый желудочек, а другая поступает в левое предсердие через существующий дефект межпредсердной перегородки или открытое овальное окно. В таких случаях тотальный АДЛВ совместим с жизнью, так как сообщение между большим и малым кругом кровообращения не утрачивается. Подобные гемодинамические нарушения приводят к перегрузке правых камер сердца, повышению давления в легочных сосудах и понижению содержания кислорода в крови, которое приводит к кислородному голоданию органов и тканей.
При частичном АДЛВ нарушения гемодинамики происходят так же как и при межпредсердных дефектах. Тяжесть состояния больного при таком типе аномалии определяется объемом патологического артерио-венозного сброса.
Симптомы нарушений
При полном АДЛВ и отсутствии других дефектов развития сердца после рождения организм ребенка не обеспечивается кислородом, и младенец быстро гибнет. В этой ситуации помочь может лишь один метод – экстренное введение через крупный сосуд раздуваемого катетера и перфорация перегородки между предсердиями. Такая операция создает временный путь оттока артериальной крови в сосуды тела.
При частичном АДЛВ или сопутствующих дефектах внутрисердечных перегородок симптомы проявляются довольно быстро:
- одышка при плаче, кормлении;
- бледный, синюшный оттенок кожи, особенно над верхней губой;
- замедление роста и развития;
- постоянные ОРЗ и пневмонии;
- кашель, рвота;
- беспокойное поведение младенца, беспричинный плач, плохой сон.
Если поток крови обратно в правое предсердие небольшой, симптомы болезни возникают у детей более старшего возраста:
- быстрая утомляемость; Синюшный оттенок кожи, особенно над верхней губой
- малоподвижность;
- бледность и синюшность кожи;
- низкий рост и вес;
- одышка при физической активности;
- тяжесть в правом подреберье;
- отеки на стопах, лодыжках, голенях.
Симптомы
Признаки АДЛВ дают знать о себе сразу же после рождения ребенка. При тотальном пороке, который не сопровождается присутствием дефектов межпредсердных коммуникаций, кровообращение между малым и большим кругом становится полностью невозможным, и новорожденный быстро погибает. Спасти жизнь ребенка в таких случаях может только экстренное выполнение такой кардиохирургической операции по методу Рашкинда как баллонная эндоваскулярная атриосептостомия.
В остальных случаях выраженность клинических проявления АДЛВ обуславливается его анатомическим вариантом, размером дефектов межпредсердной перегородки и характером гемодинамических нарушений. Обычно родители детей с таким врожденным пороком замечают следующие проявления этой патологии:
- быстрая утомляемость;
- появление одышки после физической активности (кормления, плача и пр.);
- боли в области сердца (ребенок плохо спит, беспокойный, громко плачет и вытягивает ножки);
- бледность кожи;
- легкий цианоз;
- кашель;
- тошнота и рвота;
- медленная прибавка веса;
- частые ОРВИ и пневмонии.
При прощупывании пульса врач может выявить его учащенность и аритмичность. При осмотре определяется деформация грудной клетки и усиленный толчок сердца.
Легкий цианоз, возникающий на первых неделях жизни, может со временем исчезать или становится менее выраженным. Как правило, синюшность более выражена при физической нагрузке.
При выслушивании тонов сердца специфические признаки данного порока не выявляются. Могут выслушиваться:
- громкий I тон над сердцем;
- расщепление II тона с усилением легочного компонента;
- выслушиваемый III тон над верхушкой сердца (у многих больных);
- мягкий систолический шум над легочной артерией с вариабельной продолжительностью и интенсивностью.
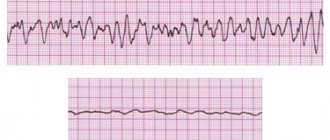
На ЭКГ определяется перегрузка правых отделов сердца – высокий вольтаж зубца Р в правых отведениях и отклонения электрической оси вправо в стандартных отведениях. На перегрузку правого предсердия указывает высокий Р зубец в правых грудных и стандартном отведениях. Нередко присутствуют признаки неполной блокады правой ножки пучка Гиса.
При наличии большого дефекта в межпредсердной перегородке ребенок может развиваться нормально и тогда в более старшем возрасте возникают жалобы на значительное снижение толерантности к физическим нагрузкам, одышку, бледность и плохое общее самочувствие. Позднее у таких детей возникают признаки правожелудочковой недостаточности.
Дефект аортолегочной перегородки
При этом пороке имеет место сообщение между восходящей аортой и стволом легочной артерии (рис.93).
Рис.93.
Дефект аортолегочной перегородки (схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация левого желудочка.
- Объемная перегрузка левого желудочка.
- Дилатация левого предсердия (увеличение отношения диаметра левого предсердия к диаметру аорты).
- Объемная перегрузка левого предсердия.
Двухмерная ЭхоКГ:
- Непосредственная визуализация перерыва эхосигнала от аортолегочной перегородки из надгрудинного или высокого парастернального доступа в проекции длинной оси.
- Выявление сопутствующих аномалий (наблюдаются в 50% случаев): ОАП, ДМЖП, коарктация аорты, подклапанный стеноз аорты.
- Выявление осложнений порока: легочная гипертензия.
Допплер-ЭхоКГ:
- Диастолический турбулентный поток в легочной артерии.
- Реверсия диастолического потока в нисходящей аорте.
Дифференциальный диагноз:
- Открытый артериальный проток.
- Дефект межжелудочковой перегородки с недостаточностью аортального клапана.
- Артериовенозная фистула системная.
- Артериовенозная фистула коронарных сосудов.
- Прорыв синуса Вальсальвы в правое предсердие или желудочек.
- Аномальное отхождение левой коронарной артерии от легочной артерии.
Диагностика
Одним из методов, помогающих обнаружить и верифицировать АДЛВ, является УЗИ сердца.
Впервые АДЛВ может выявляться у плода при УЗ-обследовании в третьем триместре беременности.
Для уточнения всех данных о таком врожденном пороке сердца назначаются следующие инструментальные методики исследования:
- рентгенография;
- ЭКГ;
- Эхо-КГ (взрослым и детям старшего возраста назначается чреспищеводное Эхо-КГ);
- МРТ;
- зондирование камер сердца и ангиокардиография.
Лечение
Единственным способом устранения АДЛВ является его кардиохирургическая коррекция. До операции ребенку рекомендуется ограничение физической активности и назначаются лекарственные средства для профилактики острой сердечной недостаточности (мочегонные, сердечные гликозиды). Родители ребенка должны знать о том, что даже плач или температурный дискомфорт способны существенно ухудшать самочувствие при таком пороке сердца. Если ребенок уже взрослый, то они должны постоянно следить за его досугом – он не должен бегать, поднимать тяжести и переутомляться.
Методы хирургической коррекции
Способ выполнения кардиохирургической коррекции при АДЛВ определяется типом и вариантом порока.
При тотальном дренаже находящемуся в критическом состоянии ребенку до 3 месяцев может выполняться паллиативная операция, заключающаяся в увеличении межпредсердного сообщения при помощи проведения баллонной атриосептомии по методике Рашкинда. Такая коррекция способствует поступлению крови в левое предсердие и восстановлению кровообращения в большом круге.
Для радикального устранения АДЛВ проводятся вмешательства направленные на создание широкого анастомоза между левым предсердием и легочными венами, прекращение патологического дренажа легочных вен с другими венозными сосудами и устранение дефекта межпредсердной перегородки. Такие вмешательства предпочтительней выполнять в раннем возрасте. Методика радикальной коррекции выбирается в зависимости от анатомического варианта АДЛВ.
Корректирующие вмешательства являются достаточно эффективными, однако, несмотря на развитие современной кардиохирургии, процент летальных исходов, наступающих во время операции или в послеоперационном периоде, остается высоким. Результат радикальной коррекции во многом зависит от мастерства кардиохирурга, технического оснащения, типа и варианта порока. Кроме этого, наиболее высокий риск наступления смерти наблюдается среди новорожденных и детей раннего возраста, страдающих от выраженной легочной гипертензии. Чаще всего такое проявление порока наблюдается среди больных с субкардиальным вариантом аномалии.
Отдаленные результаты среди выживших после радикальной коррекции АДЛВ детей вполне удовлетворительные. Только у некоторых пациентов возможно развитие слабости синусового узла и легочной гипертензии, плохо поддающихся медикаментозной терапии.
Трехпредсердное сердце
Дополнительная камера в левом предсердии, разделяющая его полость на две части: полость, принимающую легочные вены и собственно полость левого предсердия (рис.89).
Рис.89.
Трехпредсердное сердце. Вторичный дефект межпредсердной перегородки (схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация правого желудочка.
- ЭхоКГ-паттерн легочной гипертензии.
- Нормальный ЭхоКГ-паттерн митрального клапана (дифференциальный признак от надклапанного митрального кольца).
- Уменьшение полости левого желудочка.
Двухмерная ЭхоКГ:
- Фибромышечная перегородка в левом предсердии, разделяющая полость на две неравные части.
- ЭхоКГ-паттерн легочной гипертензии (см).
Допплер эхоКГ:
- Оценка степени стеноза отверстия, соединяющего две камеры левого предсердия.
- Оценка легочной гемодинамики.
Дифференциальный диагноз:
- Надклапанное митральное кольцо.
- Тотальный аномальный дренаж легочных вен.
- Опухоль левого предсердия.
Прогноз
Удачно выполненная радикальная кардиохирургическая коррекция АДЛВ существенно улучшает прогнозы исхода этого порока сердца. Однако риск летального исхода во время или после операции пока остается высоким.
При тотальной форме АДЛВ и отсутствии экстренной кардиохирургической коррекции в возрасте до года погибает около 80% детей. Если аномальный дренаж легочных вен является частичным, то больные могут доживать до 20-30 лет. При отсутствии хирургического лечения такие пациенты умирают от сердечной недостаточности или легочных инфекций.
Аномальный дренаж легочных вен относится к редким врожденным порокам сердца и всегда нуждается в проведении кардиохирургической коррекции. В некоторых случаях состояние новорожденного ребенка из-за существенных гемодинамических нарушений становится критическим, и такие операции выполняются в экстренном порядке. После проведения удачной радикальной кардиохирургической коррекции состояние больного значительно улучшается, и прогноз исхода заболевания становятся благоприятным.
Осложнения
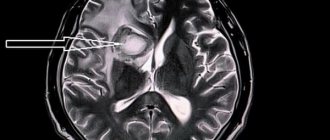
- Обструкция анастомозов (5-10% случаев)
Полный аномальный дренаж легочных вен в правое предсердие (II тип, кардиальный), сочетающийся с дефектом межпредсердной перегородки. Рентгенография грудной клетки в прямой проекции. Увеличение правых отделов сердца и увеличение васкуляризации центральных отделов легкого. МРТ с контрастным усилением грудной клетки. Частичный аномальный дренаж легочных вен, левая легочная вена впадает через вертикальную вену (стрелка) в безымянную вену (*).