Варикоз влагалища – это один из видов локализации заболевания. Для успешного лечения важно своевременно обратить внимание на симптомы, а также попытаться устранить провоцирующие факторы.
При ВРВ происходит ослабление венозной стенки и как следствие нарушение кровообращения в этой области. Чаще всего повреждаются именно нижние конечности, но в медицинской практике не исключены случаи поражения органов малого таза.
«Деликатная» проблема
К таким вариантам относится варикоз влагалища, связанный с расширением и деформацией венозных сосудов слизистой оболочки. Наиболее подвержены этому заболеванию беременные женщины, а если опираться на статистику, то болеет им каждая четвертая представительница слабого пола в возрасте старше 30 лет.
В чем причины появления заболевания
Если рассматривать особенности венозной системы влагалища, можно отметить наличие большого количества анастомозов с венозными сплетениями наружных половых органов, матки (см. Варикоз матки как патология) и кишечника. Также в венах отсутствуют клапаны, в результате чего затрудняется отток крови из венозного сплетения и как следствие быстро развиваются застойные явления.
Существует несколько предрасполагающих факторов, почему появляется ВРВ влагалища:
- пожилой возраст;
- гормональные нарушения;
- наследственная предрасположенность;
- частые половые воздержания, отсутствие оргазма или болезненность при половом акте;
- наличие профессиональных вредностей (длительные сидения на стуле, повышенное давление на ноги, чрезмерные физические нагрузки);
- неоднократные роды и беременность;
- перенесенные хирургические вмешательства;
- малоподвижный образ жизни;
- высокое давление в венозных сосудах;
- бесконтрольный прием гормональных контрацептивных средств;
- сердечно-сосудистые патологии;
- присутствие образований в малом тазу;
- частые запоры;
- воспалительные и инфекционные заболевания, болезни печени;
- наличие эндокринных или аутоиммунных патологий;
- вредные привычки и нерациональное питание;
- склонность к образованию тромбов и т. д.
Строение женских половых органов
Как мы уже сказали, беременность является наиболее частой порой возникновения заболевания.
Причины подобного обстоятельства связаны с таким влиянием:
- Снижение физической активности, что в результате приводит к застойным венозным явлениям в органах малого таза.
- Гормональный дисбаланс, а точнее повышенная выработка прогестерона, приводящая к снижению тонуса венозной стенки и растяжению вен.
- Изменение состава крови (увеличивается вязкость для предотвращения большой кровопотери при родоразрешении), особенно это наблюдается на 3 триместре беременности в период подготовки к родам.
- Повышение венозного давления.
Из-за нарушенного оттока венозной крови происходит застой, что в результате вызывает деформацию и перерастяжение сосудистых стенок, а это в свою очередь ведет к нарушению нормального кровообращения и обмена веществ в слизистой влагалища и как следствие к потере эластичности тканей и другим симптомам. Узнать больше о причинах и признаках можно из видео в этой статье.
Причины варикоза при беременности
Варикозное расширение вен таза — симптомы и лечение
Варикозная болезнь таза (ВБТ) — заболевание, характеризующееся расширением яичниковых вен и внутритазовых венозных сплетений [3].
Яичниковая вена — парный сосуд, несущий венозную кровь от яичников. Правая яичниковая вена впадает в нижнюю полую вену, которая непосредственно открывается в правое предсердие. Кровь из левой яичниковой вены направляется сначала в левую почечную вену, а затем в нижнюю полую вену.
К внутритазовым венозным сплетениям относят совокупность вен различного калибра, окутывающих определённые органы и многократно соединяющихся между собой. Это гроздевидное сплетение яичника, маточно-влагалищное, мочепузырное, пресакральное и прямокишечное сплетения, которые также соединяются между собой и отводят венозную кровь от соответствующих органов. Кровь из гроздевидного сплетения течёт преимущественно в яичниковые вены, из других сплетений — во внутренние подвздошные вены, откуда через общие подвздошные вены она попадает в нижнюю полую вену.
Многообразие взглядов на развитие варикозной трансформации вен таза обуславливает и наличие значительного «разброса» в терминологии этой болезни. В отечественной литературе для обозначения заболевания используют следующие названия: варикозная болезнь таза, варикозная болезнь вен малого таза, варикозное расширение вен малого таза, синдром венозного полнокровия малого таза, варикозное расширение овариальных вен, синдром левой яичниковой вены, синдром переполнения кровью тазовых органов. В англоязычной литературе применяют такие термины: pelvic congestion syndrome (синдром тазового венозного полнокровия), pelvic varicies (тазовый варикоз), pelvic venous incompetence (тазовая венозная недостаточность), pelvic venous disorders (тазовая венозная патология), Iliac vein insufficiency syndrome (синдром недостаточности подвздошных вен), pelvic varicocele (тазовое варикоцеле), pelvic venous stasis (тазовый венозный застой) [1][2].
Заболевание встречается во все биологические периоды жизни женщин и не имеет тенденции к снижению [4]. ВБТ наблюдают у 6-15 % женщин репродуктивного возраста [5].
Данная патология традиционно ассоциирована с женским полом, в связи с чем её часто называют варикозной болезнью таза у женщин. Однако в последнее время это понятие стало распространяться и на представителей мужского пола. В данном случае также происходит поражение гонадной вены, которая у мужчин представлена яичковой веной [6].
Варикозная болезнь таза, в англоязычной литературе более известная как pelvic congestion syndrome, является сравнительно «молодой», т. к. выделять её стали недавно. Тем не менее, это весьма актуальная и самостоятельная форма заболевания, а свидетелями её проявлений являются не только сосудистые хирурги, флебологии и гинекологи, но и достаточно широкий ряд врачей других специальностей. Т. е. пациентки с ВБТ лечатся у различных специалистов, находящих для себя что-то знакомое из арсенала жалоб этой категории больных.
В силу малоизученности болезни, многообразия и неспецифичности клинических проявлений, скрывающихся за масками различных заболеваний, пациентки с ВБТ зачастую подвергаются длительному и не всегда адекватному наблюдению со стороны урологов, проктологов, вертеброневрологов, нефрологов, гастроэнтерологов, хирургов, ортопедов, эндокринологов и инфекционистов [7]. При этом длительное и безуспешное лечение симптомов, когда усилия направлены не на причину заболевания, а на борьбу с его разрушающими последствиями, приводит пациенток в замкнутый круг, оставляя наедине со своим заболеванием. Невозможность вести привычный образ жизни, постоянный болевой синдром, ведущий к снижению физических и социальных возможностей, конфликты в семье, связанные с неполноценной половой жизнью, подозрениями в симуляции и преувеличении своих симптомов ухудшают психосоматическое состояние больных женщин, повышают тревожность и раздражительность. В конечном итоге всё это становится причиной их направления к психиатру или сексопатологу, что, к сожалению, лишь усугубляет заболевание [8].
Причины заболевания
Варикозная болезнь таза связана с хроническим застоем венозной крови в малом тазу. Условия для возникновения этого процесса возникают на фоне различных провоцирующих факторов, протекающих с течением жизни женщины. Главенствующими из них являются многократные беременности и роды. Частота развития заболевания прямо пропорционально коррелирует с количеством беременностей. Другие факторы риска:
- возраст (чаще всего встречается в активном репродуктивном возрасте — от 21 до 31 года) [48];
- неблагоприятные условия трудовой деятельности (вынужденное длительное положение сидя или стоя, тяжёлый физический труд);
- наследственная предрасположенность: коллагенозы (заболевания, характеризующиеся поражением соединительной ткани, особенно волокон, содержащих коллаген) и ангиодисплазии (разнообразные аномалии строения артериальных, венозных, лимфатических сосудов);
- состояния и заболевания, повышающие внутрибрюшное давления (хронические болезни дыхательных путей, запоры, занятия силовыми видами спорта и др.);
- сексуальная дисфункция;
- избыточная масса тела;
- гормональная контрацепция.
Кроме того, риск для развития ВБТ представляют различные гинекологические патологии (воспалительные заболевания, эндометриоз, опухоли яичников, пролапс гениталий, перегиб широкой связки матки вследствие ретрофлексии матки), нарушения менструального цикла и гормональный дисбаланс [9][10].
Одна из основных причин возникновения болезни — генетическая предрасположенность, обусловленная нарушением развития соединительной ткани, которая является основой строения венозной стенки. В этом случае прочность соединительной ткани снижается вследствие уменьшения в её составе различных видов коллагена или нарушения соотношения между ними [11][12].
Не менее важными предрасполагающими факторами развития ВБТ являются различные аномалии развития венозной системы (венозные дисплазии), перенесённые тромботические поражения системы нижней полой вены, а также так называемые венозные компрессионные синдромы. К данным компрессионным синдромам относят синдром Мея — Тернера (сдавление левой общей подвздошной вены правой общей подвздошной артерией) и синдром аорто-мезентериальной компрессии левой почечной вены — синдром Щелкунчика (сдавление левой почечной вены в промежутке между аортой и верхней брыжеечной артерией), при которых происходит наружное сжатие венозных сосудов, препятствующее осуществлению нормального оттока венозной крови из малого таза [13][14][15].
Симптомы патологии: на что стоит обратить внимание
Вагинальный варикоз приносит женщине массу неудобств. Заподозрить «неладное» можно по ряду клинических симптомов:
- ощущение «распирания» во влагалище;
- наличие постоянных, тянущих, жгучих, ноющих или тупых болей в пораженной области с возможной иррадиацией на вульву и нижние конечности;
- болезненные ощущения во время полового акта и после;
- при менструации боли усиливаются, а сами менструальные кровотечения становятся обильнее;
- нарушается мочеиспускание;
- при визуальном осмотре можно увидеть цианоз, а при тяжелых стадиях и видимые узелки с расширенными венами;
- сухость и наличие пигментных пятен в интимной зоне;
- сбой менструального цикла;
- усталость, слабость и раздражительность.
У некоторых пациенток во время переохлаждения, при длительном нахождении на ногах, после поднятия тяжестей или интенсивных нагрузок боли внизу живота могут только усиливаться. Также обострение болевого синдрома может быть связано с переутомлением, приемом некоторых препаратов, частыми стрессами и т. д.
Боли внизу живота
Естественно, в такой ситуации обеспокоенная женщина тут же спешит к гинекологу, где врач проводит обязательный осмотр на кресле и выявляет такие изменения на зеркалах:
- влагалищные стенки рыхлые с видимой отечностью;
- под слизистой оболочкой четко определяются расширенные вены;
- наблюдается цианоз (синюшность) тканей;
- нередко при пальпации могут возникать влагалищные кровотечения;
- также зачастую при вагинальном осмотре может быть выявлено и варикозное расширение маточных вен.
Внимание: на ранних этапах возникновения заболевания, ВРВ во влагалище может протекать без клинических проявлений, что значительно затрудняется своевременную диагностику.
Что такое тазовый варикоз вен
Варикозное расширение вен обычно наблюдается на ногах, когда вены становятся менее эластичными и клапаны, препятствующие току крови в обратном направлении, перестают работать. Это заставляет кровь скапливаться под действием силы тяжести, вызывая расширенные, вздутые и узловатые вены. То же самое происходит с тазовыми венами при их расширении и последующей закупорке (тромбозе). Это давление застоявшейся крови приводит к боли внизу живота, а также может вызвать видимое варикозное расширение вен вокруг вульвы, влагалища, разные болезни матки.
Развитие варикоза малого таза
Обычно кровь перекачивается от ног через вены таза и брюшной полости к сердцу. Кровь обычно течет из яичников по яичниковым венам. Правая яичниковая вена соединяется с нижней полой веной, а левая яичниковая вена соединяется с левой почечной веной.
Рис. 1. «Нормальная анатомия вен».
Когда клапаны в вене перестают работать или возникает препятствие для кровотока в венах, возвращающихся к сердцу, кровь течет назад (то есть в обратном направлении, от сердца). Это вызывает варикозное расширение вен в тазу вокруг яичников, вульвы / влагалища, а также по внутренней поверхности бедра и ног. Посмотрите на рис. 2 и 3, которые показывают, что происходит, когда вены становятся ненормальными.
Рис.2. «Варикоз вен малого таза у женщин».
Показано, как выглядит расширенная вена и как вызывается варикозное расширение вен вокруг яичника из-за того, что клапаны не работают. Кровоток идет в неправильном направлении, скапливаясь в венах и заставляя их увеличиваться. Это состояние требует соответствующего лечения.
Причины расширения вен
Причина расширения яичниковых / тазовых вен плохо изучена. Чаще всего оно возникает у молодых женщин и, как правило, у женщин, имевших не менее 2-3 детей. Во время беременности яичниковая вена может быть сдавлена увеличивающейся маткой или увеличена из-за усиленного кровотока. Считается, что это влияет на клапаны в вене, заставляя их перестать работать и позволяя крови течь в обратном направлении, что способствует развитию варикозного расширения.
Существуют и другие причины, которые могут вызвать обструкцию яичниковых и тазовых вен, приводящую к варикозу, которые встречаются у женщин гораздо реже и являются результатом закупорки просвета вены.
Расширение вены малого таза также может быть связано с поликистозом яичников. Отсутствие венозных клапанов из-за аномального развития может быть фактором риска появления данной патологии. Также как и выраженный загиб матки кзади, приводящий к постоянному давлению на тазовые сосуды и ухудшению кровотока по ним.
Симптомы расширения вен малого таза
Симптомы данной патологии возникают из-за расширения тазовых вен и из-за того, что кровь течет в неправильном направлении (т. е. в обратном от сердца). Варикозное расширение вен таза окружает яичник, а также может давить на мочевой пузырь и прямую кишку. Это может вызвать следующие симптомы:
- Ноющая боль в области таза и нижней части живота;
- Неприятные, болезненные ощущения при интимной близости;
- Тянущее ощущение или боль в тазу;
- Ощущение распирания в ногах;
- Ухудшение стрессового недержания мочи;
- Прогрессирование синдрома раздраженного кишечника.
Боль обычно является наиболее частым симптомом и длится более 6 месяцев. Боль обычно бывает с одной стороны, но может затрагивать обе стороны. Боль усиливается при стоянии, подъеме, когда вы устали, во время беременности, а также во время или после полового акта. На вены также влияет менструальный цикл / гормоны, поэтому боль может усиливаться во время менструации. Боль обычно уменьшается в положении лежа.
Однако не у каждой женщины с рефлюксом тазовых вен появляются симптомы, и у многих они возникают только после беременности. Это связано с тем, что после беременности вены могут расширяться больше из-за сжатия матки. Затем это вызывает формирование варикозного расширения вен влагалища / вульвы (рис. 3 ). Варикозное расширение вен может уменьшиться после беременности, но со временем может ухудшиться.
Рис.3. «Прогрессирование варикоза вен».
Демонстрирует распространение варикозного расширения вен по медиальной стороне внутренней поверхности бедра. Обычно у женщины это происходит после беременности или при отсутствии лечения.
Методы диагностики
Первый способ диагностировать проблему — это типичные симптомы и обнаружение видимого варикозного расширения вен при гинекологическом осмотре. У многих женщин в анамнезе было варикоз вен вокруг вульвы во время беременности. При осмотре вы можете увидеть эти вены вокруг вульвы, и они могут доходить до внутренней поверхности бедра. На внутренней стороне бедра есть мышечное сухожилие, по которому прощупываются и видны расширенные вены. Если вены лежат за этим сухожилием и / или идут за ногой, скорее всего, они расширены из-за рефлюкса из яичниковых и / или тазовых вен.
Может быть полезно ультразвуковое исследование (УЗИ). Этот метод использует звуковые волны для обнаружения аномальных вен. Он хорошо показывает кровоток по венам и является неинвазивным. Однако иногда вены в тазу трудно увидеть через брюшную полость, поэтому может потребоваться специальное ультразвуковое исследование, при котором во влагалище вводится небольшой зонд, чтобы увидеть вены, называемое трансвагинальным УЗИ органов малого таза.
Диагноз может потребовать дальнейшего исследования с помощью магнитно-резонансной томографии (МРТ) и компьютерной томографии (КТ). Это позволяет нам увидеть, откуда берется варикозное расширение вен, чтобы мы могли спланировать и провести соответствующее лечение. Обычно причиной варикозного расширения вен являются яичниковые вены, но он может возникать и в других венах таза.
Диагностика
Для подтверждения диагноза влагалищный варикоз необходима обязательная диагностика (см. Диагностика варикоза: важные моменты). Первичный осмотр начинается у гинеколога, где при помощи обычного сбора анамнеза, визуализации и пальпации пораженной области можно сформировать некоторые выводы о протекании заболевания.
Для конкретизации стадии и запущенности патологического процесса назначаются такие дополнительные методы исследования:
- ультразвуковое обследование с введением трансвагинального датчика;
- чрезматочная флебография (рентгеновский метод с введением контрастного вещества в венозные сосуды таза);
- коагулограмма;
- КТ или МРТ;
- лабораторная диагностика.
Методы лечения
Методы комплексного лечения определяет флеболог согласно рекомендациям гинеколога, ведь женский врач определяет физиологическое состояние женщины, это и послеродовой период, беременность, менопауза и другие индивидуальные особенности.
Вся суть терапии обычно длительная и включает в себя различные методы, направленные на нормализацию кровообращения в малом тазу и укрепление сосудистых стенок:
- лечебная гимнастика;
- соблюдение диеты и режима дня;
- использование лекарственных средств;
- оперативное вмешательство;
- применение народных способов (см. Как вылечить народными средствами варикоз: эффективные методики лечения варикозного расширения вен в домашних условиях);
- особая двигательная активность и другие рекомендации.
Внимание: у беременных женщин лечение будет иметь свои особенности, связанные с деликатным положением. В данном случае будет ограничен прием лекарственных препаратов, т. к. часто в список противопоказаний входит беременность и лактационный период, а также оперативное вмешательство.
Лечение варикоза
Лекарственная терапия и хирургическое вмешательство
Использование лекарственных средств является одним из основных методов лечения болезни.
С этой целью допустимо применение таких препаратов:
- Венотонизирующие лекарства. Они повышают тонус венозных сосудов, оказывают противовоспалительное действие, улучшают кровообращение в прилегающих тканях, предотвращают образование тромбов, снижают отечность. Яркими представителями считаются такие препараты, как Флебодиа 600 (цена около 500 рублей) и Эскузан, стоимость которого равняется приблизительно 250 рублям.
- Системные энзимные препараты. Обладают противовоспалительным и иммуномоделирующим действием, а также повышают эффективность других препаратов.
- Ангиопротекторы. Они восстанавливают проницаемость сосудистых стенок и венозный поток в кровяном русле, повышают тонус сосудов, стабилизируют обмен веществ, снижают вязкость крови, уменьшая тем самым риск образования тромбов, улучшают состав крови и обладают противовоспалительным действием.
- Местная терапия, включающая в себя спринцевания и лекарственные мази с венотониками.
- Общеукрепляющие витаминно-минеральные комплексы, восполняющие недостаток питательных веществ и повышающие защитные силы организма.
При запущенных стадиях по решению специалиста может быть принято о хирургическом вмешательстве, включающем такие методы:
- радиочастотная или лазерная коагуляция, предполагающая спаивание пораженных сосудов при помощи высокочастотного тока или лазерного луча;
- флебэктомия (удаление поврежденных венозных сосудов).
Помимо этого не стоит забывать и о компрессионном белье, которое подбирается согласно рекомендациям флеболога и приобретается в специализированных магазинах.
Эскузан — лекарственный препарат
Народные способы
Инструкция лечения на ранних стадиях развития болезни не исключает и использование нетрадиционной медицины, главное обязательно проконсультироваться с врачом перед началом народной терапии (особенно это касается беременных женщин).
| Название рецепта | Состав | Приготовление и применение |
| Настойка из конского каштана |
| Залить каштан водкой или спиртом и дать настояться в темном прохладном месте на протяжении 2 недель. Далее принимать по 20 мл в сутки, предварительно разбавив настойку водой |
| Настойка из мускатного ореха |
| Мускатный орех измельчить, смешать с кипятком и настоять сутки. Далее пить по 50 мл в сутки. Стоит знать, что данное средство весьма ядовито, поэтому не стоит превышать дозировку, а беременным женщинам вовсе отказаться от такого рецепта |
| Чесночная настойка |
| Чеснок и неочищенные помытые лимоны измельчить при помощи мясорубки или блендера. Переложить полученную массу в трехлитровую банку и залить кипятком. Настаивать 3 суток, после чего процедить раствор в бутылку и хранить на нижней полке холодильника. Принимается лекарство по 100 мл 3 раза в сутки во время употребления еды или уже после |
Народные рецепты
Как лечить варикоз половых губ и промежности?
К сожалению, если варикоз уже появился при беременности, до родов он вряд ли исчезнет. Однако, в наших силах облегчить симптомы, связанные с ним.
Врач назначает соответствующее лечение, которое не повредит маме и ребенку, и сможет уменьшить боль и улучшить состояние сосудов.
Врач еще научит вас проводить профилактику, предупреждающую ухудшение состояния и возникновение осложнений:
- упражнения, уменьшающие давление в расширенных венах,
- ношение специальных бандажей.
- специальный бондаж для профилактики варикоза вен промежности специальный бондаж для профилактики варикоза вен промежности специальный бондаж для профилактики варикоза вен промежности
- Для сосудистой декомпрессии рекомендуется позиция лежа с поднятыми ногами и тазом вверх (подложив подушку под тазовую область). Достаточно повторять это упражнение несколько раз в день, в течение нескольких минут.
- Также помогает положение лежа на левом боку, с согнутыми в коленях ногами, подтянутыми к животу.
- В течение дня избегайте длительного стояния, сидения и плотной обтягивающей одежды и нижнего белья.
- Следует избегать горячих ванн.
Варикозное расширение вен половых губ, как правило, не опасно и исчезает в большинстве случаев спонтанно после родов. Если же варикоз не исчезает и после родов, его можно лечить с помощью пенной склеротерапии.
- Проводится лечение амбулаторно, без наркоза и реабилитации
- Вводится в расширенную вену склерозирующее вещество в виде пены, после чего надевается боди( или специальный бандаж).
- Пациентка ведет привычный образ жизни, без каких либо ограничений.
- Происходит процесс склерозирования в течение 2-4 недель, после чего исчезает расширенная вена и все симптомы, беспокоившие пациентку ранее.
Как осуществляются роды при варикозном расширении вен влагалища
При легких стадиях заболевания, не осложненных тромбозами и другими патологиями, роды при варикозе влагалища предполагают извлечение ребенка естественным путем. Однако мероприятие это совмещено и с серьезной опасностью для здоровья женщины и малыша, ведь во время потуг могут разорваться расширенные сосуды, что приведет к обильному кровотечению. Именно поэтому от врача требуется особенная внимательность.
Во время прохождения ребенком родовых путей, врач следит за натяжением тканей и состоянием слизистой. Во время потуг он сдавливает пораженные варикозом ткани, чтобы избежать излишнего наполнения их кровью.
Для облегчения родов и недопущения разрывов делается перинеотомия – рассечение промежности по средней линии. В запущенных ситуациях единственным выходом родоразрешения является кесарево сечения.
Согласно статистике у многих женщин после родов исчезает ВРВ на влагалище, т. к. исчезает основная причина заболевания – беременность. Но даже в этой ситуации некоторым пациенткам может потребоваться хирургическое вмешательство.
В течение продолжительного времени после родов таким женщинам стоит уделять особенное внимание профилактическим мерам и следовать рекомендациям врача.
Роды при варикозе
Профилактика развития болезни
Чтобы не беспокоил генитальный варикоз, нужно постараться придерживаться таких рекомендаций:
- вести активный образ жизни;
- отказаться от вредных привычек;
- избегать переутомления и стрессов;
- совершать частые пешие прогулки;
- записаться на гимнастику или просто выполнять ее дома;
- при наличии предрасположенности или отягощающих факторов носить компрессионное белье (сначала проконсультироваться с врачом);
- не закидывать ногу на ногу в положении сидя;
- следить за рациональным питанием и достаточным сном;
- при возможности давать ногам отдыхать, предпочтительнее в возвышенном положении;
- избегать случайных половых связей во избежание получения венерических заболеваний;
- использовать контрастный душ;
- освоить приемы дыхательной гимнастики;
- тщательно следить за менструальным циклом и обо всех изменениях сообщать врачу;
- не принимать самовольно гормональные контрацептивные средства.
Такие простые правила помогут избежать не только варикоза влагалища, но и других проблем.
Есть ли опасность?
Наивно полагать, что данное заболевание не несет за собой особых последствий. При несоблюдении рекомендации врача, а тем более лечения, варикоз вульвы и влагалища может привести к таким осложнениям:
- фетоплацентарная недостаточность;
- невынашивание беременности;
- бесплодие;
- инфицирование варикозных вен;
- разрывы образовавшихся варикозных узлов с открытием кровотечения;
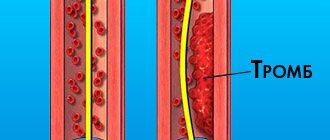
- тромбозы;
- тромбоэмболия легочной артерии.
Венозная система
Варикоз во влагалище – это один из многочисленных видов проявления заболевания. Выявление его на ранних стадиях поможет избежать прогрессирования болезни и появления лишних проблем. Именно поэтому осуществляйте регулярные визиты к гинекологу для профилактического осмотра.
Хроническая венозная недостаточность и беременность
Беременность – это замечательное, радостное и естественное состояние. Однако беременность не всегда протекает гладко. Гормональные изменения в этом периоде жизни положительно влияют на организм женщины, защищают его в этот непростой период, но те же гормоны могут значительно осложнять работу других органов и систем. Наибольшим изменениям подвергается соединительная ткань. Это может стать причиной различных проблем: болей в пояснице и суставах, появление «растяжек» на коже груди и живота, плоскостопия. Кроме того, у 50% женщин в течение первой беременности появляются либо расширенные капилляры кожи, либо варикозные вены. При повторных беременностях этот процент увеличивается, а также резко возрастает риск тромботических осложнений.
Природа позаботилась о том, чтобы во время родов мама не потеряла много крови. Для этого во время беременности под воздействием гормонов кровь становится гуще. Сгущение крови, а также венозный застой значительно повышают риск образования в венах тромбов. У будущей мамы этот риск выше, чем у небеременной в 3-5 раз. Образование тромбов в венах может стать причиной тяжелейшего, а иногда и фатального осложнения – тромбоэмболии легочной артерии, угрожающей уже не только здоровью, но и жизни мамы и будущего ребенка. Высокий риск развития тромбоза сохраняется и даже особо опасен в течение 6 недель после родов, особенно после кесарева сечения или большой кровопотери во время родов. Таким образом, беременность фактически является тромбогенным состоянием. Это значит, что нормальные изменения, происходящие в организме при физиологической беременности способствуют повышению вероятности тромбоза глубоких вен.
Эти изменения таковы:
- Значительное замедление кровотока в глубоких венах ног за счет повышения оттока крови от плацентарного отдела матки с перегрузкой подвздошных вен;
- Снижение тонуса стенок вен и их физиологическое расширение, что приводит к естественной клапанной недостаточности и обратному току крови;
- Повышение давления в венах нижних конечностей в 2-3 раза;
- Повышенная продукция половых гормонов-прогестерона и релаксина, которые непосредственно влияют на эластические волокна и снижают тонус гладкой мускулатуры сосудов;
- Значительное повышение концентрации факторов свертывания крови;
- Снижение фибринолитической (растворение сгустков или тромбов) способности крови в конце беременности и в первом периоде родов;
- Поступление в кровь активных веществ после отделения плаценты
Затруднение венозного оттока из нижних конечностей при беременности обусловлено каскадом из пяти механизмов:
— Механический фактор. Увеличенная матка является преградой для циркуляции, так как сдавливает нижнюю полую вену, прижимая ее к позвоночному столбу и подвздошной мышце.
— Циркуляторный фактор. Увеличение объема крови и оттока крови от сердца ведет к увеличению нагрузки на вены и их расширению. Это особенно важно для вен нижних конечностей и области влагалища.
— Гормональные факторы. Прогестерон, вследствие его расслабляющего действия на гладкомышечные волокна, приводит не только к снижению тонуса венозной стенки, но и снижению тонуса уретры, мочевого пузыря и тонкого кишечника.
— Гемостатические факторы. Изменения в системе гемостаза всегда происходит в направлении повышения свертываемости (повышение уровня фибриногена, повышение активности тромбоцитов и снижение фибринолитической активности).
— Гемореологические факторы. Вязкость крови повышается, несмотря на снижение гематокрита
— Другие способствующие факторы. К этим факторам относятся отягощенность семейного анамнеза, малоподвижный образ жизни, длительная неподвижная поза во время работы, вождение автомобиля, слишком высокие и тонкие каблуки, ожирение, горячие ванны, многократные беременности или короткие интервалы между ними.
Опасность возрастает с 5-го месяца первой беременности, существенно увеличивается с каждой последующей. Пусковым фактором являются гормональные изменения, происходящие в организме беременной: выделение в больших количествах женских половых гормонов, в частности, гормонов желтого тела. Кроме того, беременная матка растет и, постепенно, все больше и больше сдавливает крупные вены, находящиеся в малом тазу и брюшной полости, создавая препятствия оттоку венозной крови из нижних конечностей. В результате происходит застой венозной крови и повышение давления в венах ног и малого таза.
В течение беременности организм женщины подвергается множеству изменений. Гормон прогестерон, который отвечает за сохранение и развитие плода, влияет не только на матку, но и на вены, на их гладкомышечные клетки, из-за чего снижается их тонус. Влияние прогестерона начинается уже с первых дней зачатия и развития плода. Высокий уровень гормона приводит к развитию дегенеративных изменений в эластических и коллагеновых волокнах, в результате чего вены становятся менее эластичными и расширяются. Процесс протекает более быстро, если гормональный фон был нарушен еще до беременности, а также если женщина принимала гормональные препараты, оральные контрацептивы.
Развитие варикозного расширения вен во время беременности возникает в следствие многих факторов. Увеличение объема циркулирующей крови приводит к увеличению давления на сосуды. Из-за этого страдают вены, так как их стенка обладает более малой плотностью и эластичностью по сравнению с артериями.
Увеличение размера матки оказывает давление на вены малого таза, что приводит к задержке оттока крови от ног в верхнюю область. По этой причине возникает варикозное расширение вен нижних конечностей. Возрастание давления на сосуды нижних конечностей из-за постоянной прибавки в весе беременной женщины. Больше всего страдают подкожные вены, которые не окружены мышцами, по сравнению с глубокими венами. Они чаще всего подвергаются варикозному расширению, так как их стенка не окружена внешним слоем мышечного каркаса.