Холестерин: что это?
Холестерин у женщин и мужчин содержится в мембранах клеток. По консистенции холестерин похож на воск, по составу это — жироподобный стерин. Вещество участвует в обменных процессах — без него не вырабатываются витамин D, некоторые ферменты и гормоны.
Больше всего холеcтерола содержится в мозге и печени. Камни в желчном пузыре также состоят из холестерина. Название этого вещества — холестерин — дословно переводится с греческого языка как «твердая желчь».
Приблизительно три четверти холестерола человеческий организм производит самостоятельно, как известно, процесс обновления клеток в нем не прерывается до смерти, к старости, только существенно замедляясь. Печень является главной «фабрикой» по производству холестерина.
Холестерол производит не только кишечник (что общеизвестно), но и клетки кожи.
Но когда говорят о вреде холестерина, чаще всего имеют в виду ту его часть, что попадает в организм вместе с едой. Хотя, даже в академической научной среде пока нет единого мнения насчет его усвояемости. Многие считают, что он из пищи плохо всасывается кишечником, поэтому на общее содержание холестерина в крови влияет очень незначительно.
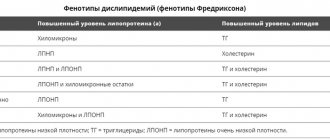
Существует 2 тип холестерина. Первый, ЛПНП, называют липопротеинами низкой плотности. Название, введенное диетологами — плохой холестерин. Он является «строительным материалом» для атеросклеротических бляшек, которые закупоривают артерии и становятся причиной болезней сердечно-сосудистой системы.
Второй, хороший тип, липопротеины высокой плотности (ЛПВП), предотвращает возникновение бляшек, оздоравливает сосуды и снижает риск соответствующих заболеваний. Он удаляет ЛПНП из крови, «захватывая» его по пути в печень с собой. Печень перерабатывает ЛПНП и выводит его из организма. Количество хорошего холестерина в крови — важный фактор для здоровья человека. ЛПВП вырабатывается организмом и получается из пищи.
ЛПВП и ЛПНП вещества, имеющие «масляные» свойства, в крови не растворимы, поэтому для их транспортировки используются липопротеины, своего рода двухслойные «контейнеры», внешняя сторона которых — белковая, внутренняя — липидная. Кровь является «водным» раствором.
Нельзя упрощать модель до формулы «чем больше хорошего холестерина и чем меньше плохого, тем лучше». Важно соблюдать баланс уровня всех липопротеинов.
причины холестерина
Причины
Повышение холестерина до отметки 8,2 связано с разными факторами, которые мы рассмотрим ниже.
Генетика
Подозрение на генетическую этиологию гиперхолестеринемии возникает тогда, когда у ребёнка или подростка диагностируют индекс холестерина выше, чем 6,70 ммоль/л. Для взрослого пациента граничный порог при гиперхолестеринемии генетической этиологии — 7,50 ммоль/л.
Существует два вида генетической этиологии гиперхолестеринемии:
- Гетерозиготная этиология гиперхолестеринемии — это передача дефектного гена от одного из родителей — от мамы или от папы. Каждый пятисотый человек с превышенным индексом холестерина болеет гиперхолестеринемией гетерозиготного типа. Данная патология имеет более лёгкую форму развития, и после 30-ти летнего возраста у молодых людей часто диагностируется ишемия сердечного органа, а уже после 35-летия у мужчин выявляют развитие системного атеросклероза;
- Гомозиготная этиология гиперхолестеринемии, является более сложной болезнью и причина ее развития, это передача дефектного гена сразу двумя родителями. Это достаточно редкий тип патологии и встречается по мировой статистике 1 раз на 1000000 людей. Ишемия сердечного органа диагностируется с детского возраста. Если не лечить данную форму гиперхолестеринемии, тога летальный исход наступает до 30-летия.
Гиперхолестеринемия
Патологии
- При нарушении в выполнении своих функциональных обязанностей клетками печени, обязательно происходит повышение уровня липидов, потому что клетки печени — это основной поставщик молекул холестерина в организме. Из 80,0% холестерина, вырабатываемого клетками организма, 50,0% синтезировалось в клетках печени. Главной причиной дисбаланса в печени, являются различного типа гепатиты, которые воспаляют гепатоциты, что приводит к чрезмерному синтезу молекул холестерина. Также на синтез липидов в клетках печени влияет и патология цирроз;
- Патологии почечного органа — недостаточность, в клетках почек, почечный нефроптоз, патология гломерулонефрит. Данные патологии приводит к повышению индекса холестерола до 8,2, а в тяжёлых вариантах развития болезней — выше, чем 11 — 12;
- При патологии сахарный диабет обоих типов, практически всегда параллельно развивается и гиперхолестеринемия, которая спровоцирована неправильной выработкой клетками поджелудочной железы гормона инсулин. При диабете нарушен коэффициент атерогенности — соотношение молекул ЛПВП к молекулам фракции ЛПНП, что приводит к липидному дисбалансу, когда фракция ЛПВП понижается, а фракция ЛПНП повышается, что есть причиной повышения индекса холестерина до 8,2 м выше. При повышении ЛПНП повышается риск развития системного атеросклероза, по причине оседание низкоплотных молекул липидов на артериальном эндотелии, а снижение количество молекул фракции ЛПВП не успевают доставлять липиды в клетки печени для утилизации. Снижается катаболизм и не проводиться должным образом очистка системы кровотока;
- Дефицит гормонов щитовидной железы, также есть причиной развития гиперхолестеринемии при индексе липидов 8,2 ммоль/л. При недостаточном синтезировании тироидных типов гормонов, понижается расщепление липидов, что и приводит их повышение в кровотоке. Данное нарушение в патологии щитовидной железы называется гипотиреоз и характерным признаком его является ожирение, когда избыточный вес у человека набирается при малом объеме потребления пищи.
Недостаток гормонов щитовидной железы приводит к гиперхолестеринемии
Стиль жизни
- Несоблюдение культуры в питании — употребление продуктов с высоким содержанием в них животного жира. Увлечение фаст-фудами и приготовление блюд из полуфабрикатов, способствуют повышению показателя холестерина до 8,2. Бескультурье в питании провоцирует накопление избыточных килограммов, и становится причиной развития патологии сахарный диабет. От неправильного питания повышается фракция низкоплотного холестерина;
- Отсутствие у активности, также приводит к повышению липидов, накопление организмом лишних килограммов, что может стать причиной развития диабета второго типа. Недостаток в движении отсутствие нагрузок, снижают сосудистый и сердечный тонус, что становится причиной сердечных патологий и системного атеросклероза и тромбоза;
- Негативно влияющие на организм привычки — алкогольная и никотиновая зависимости снижают фракцию высокоплотного холестерина и способствуют повышению плохих липидов. Также алкогольная и никотиновая зависимость травмируют интиму артерий и становятся причиной потери эластичности артериальных оболочек, что способствует оседанию молекул холестерина на интиме, и развитию системного атеросклероза;
- Период беременности у женщин. Это физиологическая потребность организма в увеличении синтеза холестерола, потому что для формирования плода, организму нужно гораздо больше строительного жира. При беременности биохимию с липидным спектром нужно делать в каждом триместре, чтобы своевременно выявить патологическое повышение холестерина до 8,2 ммоль/л. Если такое повышение происходит, корректировкой питания и лечением нужно заниматься немедленно.
Курение
Малоподвижный образ жизни и неправильное питание
Стрессы
Холестерол: основные функции
Холестерол — вещество, без которого нормальное течение обменных процессов в организме невозможно. Иными словами, оно жизненно необходимо, так как без него:
- не будут вырабатываться отдельные гормоны и витамин D;
- невозможна нормальная выработка желчных кислот;
- невозможно обновление и строительство клеточных мембран.
То есть, говорить об абсолютном вреде холестерола для организма нельзя. Это то же самое, что говорить, например, о вреде кислорода.
Зачем уровень холестерина регулярно проверяется?
«Кровь на холестерин» берут не из прихоти врачей и не для того, чтобы выманить еще немного денег за анализ. Уровень ЛПНП — важный, накаливающийся фактор, влияющий на риск опасных для жизни болезней сердца и сосудов.
При этом, даже запредельно повышенный холестерин у женщин после 50 в крови может годами никак не проявляться, выявить его можно только в результате анализов. И чем раньше это будет сделано, тем больше шансов на то, что удастся избежать повышения вероятности закупорки коронарных сосудов или артерий мозга. А значит — инфарктов и инсультов. Которые являются одной из главных причин смерти.
Причины и проявления гиперхолестеринемии
Нередко случается так, что уровень холестерина превышает норму в несколько раз и может быть выше отметки 8,9 ммоль/л. Для выяснения причин этого состояния нужно провести комплексное обследование. Чаще всего этому способствуют следующие факторы:
- наследственная предрасположенность;
- ожирение;
- патологии печени;
- артериальная гипертензия;
- заболевания щитовидной железы;
- нарушения функционирования поджелудочной железы;
- нарушения жирового обмена;
- возраст больше 50 лет.
К увеличению содержания липидов в крови приводит прием определенных лекарственных средств. Результаты анализа могут выявить физиологическое изменение уровня холестерина у женщин во время беременности. Они обусловлены этим ее состоянием.
Большинство специалистов уверены, что повышение холестерина выше отметки 8,0 ммоль/л вызвано неправильным питанием, отсутствием физической активности, злоупотреблением жареной и жирной пищей, наличием вредных привычек. К повышению концентрации ЛПНП приводит чрезмерное употребление жирных сортов мяса, твердых сыров, сливочного масла и кондитерских изделий.
Все эти факторы повышают риск образования холестериновых бляшек, что, в свою очередь, способно сократить жизнь человека. Высокий уровень холестерина в крови, например, 8,5 ммоль/л, может проявиться такими нарушениями:
- неприятные ощущения в сердце при волнении;
- повышение артериального давления;
- перемежающаяся хромота;
- затруднения при ходьбе;
- ухудшение памяти;
- быстрая утомляемость и снижение физической активности;
- боль в сердце за грудиной.
У мужчин повышение холестерина может проявиться снижением потенции, у женщин – обильными месячными со сгустками.
Холестериновые отложения внутри сосудов приводят к сужению его просвета и постепенно приводит к закупорке артерии. В этом случае нарушается поступление крови к сердцу и, как следствие, развивается стенокардия и ишемическая болезнь сердца.
Большинство сердечно-сосудистых патологий вызваны высоким холестерином
Дефицит кислорода и крови в сердечной мышце провоцирует инфаркт миокарда. Нарушенное кровоснабжение сказывается и на функционировании головного мозга и может окончиться инсультом.
Факторы, влияющие на содержание холестерола в крови
Высокий уровень холестерина после 60 может быть обусловлен генетически. Такое состояние называется гиперхолестеринемия. Это нельзя назвать заболеванием, скорее, особенностью организма.
У лиц одного и того же возраста, пола, имеющих приблизительно одинаковые пищевые привычки, может быть разный уровень холестерола. Тем не менее, соблюдение диеты, в частности, отказ от жирной пищи, является фактором, снижающим холестерол в крови. Хотя нельзя сказать у кого и на сколько он снизится.
Факторы риска: почему уровень холестерола растет
Факторы, приводящие к повышенному холестерину у мужчин и женщин, делят на модифицируемые и немодифицируемые. То есть, те, которые можно изменить — вредные привычки, пищевые привычки, вес, давление, сахар в крови. И те, которые изменить нельзя — генетика, возраст, пол.
Проще и логичнее всего попробовать скорректировать уровень холестерола, скорректировав пищевые привычки, а именно, отказаться от:
- продуктов, содержащих холестерол в чистом виде;
- продуктов, содержащих транс-жиры;
- продуктов, содержащих большое количество насыщенных жиров.
Лицам, страдающим избыточным весом, необходимо похудеть. Это также может решить проблемы, связанные с сахаром в крови, артериальным давлением. То есть, факторами, которые не только влияют на уровень холестерола, но и сами по себе опасны.
На повышенный уровень холестерина в крови влияют такие сложно корректируемые заболевания как:
- диабет, некоторые болезни печени, почек;
- поликистоз яичников;
- дисфункция «щитовидки», гормональная дисфункция (у женщин).
На данный момент уровень «хорошего» и «плохого» холестерина снижают и медикаментами — кортикостероидами, прогестинами, стериоидами. Но такой способ имеет ряд побочных эффектов и недостатков и врачи стараются не назначать лекарства сразу, особенно если речь идет о сравнительно молодых людях.
откуда берется холестерин
Факторы, способствующие возникновению «жирных бляшек»
Один из главных модифицируемых факторов, влияющих на состояние сосудов и не связанных с диетой — курение. Курение наносит больше вреда именно сердечно-сосудистой системе, а не легким. Кроме того, важно:
- следить с своим весом;
- не употреблять большое количество соли, жирной животной пищи;
- следить за уровнем триглицеридов и концентрацией плохого холестерина в крови.
Значительная часть заболеваний печени и почек в наше время лечится, поэтому необходимо регулярно проводить их обследование и как можно раньше начинать лечение.
Что касается причин атеросклероза, связанных с генетикой, возрастом и ранней менопаузой, то остается только надеяться на лучшее. Статистически, мужчины больше подвержены риску возникновения атеросклероза, хотя ряд исследователей склонен думать, что дело в традиционно «мужском», нездоровом образе жизни.
Факторы «складываются», то есть, чем больше факторов, тем больше риск возникновения «бляшек». Избавившись даже от одного «не обязательного» фактора риска, человек снижает вероятность заболевания.
Показатели нормы
Существует усредненный показатель холестерина, применяющийся ко всем – 5 ммоль/л, считающийся нормой. Концентрация холестерола выше 7 ммоль/л, считается опасной. Результаты анализа можно оценивать так:
- оптимальные – до 4–5 ммоль/л;
- слегка повышенные – 5–6,4 ммоль/л;
- высокие – 6,5–7,8 ммоль/л;
- очень высокие – 7,9 и выше.
Однако на практике пользоваться такими усредненными значениями опасно. С возрастом у любого человека концентрация холестерина в крови увеличивается. Этот процесс неизбежен, поэтому не считается отклонением от нормы. И также женский и мужской организмы имеют свои особенности липидного обмена, что также влияет на результаты анализа крови.
Норма для мужчин
В таблице ниже приведены показатели допустимой нормы общего холестерина в крови для мужчин разных возрастов.
| Возраст | Общий холестерин (ммоль/л) |
| До 10 лет | 2,95–5,25 |
| 10–20 | 3,08–5,10 |
| 20–30 | 3,16–6,32 |
| 30–40 | 3,57–6,99 |
| 40–50 | 3,91–7,15 |
| 50–60 | 4,09–7,15 |
| 60–70 | 4,12–7,1 |
| Старше 70 лет | 3,73–6,86 |
Несмотря на то что до 60 лет норма холестерина постепенно увеличивается, после этого возраста она начинает немного уменьшаться. В возрасте старше 70 лет, показатель 7,0 уже является опасным.
Если показатель анализа превышает норму ненамного, требуется его пересдача. Например, у мужчины в возрасте 60 лет, результаты показали 7,3–7,4 ммоль/л, а в норме – не должны превысить 7,15. Врач может посчитать необходимым назначить пересдачу анализа через время.
Норма для женщин
Допустимая норма для женщин в любом возрасте больше, чем для мужчин. Несмотря на это, откладыванию холестериновых бляшек на сосудах и артериях больше подвержены представители сильного пола. Это объясняется различиями в синтезе, действии половых гормонов. У женщин их защитная функция более усилена. В таблице ниже приведены показатели допустимой нормы общего холестерина в крови для женщин разных возрастов.
| Возраст | Общий холестерин (ммоль/л) |
| До 10 лет | 2,9–5,3 |
| 10–20 | 3,21–5,18 |
| 20–30 | 3,16–5,75 |
| 30–40 | 3,37–6,27 |
| 40–50 | 3,81–6,86 |
| 50–60 | 4,20–7,7 |
| 60–70 | 4,45–7,85 |
| Старше 70 лет | 4,48–7,25 |
Если у пожилых мужчин допустимый максимум менее 7,2 ммоль/л, то у женщин он достигает 7,85 ммоль/л. Однако затем с возрастом, для них также характерно небольшое уменьшение нормы.
Норма при беременности
Перестройка гормонального фона, с которой сталкивается организм будущих мам при беременности, отражается на показателях холестерина в крови. Это не является патологией, лечения не требуется.
Общего показателя нормы при беременности нет. Средний показатель у будущей мамы также определяется в зависимости от ее возраста. Допускается его увеличение в два раза. Например, в 20 лет нормой считается 3,16–5,75 ммоль/л. Значит, у беременной женщины в этом возрасте норма увеличивается до 6,32–11.5 ммоль/л. А у беременной в возрасте 40 лет – 7,6-13,7.
Контроль за уровнем холестерина в крови обязателен на протяжении всей беременности
Если уровень холестерина у будущей мамы повышен больше, чем в два раза, необходимо назначать лечение. Обычно требуется соблюдение диеты и ее оказывается достаточно. Женщине рекомендуется употреблять меньше жиров животного происхождения, кушать больше овощей, фруктов. Если показатели не нормализовались, потребуется серьезное лечение.
Одним из осложнений повышенного холестерина при беременности может быть наступление преждевременных родов, развитие осложнений у ребенка.
Калькулятор риска кардиологических болезней
Калькуляторы основаны на наблюдениях, которые ведутся уже не первый десяток лет. Все они учитывают наиболее очевидные факторы: возраст, индекс массы тела, пол, вредные привычки, наследственные и приобретенные заболевания. Результат получается приблизительный, но позволяет в общих чертах сделать оценку риска. Риск определяется в процентах:
- более 20% — высокая опасность заболевания;
- 10%-20% — средняя опасность;
- менее 10% — низкая.
уровень холестерина в крови
Вероятность 10% является достаточной причиной для того, чтобы скорректировать образ жизни.
Причины повышения холестерина
Причин, по которым холестерина в крови становится больше, чем нужно, много. Их можно объединить в такие основные группы:
- Ожирение. Набор лишних килограмм сопровождается увеличением жира в организме, в том числе «плохого» холестерина. И также большинство людей, имеющих ожирение, намеренно едят много жирной пищи.
- Питание. Даже у худых людей, употребляющих много жирной пищи, может увеличиваться холестерин.
- Малоподвижный образ жизни. Закупоривание сосудов холестериновыми бляшками происходит интенсивнее, если человек ведет сидячий образ жизни, физические нагрузки отсутствуют.
- Алкоголь. Злоупотребление алкоголем оказывает серьезное давление на печень – орган, производящий ферменты липопротеинов. В результате нагрузки на него, блокируется выработка «хорошего» холестерина, усиливается накапливание «плохого».
- Другие вредные привычки. Курение, употребление наркотиков, в том числе «легких» также отрицательно сказываются на работе печени, способствуют увеличению «плохого» холестерола.
Большинство причин повышения холестерина связаны с неправильным образом жизни человека
«Суперпродукты» против атеросклеротических «бляшек»
Ученые Великобритании обосновали, что употребление в пищу некоторых продуктов снижает уровень холестерина в крови у женщин после 60. В их числе и сладости. Желающим иметь здоровые сосуды, следует есть:
- орехам (не менее горстки, помещающейся в ладонь, в день);
- соевым продуктам, бобам, молоку;
- овсянке, ячменю;
- овощи, фрукты;
- продуктам с большим содержанием «хороших» жиров (красная рыба).
Наиболее опасные продукты, содержащие большое количество «вредного» холестерина. Это:
- сливочное и топленое масло;
- маргарин и сало;
- продукты с большим содержанием молочных жиров (жирные творог, сливки, сметану исключать из рациона полностью не надо, но есть надо с аккуратностью);
- жирное мясо, особенно переработанное (то есть, колбасы с высоким содержанием жира).
Это не означает, что в рационе здорового человека не может быть умеренное количество перечисленных продуктов. Полностью от них отказываться стоит только людям с существенно повышенным уровнем холестерина.