С возрастом ухудшается состояние здоровья в целом. Но наиболее распространенными патологиями являются именно болезни сердца в пожилом возрасте. По степени распространенности они опережают даже бронхолегочные заболевания, хотя и вызваны общими причинами. Это естественные процессы старения, из-за которых сосуды становятся более жесткими, нарушается регуляция их тонуса, повышается артериальное давление, а внутренние органы получают меньше кислорода. Иногда бронхолегочные заболевания маскируют сердечно сосудистые патологии, и их выявляют уже на тяжелых стадиях. Профессиональный уход и регулярные врачебные осмотры, которые предлагает пансионат для стариков, позволяют вовремя начать лечение.
Возрастные изменения сердца и сосудов
Первые бляшки на стенках коронарных сосудов сердца начинают появляться уже после 25 лет. В молодости этот процесс проходит без последствий, но со временем может привести к атеросклерозу. И это – не единственное изменение из тех, что происходят в пожилом возрасте. Сердце увеличивается в размерах, утолщаются его стенки, меняется объем левого желудочка. Из-за утолщения стенки уменьшается приток крови, медленнее заполняется сердечная камера, и в целом эффективность работы сердца заметно уменьшается. В пожилом возрасте:
Снижается сократительная способность сердечной мышцы. С годами количество клеток миокарда становится меньше, поскольку они не обладают способностью к самообновлению. В результате погибшие клетки заменяются соединительной тканью, а на оставшиеся кардиомиоциты приходится большая нагрузка. Но зачастую они не могут обеспечить нормальные сокращения. Ухудшается работа сердечных клапанов. Больше всего это сказывается на работе клапана аорты и митрального клапана, которые теряют прежнюю гибкость. Если возникают кальциевые отложения, этот показатель снижается еще больше, и клапанный аппарат не может равномерно распределять кровь по сердечным полостям. Сбивается сердечный ритм. Для переливания крови нужны импульсы, их генерируют особые клетки проводящей системы сердца. Поскольку с годами их становится меньше, нарушается сердечный ритм.
Все это приводит к развитию различных заболеваний – от гипертонии до атеросклероза.
Хроническая сердечная недостаточность у лиц старшего возраста
Рост численности населения старших возрастных групп и существенное повышение распространенности хронической сердечной недостаточности (ХСН) при старении привели к тому, что большую часть пациентов с этой патологией в настоящее время составляют лица пожилого и старческого возраста. По образному выражению Michael W. Rich, ХСН в XXI веке стала «кардиогериатрическим синдромом» [1].
Считается, что физиологические изменения организма при старении могут предрасполагать к развитию ХСН [1, 2]. Так, из-за прогрессирующего снижения количества кардиомиоцитов и изменения соединительной ткани сердечной мышцы (в том числе накопления амилоида) с возрастом независимо от исходного уровня артериального давления (АД) происходит повышение жесткости миокарда и возникновение его умеренной физиологической гипертрофии с формированием диастолической дисфункции желудочков. А структурные изменения клапанов (фиброз и кальцификация) и нарушения возбудимости и проводимости, возникающие при уменьшении количества функционирующих клеток в синусовом узле и проводящей системе сердца, могут вызывать снижение систолической функции миокарда [3, 4]. Особое значение в развитии ХСН при старении имеют нарушения выделительной функции почек, которые приводят к снижению экскреции натрия и воды и развитию объемной перегрузки сосудистого русла [5, 6]. Почечная дисфункция имеется у 20% пожилых, в возрасте старше 80 лет клиренс креатинина может уменьшаться до 50 мл/мин и более даже без сопутствующей патологии [7].
Наиболее частыми причинами развития ХСН в старших возрастных группах являются ишемическая болезнь сердца (ИБС), артериальная гипертензия (АГ), их сочетание и сахарный диабет (СД) 2-го типа [8–11].
Хотя симптомы ХСН и данные объективного обследования у лиц старшего возраста часто изменены из-за возрастных изменений и коморбидной патологии, диагностические критерии заболевания для них не меняются [4, 12]. Однако особое значение для лечения таких больных приобретает выявление сопутствующих состояний и заболеваний, так как повышенная истощаемость и быстрый срыв компенсаторных механизмов организма при старении могут вызывать функциональную недостаточность не только той системы, которая поражена, но и других, в том числе способность влиять на клинику и течение сердечной недостаточности [1, 4]. За рубежом при сборе анамнеза жизни пациента особое внимание рекомендуется уделять таким сведениям, как условия проживания, данные об ухаживающих за больным лицах, информации о реакции госпитализируемого лица на чрезвычайные ситуации, и использовать специализированные опросники для выявления когнитивных нарушений [2]. Классические симптомы застойной систолической ХСН, как правило, появляются у пожилых в позднем периоде болезни. Резкое ограничение физической нагрузки и изменение образа жизни при старении приводит к уменьшению жалоб на одышку, учащенное сердцебиение [12]. Преобладают неспецифические жалобы (генерализованная слабость, усталость), характерные также и для симптомов физиологического старения [4]. В старческом возрасте встречаются атипичные признаки ХСН: появление когнитивных и эмоциональных нарушений (эпизоды бреда, раздражительность), изменения сна (как сонливость, так и бессонница), снижение аппетита [1, 13]. Наиболее чувствительным физикальным признаком сердечной недостаточности у пожилых является крепитация в базальных отделах, а самым специфичным объективным признаком — повышение венозного давления в яремной вене [12]. С учетом низкой специфичности жалоб и результатов клинического осмотра особое значение для лечения пожилых пациентов приобретают данные дополнительных исследований. Исследование натрийуретических пептидов для подтверждения и дифференциального диагноза ХСН (например, с первично легочными симптомами), определения прогноза и контроля эффективности лечения остается обязательным у лиц старшего возраста, однако считается, что его информативность (особенно у женщин) с возрастом уменьшается [14]. Из-за высокой распространенности гипотиреоза у пожилых и его влияния на течение ХСН, целесообразным считается определение уровня тиреотропного гормона [9, 11]. Анализ результатов инструментальных методов диагностики ХСН часто затруднен имеющимися возрастными изменениями и сопутствующей патологией. Необходимость дополнительных инвазивных методов диагностики для подтверждения коронарной патологии или клапанных нарушений у лиц старшей возрастной группы с сердечной недостаточностью определяется не паспортным возрастом, а индивидуальным состоянием, ожидаемой продолжительностью активной жизни, выгодами и рисками, связанными с вмешательством [9, 11].
Целями лечения ХСН у пациентов старших возрастных групп остаются контроль факторов риска, уменьшение симптомов, улучшение качества жизни, сокращение числа госпитализаций и, по возможности, улучшение прогноза [8, 9, 11]. Необходимым условием профилактики прогрессирования и декомпенсации сердечной недостаточности является эффективная терапия заболеваний, являющихся этиологическими факторами развития ХСН. Доказано, что адекватное медикаментозное лечение АГ и ИБС столь же эффективно для снижения симптомов и улучшения прогноза у пожилых, как и у более молодых пациентов [9, 15]. При терапии фибрилляции предсердий, являющейся предиктором высокого риска смертности у больных с ХСН, у больных старшего возраста предпочтителен контроль частоты сердечных сокращений (ЧСС) [16, 17]. Особое значение при этом приобретает антикоагулянтная терапия, так как риск развития тромбоэмболических осложнений у пожилых пациентов более значителен [18].
Хотя данные наблюдения 5314 лиц мужского пола в возрасте 65–92 лет в течение 20 лет свидетельствуют о том, что уровень толерантности к физическим нагрузкам является независимым предиктором смертности от всех причин у пожилых, а его повышение увеличивает выживаемость в этой популяции [19], результаты зарубежных исследований с физическими тренировками у пожилых пациентов с ХСН противоречивы. Большая часть имела благоприятный результат, но имеются и сообщения об отсутствии улучшения большинства показателей (толерантности к физической нагрузке, качества жизни, уровня нейрогормонов в крови, клинических проявлений ХСН). Отечественные публикации содержат данные об эффективности физической реабилитации у пациентов в возрасте от 60 до 84 лет с ХСН от II до IV функционального класса по критерям Нью-Йоркской ассоциации кардиологов (New York Heart Association, NYHA) в отношении замедления процессов ремоделирования миокарда, увеличения толерантности к физической нагрузке и улучшения качества жизни [20], но не позволяют сделать окончательных выводов о тактике выбора оптимального режима физических тренировок в зависимости от исходного состояния пациента, сопутствующих заболеваний, применяемой медикаментозной терапии, места и условий проведения занятий.
Общие рекомендации в отношении снижения в рационе соли и контроля количества принимаемой жидкости у пожилых пациентов с ХСН сохраняются. Сама ХСН может привести к прогрессированию пищевой недостаточности, что увеличивает риск проявлений старческой немощности, иммунодефицита и неблагоприятного прогноза [21]. Зарубежные авторы обращают внимание на связанные с финансовыми ограничениями и условиями жизни лиц старшего возраста такие неблагоприятные особенности их питания, как более частое употребление готовых продуктов и полуфабрикатов с высокой калорийностью и большим количеством натрия, что ухудшает течение сердечной недостаточности [7].
Существует ограниченное количество исследований, посвященных оптимальной медикаментозной терапии ХСН у пациентов старшего возраста (особенно 80 лет и более), но пока нет оснований предполагать, что фармакотерапия у них должна отличаться от рекомендованной в более молодом возрасте. Особое значение приобретает учет индивидуальных особенностей, сопутствующей патологии и возможности усваивать или переносить лекарственные препараты.
Благодаря данным крупных многоцентровых исследований, не возникает сомнений в значении ингибиторов ангиотензинпревращающего фермента (ИАПФ) при лечении ХСН у лиц пожилого возраста. Хотя в метаанализе исследований ИАПФ выживаемость при активной терапии была выше у тех, кому было менее 60 лет, однако активная терапия ИАПФ в любом возрасте имела сопоставимое влияние на комбинированную конечную точку (общая смертность и госпитализация). Хорошая переносимость высоких доз ИАПФ больными со средним возрастом 64 и 70 лет была продемонстрирована в исследованиях ATLAS и NETWORK, но ряд других работ выявил связь нарастания риска развития ухудшения функции почек при применении ИАПФ с возрастом, что клинически проявлялось гипотонией, азотемией, желудочно-кишечными симптомами, гиперкалиемией и лейкопенией [22]. Поэтому назначение ИАПФ у пожилых требует: тщательной оценки функции почек, начало терапии с меньших доз; более медленные темпы титрации препарата; отмену, при возможности, вазодилататоров; контроль уровня АД в положении лежа, сидя и стоя. Последнее связано с тем, что в пожилом и старческом возрасте при сочетании возрастных изменений сосудов (снижение эластичности крупных сосудов и повышение общего периферического сопротивления за счет уменьшения просвета мелких артерий) и нейрогуморальной регуляции (активация ренин-ангиотензин-альдостероновой системы и снижение эффективности бета-адренергической стимуляции) возникает выраженная лабильность АД с ортостатической гипотензией [4]. Антагонисты рецепторов ангиотензина II, хотя и не выявили преимуществ перед ИАПФ, лучше переносятся, что особенно значимо для повышения комплаентности у пациентов старшего возраста.
Основные рандомизированные исследования по применению блокаторов β-адренергических рецепторов при ХСН включали значительное количество пожилых пациентов. Изучение когорты из почти 12 000 больных (средний возраст 79 лет) показало, что их использование ассоциировано со значительным сокращением смертности от ХСН и смертности от всех причин [23]. Польза от назначения ретардной формы метопролола, карведилола и бисопролола у пожилых оказалась такой же, как и у более молодых пациентов. Анализ результатов применения этих же β-адреноблокаторов у лиц старческого возраста в ряде не очень больших исследований тоже не выявил значимого влияния возраста на сокращение смертности и уменьшение числа госпитализаций. Редким примером исследования, специально посвященного изучению пациентов 70 лет и старше с ХСН, является исследование SENIORS. Оно продемонстрировало уменьшение на фоне лечения β-адреноблокатором небивололом всех случаев смерти или госпитализации по поводу сердечно-сосудистых заболеваний независимо от фракции выброса [24]. Таким образом, назначение β-адреноблокаторов рекомендуется всем пациентам с ХСН, независимо от возраста. Их применение сопровождается улучшением долгосрочной выживаемости больных, а эффективность не зависит от наличия или отсутствия ИБС и АГ, но связана с большей исходной ЧСС. Беспокойство по поводу влияния β-адреноблокаторов на когнитивные функции больше основано на устных сообщениях, чем на строгих научных данных [7].
Хотя влияние мочегонных средств на прогноз при ХСН в серьезных плацебо-контролируемых исследованиях не изучено, эти препараты купируют симптомы легочного или системного застоя и широко используются в практике. Со старением эффективность ряда диуретиков снижается, например, уменьшается почечный клиренс фуросемида. Кроме того, наличие ХСН само по себе ограничивает абсорбцию фуросемида и буметанида. Меньше известно о влиянии старения и ХСН на результаты терапии тиазидными диуретиками. Считается, что применение мочегонных препаратов при физиологическом снижении функции почек у лиц старшего возраста может способствовать нарастанию электролитных нарушений и обострению ассоциированной с возрастом сопутствующей патологии [7]. Сама ХСН значительно усугубляет дефицит калия, характерный для пожилых из-за сокращения его количества в пищевом рационе, снижения эффективности реабсорбции калия в почках и уменьшения сухой массы тела, поэтому пациенты старших возрастных групп особенно склонны к гипокалиемии [25]. Недооцененными проблемами пожилых, усугубляемыми терапией диуретиками, являются задержка мочи и ее недержание. Факторами риска их развития являются возраст и терапия связанной со старением сопутствующей патологии. Значительная часть пациентов с легкими или умеренными симптомами недержания или задержки мочи предпочитает не сообщать об этом, если врач не спрашивает о мочеиспускании специально, предпочитая избегать приема диуретиков [26]. При проблемах с передвижением мочегонная терапия может нарушать повседневную активность больных старшего возраста, а выраженное уменьшение внутрисосудистого объема на фоне применения диуретиков при преимущественно диастолической дисфункции левого желудочка способно снизить сердечный выброс и вызвать гипотензию, к которой пожилые особенно чувствительны. Для уменьшения степени выраженности побочных эффектов терапии мочегонными средствами больных ХСН старшего возраста предлагается деление их дозы на несколько приемов или ее уменьшение при симптомах гипоперфузии или нарастании почечной недостаточности во время титровании доз блокаторов нейрогормонов; исключение приема диуретиков в конце дня во избежание никтурии; назначение минимальных доз мочегонных, необходимых для стабильного веса и симптоматики при длительном лечении, контроль функции почек и электролитного баланса при каждом изменении в терапии.
Хотя в исследовании RALES у пожилых пациентов (средний возраст 67 лет) с выраженной сердечной недостаточностью (III–IV функциональный класс, фракция выброса < 35%), получавших лечение ИАПФ и петлевыми диуретиками, назначение малых доз антагониста альдостерона спиронолактона снижало уровень смертности на 30%, число госпитализаций по поводу декомпенсации сердечной недостаточности на 35% и значительно улучшало функциональный класс ХСН, а случаев гиперкалиемии или почечной дисфункции не отмечено даже при пристальном контроле лабораторных показателей в динамике [27], результаты исследования не могут быть полностью перенесены на популяцию больных пожилого возраста с ХСН, так как уровень креатинина более 220 мкмоль/л или существенная сопутствующая патология служили критериями исключения из исследования. Действующие рекомендации по терапии сердечной недостаточности предусматривают снижение первоначальной дозы спиронолактона до 12,5 мг/сут у лиц старшего возраста при клиренсе креатинина менее 50 мл/мин и отказ от его назначения при клиренсе креатинина менее 30 мл/мин. Для исключения почечной дисфункции и гиперкалиемии пациентам должны быть даны рекомендации о немедленной отмене препарата при развитии диареи или других состояний, приводящих к обезвоживанию.
Дигоксин длительное время был основой терапии застойной ХСН. И хотя в результате анализа данных, полученных в исследовании DIG, эффект в отношении общей смертности не получен, в действующих национальных и европейских рекомендациях его назначение рекомендовано для контроля симптомов и уменьшения случаев госпитализации при тяжелой ХСН и снижении фракции выброса левого желудочка либо при выраженной сердечной недостаточности в сочетании с тахисистолической формой фибрилляции предсердий. Пациенты в возрасте 70 лет и старше составляли в DIG 27%, и выгоды от терапии сохранялись во всех возрастных группах. Однако возраст являлся и независимым фактором риска развития осложнений терапии дигоксином (токсичность, госпитализация из-за токсичности) [28]. У пожилых достаточно часто возникает нарушение его выведения, причем токсические эффекты могут возникать при приеме малых доз и «нормальном» уровне дигиталиса в сыворотке крови; проявляться типичными симптомами гликозидной интоксикации (нарушения сердечного ритма и проводимости, тошнота и рвота) и атипично (падения, анорексия, депрессия, спутанность сознания). Таким образом, назначение дигоксина у пожилых требует применения более низких доз препарата и тщательного контроля симптомов и лабораторных показателей функции почек в процессе лечения.
У пациентов старшего возраста ХСН крайне редко является изолированной патологией, чаще сочетаясь, как минимум, с тремя, а у 25% больных — с шестью и более сопутствующими заболеваниями [7]. В среднем при госпитализации пожилых с диагнозом ХСН определяют еще пять нозологических форм [29]. По зарубежным источникам, чаще всего это СД, хроническая почечная недостаточность, хронические заболевания легких, анемия и депрессия. По отечественным данным самая распространенная сопутствующая патология: заболевания опорно-двигательного аппарата, цереброваскулярная болезнь, хроническая обструктивная болезнь легких, болезни желудочно-кишечного тракта [30]. Сочетание нескольких нозологических форм значительно затрудняет процесс диагностики и подбора терапии. Так, симптомы, характерные для сердечной недостаточности (одышка, отеки голеней или ночное ортопноэ) могут возникать при ожирении, тахиформе фибрилляции предсердий, коронарной недостаточности, нарушениях гемодинамики с перегрузкой объемом (например, при почечной недостаточности) или при увеличении постнагрузки (например, при гипертоническом кризе). Изменяют выраженность одышки и толерантность к физическим нагрузкам хронические заболевания легких. Анемия, возникающая у больных старшего возраста вследствие хронических заболеваний (болезни почек, злокачественные опухоли), медикаментозных вмешательств (применение нестероидных противовоспалительных препаратов, варфарина и других лекарственных средств, способствующих кровопотерям) или недостаточного поступления в организм железа, фолиевой кислоты, витамина B1, не только усиливает симптомы ХСН, но и является независимым негативным предиктором прогноза [7]. Депрессивные и тревожные нарушения у стариков увеличивают количество симптомов, затрудняют оценку жалоб, снижают эффективность лечения ХСН и повышают частоту госпитализаций. У госпитализированных по поводу ХСН пациентов депрессия значимо и независимо связана со снижением выживаемости [31]. С повышенной смертностью ассоциированы у пожилых падения с переломом бедра, их риск может повышаться при стандартном лечении ХСН из-за постуральной гипотензии; когнитивных нарушений; недержании мочи. Дополнительное значение могут иметь изменение баланса проприоцепции с возрастом и брадиаритмия при нарушении функции синусового узла (синдром слабости синусового узла), а также за счет воздействия лекарств с отрицательными хронотропными свойствами (дигоксин, β-адреноблокаторы). Почечная недостаточность связана у пациентов с ХСН с увеличением риска побочных эффектов лекарственных препаратов, применяемых для лечения, более высокой частотой госпитализации и неблагоприятным прогнозом. Выявление только микроальбуминурии уже является предиктором неблагоприятного прогноза при ХСН (увеличение риска смерти на 60–80% и риска госпитализации в связи с прогрессированием ХСН на 30–70%) [32]. Таким образом, у лиц старшего возраста сочетанная патология при ХСН может не только представлять дополнительные сложности при ведении больных, но и определять их прогноз жизни. Cтратегия, направленная на своевременное выявление и терапию сопутствующих заболеваний у пожилых с ХСН, может предотвратить до 55% госпитализаций. В то же время это неизбежно приводит к полипрагмазии, политерапии, увеличению частоты побочных эффектов медицинских препаратов и нежелательных лекарственных взаимодействий. Так, нестероидные противовоспалительные препараты приводят к задержке почечного натрия и жидкости, снижают эффективность ИАПФ и могут вызвать сердечную недостаточность даже у пациентов, не имеющих повышенного риска. При сочетании их с диуретиками риск госпитализации по поводу ХСН у лиц старше 55 лет увеличивается в два раза, а совместный прием со спиронолактоном значительно повышает вероятность гиперкалиемии и нарушения функции почек. Нитраты увеличивают риск развития у пожилых постуральной гипотензии, могут ухудшить прогноз при пороках сердца и не позволяют достигать оптимальных доз ИАПФ и β-адреноблокаторов. С целым рядом проблем связано медикаментозное лечение депрессии. Трициклические антидепрессанты, повышая уровень норадреналина, могут провоцировать развитие аритмии и ортостатической гипотонии, есть данные о том, что их применения следует избегать у пациентов с высоким риском развития ИБС или ее анамнезом. Более безопасные селективные ингибиторы обратного захвата серотонина, которым отдается предпочтение при ХСН, могут у пожилых приводить к развитию гипонатриемии за счет накопления серотонина с последующей стимуляцией выработки антидиуретического гормона, причем возникновение гипонатриемии, по данным исследований, отмечалось в сроки от недели до нескольких месяцев после начала терапии, поэтому лицам, получающим эти препараты, необходимо контролировать уровень натрия плазмы в динамике. Особую опасность у пожилых пациентов представляет избыточная инфузионная терапия из-за опасности возникновения ятрогенной сердечной недостаточности, поэтому проводить ее рекомендуется только по четким показаниям и при тщательном контроле клинической симптоматики и показателей гематокрита.
Таким образом, ведение пациентов старшей возрастной группы с ХСН имеет целый ряд особенностей. Их знание может помочь улучшить результаты терапии прежде всего врачам первичного звена. Однако самым главным остается совет, изложенный в рекомендациях Американской коллегии кардиологов (American College of Cardiology, ACC) и Американской ассоциации кардиологов (American Heart Association, AHA): «Из общих мер, которые должны использоваться у пациентов с ХСН, возможно самое эффективное, но все же наименее используемое, — тщательное наблюдение и контроль» [9].
Литература
- Rich M. W. Heart failure in the 21 st century: a cardiogeriatric syndrome // J Gerontol A Biol Sci Med Sci. 2001. Vol. 56, № 2. P. 88–96.
- Arnold M., Miller F. Congestive Heart Failure in the Elderly [Электронный ресурс] //? 2002. Режим доступа: https://www.ccs.ca/download/consensus_conference/consensus_conference_archives/2002_05.pdf. [Дата обращения: 12.02.2011].
- Robin A. P. et al. Heart failure in older patients // Br J Cardiol. 2006. Vol. 13, № 4. P. 257–266.
- Руководство по геронтологии и гериатрии. В 4 т. Т. 3. Клиническая гериатрия / Под ред. В. Н. Ярыгина, А. С. Мелентьева. М.: ГЭОТАР-Медиа. 2007. 894 с.
- Allison S. P., Lobo D. N. Fluid and electrolytes in the elderly // Curr Opin Clin Nutr Metab Care. 2004. Vol. 7, № 1. P. 27–33.
- Chae C. U. et al. Mild renal insufficiency and risk of congestive heart failure in men and women > or =70 years of age // Am J Cardiol. 2003. Vol. 92, № 6. P. 682–686.
- Imazio M. et al. Management of heart failure in elderly people // Int J Clin Pract. 2008. Vol. 62, № 2. P. 270–280.
- Национальные рекомендации ВНОК И ОССН по диагностике и лечению ХСН (третий пересмотр) [Электронный ресурс]. Режим доступа: https://medic.ossn.ru/upload/ossn_pdf/Recomend/Guidelines%20SSHF%20rev.3.01%202010.pdf. [Дата обращения: 02.02.2011].
- Hunt S. A. et al. 2009 Focused update incorporated into the ACC/AHA 2005 Guidelines for the Diagnosis and Management of Heart Failure in Adults A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines Developed in Collaboration With the International Society for Heart and Lung Transplantation // J Am Coll Cardiol. 2009. Vol. 53, № 15. P. 1–90.
- Ahmed A. DEFEAT heart failure: clinical manifestations, diagnostic assessment, and etiology of geriatric heart failure // Heart Fail Clin. 2007. Vol. 3, № 4. P. 389–402.
- Dickstein K. et al. ESC guidelines for the diagnosis and treatment of acute and chronic heart failure 2008: the Task Force for the diagnosis and treatment of acute and chronic heart failure 2008 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association of the ESC (HFA) and endorsed by the European Society of Intensive Care Medicine (ESICM) // Eur J Heart Fail. 2008. Vol. 10, № 10. P. 933–989.
- Tresch D. D. Clinical manifestations, diagnostic assessment, and etiology of heart failure in elderly patients // Clin Geriatr Med. 2000. Vol. 16, № 3. P. 445–456.
- Vogels R. L. et al. Cognitive impairment in heart failure: a systematic review of the literature // Eur J Heart Fail. 2007. Vol. 9, № 5. P. 440–449.
- Vaes B. et al. The accuracy of plasma natriuretic peptide levels for diagnosis of cardiac dysfunction and chronic heart failure in community-dwelling elderly: a systematic review // Age and Ageing. 2009. Vol. 38, № 6. P. 655–662.
- Beckett N. S. et al. Treatment of hypertension in patients 80 years of age or older // N Engl J Med. 2008. Vol. 358, № 18. P. 1887–1898.
- Go A. S. et al. National Implications for Rhythm Management and Stroke Prevention: the AnTicoagulation and Risk Factors In Atrial Fibrillation (ATRIA) Study // JAMA. 2001. Vol. 285, № 18. P. 2370–2375.
- Heeringa J. et al. Prevalence, incidence and lifetime risk of atrial fibrillation: the Rotterdam study // Eur Heart J. 2006. Vol. 27, № 8. P. 949–953.
- Man-Son-Hing M., Laupacis A. Anticoagulant-related bleeding in older persons with atrial fibrillation: physicians’ fears often unfounded // Arch Intern Med. 2003. Vol. 163, № 13. P. 1580–1586.
- P. Kokkinos et al. Exercise capacity and mortality in older men: a 20-year follow-up study // Circulation. 2010. Vol. 122, № 8. P. 790–797.
- Осипова И. В., Ефремушкин Г. Г., Березенко Е. А. Длительные физические тренировки в комплексном лечении пожилых больных с хронической сердечной недостаточностью // Сердечная недостаточность. 2002. № 5. С. 218–220.
- Persson M. D. et al. Nutritional status using mini nutritional assessment and subjective global assessment predict mortality in geriatric patients // J Am Geriatr Soc. 2002. Vol. 50, № 12. P. 1996–2002.
- Garg R., Yusuf S. Overview of randomized trials of angiotensin-converting enzyme inhibitors on mortality and morbidity in patients with heart failure. Collaborative Group on ACE Inhibitor Trials // JAMA. 1995. Vol. 273, № 18. P. 1450–1456.
- Sin D. D., McAlister F. A. The effects of beta-blockers on morbidity and mortality in a population-based cohort of 11,942 elderly patients with heart failure // Am J Med. 2002. Vol. 113, № 8. P. 650–656.
- McMurray J., Judge T. G., Caird F. I. Making sense of SENIORS // Eur Heart J. 2005. Vol. 26, № 3. P. 203–206.
- Macleod C. C. Nutrition of the elderly at home. III. Intakes of minerals // Age Ageing. 1975. Vol. 4, № 1. P. 49–57.
- Gillespie N. D. The diagnosis and management of chronic heart failure in the older patient // Br Med Bull. 2005. Vol. 75–76, № 1. P. 49–62.
- Pitt B. et al. The effect of spironolactone on morbidity and mortality in patients with severe heart failure. Randomized Aldactone Evaluation Study Investigators // N Engl J Med. 1999. Vol. 341, № 10. P. 709–717.
- Gheorghiade M., Adams K. F. Jr., Colucci W. S. Digoxin in the management of cardiovascular disorders // Circulation. 2004. Vol. 109, № 24. P. 2959–2964.
- Braunstein J. B. et al. Noncardiac comorbidity increases preventable hospitalizations and mortality among Medicare beneficiaries with chronic heart failure // J Am Coll Cardiol. 2003. Vol. 42, № 7. P. 1226–1233.
- Ситникова М. Ю. и др. Особенности клиники, диагностики и прогноза хронической сердечной недостаточности у госпитализированных пациентов старческого возраста // Сердечная недостаточность. 2005. № 2. С. 85–87.
- Jiang W. Relationship between depressive symptoms and long-term mortality in patients with heart failure // Am Heart J. 2007. Vol. 154, № 1. P. 102–108.
- Jackson C. E. et al. Albuminuria in chronic heart failure: prevalence and prognostic importance // Lancet. 2009. Vol. 374, № 9689. P. 543–550.
Е. А. Темникова, кандидат медицинских наук
ГБОУ ВПО ОмГМА МЗ РФ, Омск
Контактная информация
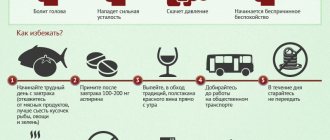
С какими болезнями сердца сталкиваются пожилые люди
Даже у тех, кто ведет здоровый образ жизни, с годами возникают проблемы. Все распространенные болезни сердца у пожилых людей можно разделить на три группы:
- патологии, связанные с нарушением работы клапана (порок сердца);
- нарушение работы сердечной мышцы;
- сосудистые патологии и вызванные ими последствия (это в первую очередь – гипертония, ишемическая болезнь сердца и ее осложнения).
Наибольшую опасность представляют атеросклероз, атерома и ишемическая болезнь сердца (далее – ИБС).
Препараты для лечения заболеваний сердца пожилых людей
Современный ассортимент аптек достаточно разнообразен. Он представлен различными препаратами как для профилактики сердечно-сосудистых заболеваний, так и для их лечения – и текущего, и интенсивного. Лекарства подходят как для пожилых людей, так и для тех, кто столкнулся с проблемой в более молодом возрасте.
Не стоит забывать, что сердце – очень важный орган, и принимать решение о курсе какого-либо препарата нужно только после консультации врача.
Лекарства для профилактики заболеваний сердца и укрепления сосудов:
- «Венотон». Содержит витамин С, экстракт чесночного сока и гречихи, лактозы.
- «Аскорутин». Повышает прочность сосудов, что очень важно для сердца пожилого человека.
- «Пирацетам». Улучшает кровообращение центральной нервной системы. Если первые два препарата – «витаминки», то этот можно употреблять только после консультации со специалистом.
- «Рибоксин». Повышает доставку кислорода практически во все органы. Назначается при ишемической болезни сердца и при проблемах с печенью. Стимулирует генерацию белковых клеток в мышцах, в том числе и в сердце пожилого человека.
- «Кавинтон». Укрепляет сосуды, в том числе сосуды головного мозга и сердца, устраняет гипоксию. Назначается для снижения риска инфаркта миокарда и инсульта.
- «Аспаркам». Содержит магний и калий. Нормализует подачу электронных импульсов сердца, улучшает ритм и качество сокращений сердечной мышцы пожилого человека.
- «Боярышник форте». Неспиртовой препарат цветков боярышника. Тонизирует сосуды, нормализует сердечный ритм.
- «Родиола розовая». Тоже растительное средство. Замедляет износ миокарда. Пожилой человек чувствует улучшение самочувствия практически в самом начале курса препарата. Частота приема, дозировка и пропорция разведения назначаются врачом. Самолечение с этим лекарством (как и со всеми остальными) крайне не рекомендуется.
Читайте материал по теме: Повышенное давление у пожилых людей – причины, симптомы и способы лечения
Атеросклероз у пожилых людей
Атеросклероз – это хроническое заболевание, и развивается оно достаточно медленно для того, чтобы можно было успеть принять меры и предотвратить опасные последствия. При атеросклерозе в кровеносных сосудах откладываются липопротеиды. Через какое-то время начинается разрастание соединительной ткани, формируются бляшки, и это приводит к уменьшению просвета сосудов. В результате нарушается кровоснабжение всех тканей. Особую опасность представляют тромбы, поскольку из-за них может произойти закупорка кровотока.
Одной из особенностей атеросклероза является то, что он поражает не только аорту, но и почечные и мозговые артерии. А эти органы у людей пожилого возраста требуют особого внимания.
Факторами риска для атеросклероза являются:
- повышенное артериальное давление выше 140/90 мм рт.ст.;
- сахарный диабет;
- ожирение, причем в основном – абдоминального типа при котором жировые отложения накапливаются в области живота;
- повышенный уровень холестерина.
Там, где артерии испытывают наибольшую гемодинамическую нагрузку, на стенках откладываются жировые бляшки и появляются рубцы. Такое изменение стенок называется атеромой. С годами в ней накапливается кальций, это приводит к истончению стенок сосудов, и при неблагоприятном стечении обстоятельств может произойти разрыв атеромы. Кусочки тромба и жировых отложений с током крови могут перемещаться по всей системе артерий, приводя к повреждению внутренних органов.
Этого можно избежать, если соблюдать лечебную диету, контролировать вес, выполнять комплекс упражнений. Дома за этим проследить трудно. Но частный пансионат, обеспечивающий платный уход за престарелыми, такую возможность дает.
Особенности ишемической болезни сердца в пожилом возрасте
ИБС – одна из самых распространенных сердечных патологий. Ее развитие обусловлено сужением сосудов, из-за которого со временем нарушается работа сердца. Возможны и его физические повреждения. Причем больше всего страдает сердечная мышца. Но даже если она продолжает работать, пусть и не так эффективно, как у здорового человека, организм начинает страдать из-за нехватки кислорода.
Часто к такой ситуации приводит развитие атеросклероза. Поэтому ишемическую болезнь вызывают те же факторы – повышенное давление, сахарный диабет, лишний вес.
Особенностями проявления ИБС в пожилом возрасте являются:
- Отсутствие яркой эмоциональной окраски приступов.
- Необычные болевые ощущения – они возникают слева, но отдают в шею, затылок и нижнюю челюсть, из-за чего пациент не сразу обращается к кардиологу.
- Отсутствие интенсивных болей. Человек ощущает сдавливание в области сердца, тяжесть с этой стороны, ощущение сдавливания в области грудной клетки и даже плечевого сустава.
- Резкие скачки артериального давления, иногда – неврологические нарушения, появление одышки.
С одной стороны, у пожилых людей картина ИБС часто смазана, нет сильных проявлений. С другом стороны, признаки заболевания в этом возрасте могут проявляться по утрам после незначительной физической активности.
ИБС развивается в различных формах, наиболее распространенными являются инфаркт миокарда, стенокардия и сердечная недостаточность, которые будут рассмотрены ниже.
Основной симптом
Проблемы с сердцем в пожилом возрасте встречаются все чаще. Они вполне объяснимы: организм изнашивается, развиваются и усугубляются различные заболевания, включая атеросклероз и другие проблемы сосудов. Все это неминуемо приводит к сердечной слабости. Поэтому знать, как лечить сердечную недостаточность у пожилых людей, необходимо всем.
С возрастом у человека проявляются некие функциональные изменения сердечно-сосудистой системы отрицательного характера. К ним приводит целый ряд факторов:
- Увеличение частоты артериальной гипертензии (проще— повышение артериального давления).
- Распространенность ишемической болезни сердца, а также совмещение этих двух заболеваний.
- Склероз и/или атрофирование миокарда у пожилого населения.
- Прогрессирующий атеросклероз и крупных, и мелких артерий, вызывающий снижение эластичности кровеносных сосудов, что, в свою очередь, провоцирует увеличение нагрузки на сердце.
- Снижение и изменение реакции сердца на различные нагрузки (и физические, и эмоциональные).
- Кальцификация сердечных клапанов, приводящие к гемодинамическому сдвигу/сдвигам.
- Регистрируемое повышение уровня ригидности сосудов, часто вызванное их утолщениями и очаговыми фиброзами.
Существует еще довольно значительное количество возрастных изменений, происходящих в организме, при столкновении человека с которыми наиболее незащищенным его органом оказывается именно сердце.
Лечение сердечной недостаточности у пожилых людей должно происходить комплексно, в нескольких наиболее важных направлениях. Среди них выделяют следующие:
- Усиление и поддержка сократительной способности сердечных тканей.
- Снижение задерживаемого объема воды и солей натрия.
- Частичное или полное нивелирование нагрузок и постнагрузок на сердце людей в преклонном возрасте, которое достигается приемом нескольких групп определенных сердечных препаратов (медикаментозное лечение).
Принято считать, что кашель — это малоопасный симптом некоторых заболеваний, в первую очередь, простудного характера. Иногда он может свидетельствовать о гораздо более серьезных проблемах. В том числе — о наличии сердечной недостаточности.
В медицине достаточно распространен такой термин, как «сердечный кашель». Это вид патологии, который вызывается частыми бронхоспазмами, в свою очередь, спровоцированными сбоями в венозном кровотоке.
Сердечный кашель бывает нескольких видов:
- Сухой, происходящий приступообразно / периодично. Зачастую свидетельствует о такой проблеме, как стеноз митрального клапана у больного.
- Изнуряющий кашель по вечерам, для которого характерна невозможность больного лечь горизонтально, в горизонтальном положении человек испытывает удушье. Зачастую свидетельствует о недостаточности левого желудочка.
- Сухой и раздражающий кашель — это застой крови в легких.
- Резкий и короткий кашель сопровождается болью в области грудины или в сердце, и зачастую свидетельствует о наличии ревматизма и перикардита одновременно.
«Кровавая мокрота», отделяемая при кашле, говорит о тяжелых сердечных недугах, таких как мерцательная аритмия у пожилого человека, осложненная при том тяжелым легочным застоем.
Абсолютное отсутствие мокроты (даже в минимальном количестве) — это один из симптомов того, что кашель может быть вызван сердечной недостаточностью.
Что касается лечения кашля при сердечной недостаточности в пожилом возрасте, то медики «в один голос» утверждают о том, что его можно полностью устранить, вылечив основное заболевание. А для облегчения состояния пациента предлагаются определенные медикаменты, не оказывающие влияния на сердце и сосуды: сосудорасширяющие препараты — для улучшения кровотока, препараты-анестетики с отхаркивающим действием, мочегонные и некоторые другие категории препаратов.
Стенокардия и ее особенности
Рассматривая клинические формы ишемического заболевания сердца у пожилых, стоит начать со стенокардии. Эта патология обусловлена тем, что к миокарду поступает недостаточный объем крови. Это может быть вызвано сужением просвета сосудов из-за атеросклероза. Но иногда причины заключаются в спазме сосудов из-за:
- Резких перепадов температуры или атмосферного давления. Влияет и влажность воздуха.
- Регулярного переедания. Когда желудочно-кишечный тракт переполнен, то диафрагма занимает слишком высокое положение, а из-за вздутия живота кровоснабжение сердца ухудшается.
- Чрезмерные физические нагрузки, не соответствующие возрасту и состоянию здоровья.
- Неправильное питание с преобладанием жирной пищи.
При появлении первых признаков стенокардии (в основном это давящие боли за грудиной слева) нужно обратиться к врачу, который назначит:
- медикаментозную терапию;
- комплекс упражнений для лечебной гимнастики;
- соблюдение диеты, направленной против развития атеросклероза (иногда нужно дополнительно устраивать разгрузочные дни).
Если пациент живет один, проконтролировать соблюдение этих мер трудно. Другое дело – частный дом для пожилых «Добро», где опытный персонал измерит давление и проконтролирует прием таблеток. Кроме того, здесь обеспечивают сбалансированное питание с учетом персональных рекомендаций диетолога.
Инфаркт миокарда в пожилом возрасте
Острый приступ ИБС может привести к инфаркту миокарда. Это заболевание, при котором отмирает участок сердечной мышцы из-за недостаточного поступления крови. В дальнейшем на этом месте возникает рубец. Обычно инфаркт обусловлен закупоркой коронарных сосудов. Это происходит из-за оторвавшегося тромба. Он, в свою очередь, является следствием многолетних жировых отложений.
Классический симптом инфаркта – появление сильной боли по центру грудной клетки. Ее описывают по-разному – как сжимающую, давящую, тупую. Как и при стенокардии, она отдает в левую руку, челюсть или шею. Разница в том, что в этом случае боль сильнее, ее приступы длятся дольше. Иногда возникает ощущение сдавливания самого сердца.
Кожа человека бледнеет, становится влажной. Пульс – слабый, но учащенный. Артериальное давление может быть как пониженным, так и повышенным. Если поврежден большой участок сердечной мышцы, то появляются и другие симптомы – синюшность кожи, возникающая из-за нехватки кислород, одышка.
Предынфарктный период может длиться долго, от нескольких дней до полутора месяцев. Если вовремя обнаружить признаки заболевания, то можно предотвратить его дальнейшее развитие, то есть отмирания клеток миокарда не произойдет. Но для этого пациент должен находиться под постоянным наблюдением – например, в частном пансионате «Добро».
Если предотвратить развитие болезни не удалось, то наступает острый период, который в среднем длится около 10 дней. Затем следуют подострый и постинфрактный период. В это время больному тоже нужен особый уход, поскольку стабилизируется его состояние, но в то же время может произойти и его рецидив. Требуется соблюдать диету, принимать назначенные врачом средства, избегать физических нагрузок и стресса, не совершать резких движений.
В частном пансионате обеспечат профессиональный уход с постоянным контролем артериального давления и пульса – не реже трех раз в день. Через несколько недель, если врач разрешит, можно будет приступать к тренировкам. Важную роль на этом этапе играют психологическая поддержка и социальная реабилитация.
Опасности
Диагностируемая сердечная недостаточность у людей преклонного возраста имеет многие опасности. В первую очередь, это заключается в том, что и само сердце, как и все иные органы больного, страдают от нарушений кровотока, а значит – часто подвергаются кислородному голоданию.
Еще одна опасность, подстерегающая больных сердечной недостаточностью — ограничение двигательной активности. В зависимости от стадии недуга, она может быть выражена незначительно, или наоборот, слишком сильно, когда любая двигательная активность вызывает одышку, сердечные боли и другие отрицательные ощущения.
Следовательно, наблюдая у близкого пожилого человека сухой кашель в течение длительного времени, одышку, резкое ухудшение общего состояния при даже самой малой физической нагрузке и другие симптомы, не стоит откладывать визит к врачу. Возможно, этим вы спасете жизнь родного вам человека. Также следует помогать больному выполнять все врачебные рекомендации. Только совместными усилиями специалистов и семьи пациента можно победить болезнь.
Сердечная недостаточность
Эта клиническая форма ИБС обозначает состояние, при котором сердце не может обеспечить нормальное кровоснабжение других органов. Сердечная недостаточность развивается в следствие не только ИЮС, но и миокардита – воспалительного заболевания сердечной мышцы, приобретенных пороков сердца, некоторых ревматических патологий.
Для лечения необходимо проводить постоянные мониторинг ЭКГ, регулярно делать нагрузочные тесты и т.д. Лечение предусмотрено в основном медикаментозное, предусмотрены и такие методы как соблюдение специальной диеты и питьевого режима, снижение массы тела, отказ от вредных привычек. Но важную роль играют и сбалансированное питание, и полноценный сон.
Как восстановить сердце ослабленное болезнями
Как укрепить сердце пожилого человека, знают врачи-кардиологи. Их советы особенно нужны людям, перенесшим тяжелые заболевания или патологии, давшие осложнение на главную мышцу. Опытный медик поможет вам скорректировать образ жизни, правильно подобрать питание и препараты. Все это в комплексе существенно продлевает жизнь стариков, а значит, надо:
- Систематически посещать кардиолога.
- Не реже раза в год проходить комплексное обследование сердечно-сосудистой системы – электрокардиограмму, УЗИ сердца, биохимические анализы на состав и качество крови.
- При появлении симптомов сердечных заболеваний, а также при ухудшении результатов анализов принимать меры и увеличить количество посещений специалиста.
- Следить за здоровьем не только сердца, но и других жизненно важных систем. Можно зациклиться на одном и проглядеть серьезные патологии легких, пищеварительной системы и т. д. Эти процессы также могут отрицательно повлиять на состояние сердца пожилого человека.
- Не заниматься самолечением. Лекарства нужно принимать только по согласованию с врачом и придерживаться той дозировки и периодичности, которые назначил специалист. Стихийное применение препаратов (когда стало плохо) в произвольных количествах может дать отрицательный эффект.
Читайте материал по теме: Каким должен быть правильный уход за престарелыми людьми
Аритмия в пожилом возрасте
С годами нарушается сердечным ритм. Он может замедляться (брадикардия) или учащаться (тахикардия), различают такие нарушения проводимости и возникновения электрического импульса. Эта форма заболевания называется экстрасистолией.
Аритмия редко является самостоятельным заболеванием. Но она часто выступает симптомом других проблем в организме, например, порока сердца или заболевания дыхательной системы. При выявлении аритмии врач назначает дополнительную диагностику.