Насколько «внезапна» остановка сердца?
Мнение некоторых людей о том, что при наличии сердечной недостаточности смерть неизбежна, не совсем верно. Для понимания проблемы следует рассмотреть причины ее развития:
- Основным этиологическим фактором острого состояния является инфаркт. Гибель человека происходит в 20% случаев в течение 72 часов после «сосудистой катастрофы». На протяжении от 3 до 8 недель от начала стойкой ишемии в группу риска попадают пациенты с желудочковой тахикардией и мерцательной аритмией на фоне отмирания части клеток миокарда.
- Снижение сокращения левого желудочка с выбросом от 40% и менее приводит к застойным явлениям и нарушениям системной гемодинамики, в том числе в сердечной мышце и головном мозге. По данным статистики, смерть наступает у 40 из 100 таких больных в течение пяти лет.
- Нарушения ритма и проводимости. Особенно часто причиной является желудочковая тахикардия и экстрасистолия.
- Синкопальные состояния, связанные со структурными изменениями миокарда или вагусным воздействием, сопровождающимся физическими нагрузками. Этот механизм часто лежит в основе внезапной смертности профессиональных спортсменов.
- Использование в лечении антиаритмических средств I класса. Многочисленные исследования указывают на их способность вызывать тяжелые аритмии, особенно при снижении уровня калия в сыворотке крови.
В группу риска, когда смерть при сердечной недостаточности может наступить с высокой долей вероятности, входят люди с вредными привычками, атеросклерозом, сахарным диабетом и гипертонией. Важную роль играет также:
- ожирение;
- гипертрофия левого желудочка;
- пожилой возраст;
- постоянные стрессы;
- физические перегрузки;
- нарушение функции почек;
- генетическая предрасположенность.
Довольно часто после изучения случая внезапной смерти выявляется сразу несколько причин и провоцирующих факторов, действующих одновременно.
Клиника болезни
Хочу обратить особое внимание, что гибель больного при кардиальной недостаточности не является на самом деле «внезапной». Существуют симптомы, начинающиеся за несколько дней или даже недель до скоропостижной смерти.
Предвестники
В подавляющем большинстве случаев за пару недель до летального исхода отмечаются предвестники. Согласно статистическим исследованиям, у 75% людей возникают определенные симптомы. Но многие не обращают на них внимания, рассматривая как временное и преходящее ухудшение. Это может быть:
- утомляемость при выполнении привычных действий;
- преходящие нарушения ритма различного вида, чаще всего с учащением частоты сокращений;
- постоянная немотивированная слабость;
- обморочное состояние;
- одышка при незначительной нагрузке или в покое.
По левому желудочку
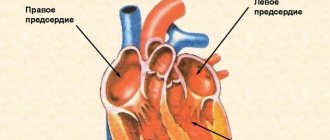
Признаки также указывают на разновидность недостаточности. Если происходит нарушение функции левого желудочка, ухудшается движение крови по малому кругу, симулируя легочную патологию. При этом наблюдаются следующие отклонения:
- выраженная нехватка воздуха с приступами удушья (сердечная астма);
- бледность кожи;
- тахикардия;
- мучительный кашель с пенистой мокротой розового цвета;
- влажные крупнопузырчатые хрипы в легких, которые иногда слышны без использования стетофонендоскопа.
По правому желудочку
При нарушении работы правого желудочка (проблема с большим кругом кровообращения) симптоматика выглядит следующим образом:
- выраженное потоотделение;
- синяя окраска носогубного треугольника;
- видимое набухание вен на шее;
- одышка, переходящая в удушье;
- снижение давления;
- слабый пульс, который трудно прощупывается;
- увеличение печени и распирающая боль в подреберье справа;
- отеки дистальной части ног;
- пропотевание жидкости в брюшную полость (асцит).
Любой вид сердечной недостаточности постепенно переходит в тотальный, или смешанный. В этом случае будет наблюдаться общая симптоматика. А вероятность внезапной смерти возрастет во много раз.
Признаки перед самой смертью
Для умирающего человека с кардиопатией существует ряд признаков и симптомов:
- резкая боль за грудиной;
- значительное учащение пульса;
- нарушение ритма (фибирилляция или тахикардия желудочков);
- потеря сознания;
- тонические судороги;
- особый тип дыхания (Чейн-Стокса) – частое и глубокое, потом замедленное и судорожное;
- сердце прекращает работу;
- кожные покровы становятся серыми;
- расширяются зрачки.
Смерть во сне от сердечной недостаточности возникает в результате усиления притока крови к миокарду, что повышает нагрузку на него. При наличии кардиальной патологии иногда это может вызвать развитие аритмии или повторного инфаркта со смертельным исходом.
Почему бывает смерть у молодых
В группу риска входят не только люди преклонного возраста. Примерно в 5% случаев внезапная смерть из-за патологии сердца встречается у молодых людей. Провоцируют ее такие состояния:
- резкий и длительный спазм сосудов;
- значительная гипертрофия миокарда;
- физические и психоэмоциональные перегрузки;
- прием наркотических веществ, алкоголизм и курение;
- кардиомиопатии.
Почти у половины погибших отмечалось ожирение, четверть из них – курили, а у 10% был инсулинозависимый сахарный диабет. Примерно у 5% в семейном анамнезе обнаруживались похожие эпизоды.
Интересные факты
Учеными были проведены исследования, в которых отмечалось, что смерть от сердечной недостаточности в молодом возрасте наиболее часто соотносилась с особенностями строения опорно-двигательного аппарата. Погибшие были:
- высокие астеники;
- с признаками расхождения двух передних зубов;
- с искривлениями грудины, позвоночника и нижних конечностей.
Также в группу риска вошли молодые люди, у которых отмечались нарушения в структуре кардио-сосудистой системы:
- повышенная извитость аорты;
- снижение диаметра самой крупной артерии;
- каплеобразное, или уменьшенное в размерах сердце.
Симптомы и заболевания
Изучение случаев смертности от кардиальной патологии у молодых показало, что за некоторое время до летального исхода у них отмечались следующие признаки:
- головная боль и головокружение;
- потеря сознания;
- скачки давления;
- нарушения ритма и проводимости;
- пролапс митрального клапана;
- вегетососудистая дистония по гипертоническому типу.
Эпидемиология
По статистике, в год фиксируется от 0,36 до 1,28 случая на 1000 населения, согласно данным разных исследований. В США фиксируют примерно 300 тысяч внезапных сердечных смертей за 12 месяцев, т.е. на 1000 населения в год приходится один случай. Внезапная сердечная смерть — причина более половины всех смертей от сердечно-сосудистых болезней.
Чтобы избежать одной внезапной сердечной смерти, нужно провести профилактику у 999 человек из тысячи, что считается очень малореальным с экономических позиций. Потому как профилактика на сегодня может применяться только популяризация ЗОЖ.
Как продлить жизнь больного: советы специалиста
Для начала я хочу пояснить, что существует первичная и вторичная профилактика внезапной смерти. Первая относится к людям, у которых не возникало угрожающих жизни состояний, но при этом они входят в группу риска. Во втором – комплекс действий направляется на предупреждение повторного эпизода.
Могу порекомендовать всем, у кого существует высокая вероятность развития смерти от сердечного приступа, действовать следующим образом:
- Принимать препараты, которые рекомендует кардиолог. Это – бета-блокаторы, ингибиторы АПФ, кроворазжижающие средства (Ацетилсалициловая кислота), статины и омега-3 жирные кислоты. Использовать нитраты при ишемической болезни.
- Купировать приступы аритмии с помощью лекарственных средств III класса (Соталол, Амиодарон). При отсутствии их эффективности соглашаться на установку современного кардиовертера-дефибриллятора. Хорошие результаты показывает радиочастотная абляция, которая устраняет источник возбуждения при желудочковых формах нарушения ритма, реваскуляризация миокарда.
Для первичной профилактики лицам, входящим в группу риска, необходимо:
- Принимать соответствующее медикаментозное лечение заболевания или состояния, которое может привести к летальному исходу (ишемическая болезнь, кардиальная недостаточность). Использовать средства для разжижения крови, снижения уровня холестерина, препараты для загрузки сердца и расширения коронарных сосудов.
- Систематически посещать специалиста и проводить ЭКГ-исследования и холтеровское мониторирование. Немедленно вызывать врача при ухудшении состояния.
- Пересмотреть образ жизни. Сюда входит: отказ от вредных привычек, соблюдение режима сна и бодрствования, снижение физических нагрузок, здоровое питание с ограничением или исключением жиров и соли.
Актуальность проблемы развития внезапной смерти по причине сердечной недостаточности остается высокой. Поэтому важно проводить обязательную профилактику и соблюдать все рекомендации специалиста. Это позволит не только увеличить продолжительность жизни пациента, но и значительно улучшит ее качество.
Как снизить риск внезапной сердечной смерти
Ежегодно от внезапной сердечной смерти в нашей стране погибают около 200–250 тысяч человек. Заместитель директора по научной и амбулаторно-поликлинической работе ФГБУ «ГНИЦ профилактической медицины» Минздрава России Руслан Линчак рассказал о том, как снизить риск внезапной сердечной смерти.
Что такое внезапная сердечная смерть? Каковы механизмы ее развития и возможно ли спасти человеку жизнь в таких случаях?
Внезапная сердечная смерть – это не отдельное какое-то специфическое заболевание, это понятие, которое характеризует единый механизм наступления смертельного исхода – желудочковые нарушения ритма сердца. Такая аритмия приводит к тому, что отдельные мышечные волокна сердца начинают сокращаться хаотично и разрозненно, нет синхронного единого сокращения, и само сердце в итоге перестает работать как насос, подающий кровь органам и тканям.
Человека, находящегося в состоянии клинической смерти, безусловно, можно спасти. Крайне важно помнить, что для этого у нас есть всего несколько минут. Каждая минута промедления уменьшает шансы на спасение на 10%, т.е. вероятность спасти человека через 10 минут практически равна нулю. Алгоритм действий по реанимации весьма прост и включает компрессию грудной клетки и искусственную вентиляцию легких. В тех случаях, когда мероприятия проводит медицинский работник – введение лекарств и дефибрилляцию сердца.
Получается, что эффективно оказать первую помощь в подобных ситуациях могут только медики, ведь у нас, например, нет дефибрилляторов в общественных местах?
Самый эффективный способ прервать фибрилляцию желудочков, действительно – дефибрилляция. Использование подобной аппаратуры в России, в отличие от стран Западной Европы и США, законодательно разрешено только специалистам. И это ограничивает наши возможности на спасение. Незамедлительный вызов бригады скорой помощи – обязательное правило для таких случаев, однако представить себе, что от момента звонка до приезда медиков пройдет менее 10 минут весьма затруднительно. Что касается наружных автоматических дефибрилляторов, то за рубежом их, действительно, часто можно увидеть уже не только в аэропортах и вокзалах, но и гостиницах, кафе и т.д. Мне известно лишь о наличии такого оборудования в аэропорту Сочи.
Для решения данной проблемы первые шаги уже делаются. В частности, Министерство промышленности и торговли совместно с некоторыми отечественными , в которой прописано, где нужно поставить дефибрилляторы, кого обучить, что поменять в законодательстве. Сейчас в Госдуму внесен законопроект, предлагающий расширить понятие «первой помощи» до «первой расширенной помощи», где допускается возможность применения некоторого медицинского оборудования, в том числе дефибрилляторов, людьми без медицинского образования.
Многие, сталкиваясь с сердечным приступом, считают, что все средства хороши и начинают делать «хоть что-нибудь». Справедливо ли это?
Ни в коем случае. Вообще все острые состояния требуют большой осторожности и выяснения их причин еще до того момента, как будет оказана первая помощь. Например, при инсульте категорически нельзя давать любые медикаменты, в том числе разжижающие кровь, пытаться снижать давление. Ключевая задача – быстро и правильно распознать инсульт и вызвать врачей.
То, что в народе называют «сердечным приступом», является обывательским синонимом острого коронарного синдрома, являющегося проявлением обострения ишемической болезни сердца. Инфаркт – одна из форм острого коронарного синдрома. Для таких случаев характерны давящая, сжимающая боль за грудиной, которая может отдавать в левую руку или в лопатку и часто провоцируется физической или эмоциональной нагрузкой, может сопровождаться потливостью и страхом. В этом случае надо усадить пациента, обеспечить доступ свежего воздуха и срочно вызывать бригаду скорой помощи. Дать больному нитроглицерин – одну таблетку либо одну дозу спрея под язык, а также полтаблетки аспирина – разжевать.
Если сердечный приступ развивается по наиболее благоприятному сценарию и пациента не настигает внезапная сердечная смерть, какая помощь будет оказана ему в стационаре?
Такому пациенту показана госпитализация в кардиореанимацию. Так как механизмом развития острого коронарного синдрома является закупорка артерии тромбом, восстановление проходимости артерии с помощью стентов или специальных лекарств – ключевая задача. Накопленный за последние десятилетия опыт позволил в достаточной степени стандартизировать комплекс медикаментозных и немедикаментозных средств для лечения таких больных.
В последующем, уже не в острый период, у ряда пациентов возникает потребность в плановом хирургическом вмешательстве. Это может быть имплантация специальных устройств – кардиовертера-дефибриллятора, ресинхронизирующего устройства — а также проведение коронарного стентирования.
А всегда ли внезапная сердечная смерть развивается, как говорится, «на ровном месте»? Какими причинам бывают вызваны такие состояния?
Конечно, чаще за внезапной сердечной смертью стоит какая-то причина — это только на первый взгляд она «внезапная». В 80% случаев этой причиной является ишемическая болезнь сердца. Еще в 10-15% случаев имеют место кардиомиопатии. У 5% людей, которых настигла внезапная сердечная смерть, имеются воспалительные заболевания сердца, а еще у 2-3% — генетические аномалии. Причем, в более молодом возрасте преобладающими причинами являются как раз кардиопатии, воспалительные поражения сердца и генетические заболевания. У лиц старше 40–45 лет – ишемическая болезнь сердца и сердечная недостаточность.
К сожалению, случаи, когда первое проявление ишемической болезни становится смертельным — не редкость. Человек вроде бы спокойно живет, и клинически болезнь никак себя не проявляет. Однако атеросклеротический процесс в сосудах, питающих его сердце, уже идет, и в один момент атеросклеротическая бляшка надрывается и образуется тромб с развитием инфаркта миокарда и желудочковой аритмии. В результате человек просто падает и умирает. Это выглядит как моментальная внезапная смерть, хотя фактически к такому исходу организм долго шел.
Кто входит в группу повышенного риска по внезапной сердечной смерти?
Прежде всего, это люди, которые уже переживали клиническую смерть. Эти люди имеют вероятность повторно пережить остановку сердца на 30% выше, чем те, у которых подобное состояние не развивалось. Далее, на втором месте, стоят пациенты, перенесшие инфаркт миокарда, у которых вероятность внезапно умереть на 25% выше. Следом за ними – больные с сердечной недостаточностью с 20% повышением шансов. Однако больше половины случаев внезапной смерти происходит в популяции людей, которых мы считаем относительно здоровыми – курящих, мало двигающихся, нерационально питающихся, лиц с избыточной массой тела или ожирением, артериальной гипертонией. Относительные шансы внезапно умереть у них невысоки – около 5%, однако с учетом многочисленности этой группы россиян их доля в структуре внезапной смертности такая значительная.
Можно ли сказать, что здоровый образ жизни является основой профилактики внезапной сердечной смерти?
Конечно, немедикаментозная профилактика имеет огромное значение. Даже человеку, которому имплантировали стент, а также кардиовертер-дефибриллятор, надо строго рекомендовать отказ от вредных привычек, поскольку их наличие продолжает свое патологическое действие на течение основного заболевания.
Насколько серьезным фактором риска является гипертоническая болезнь?
Очень серьезным. По оценкам экспертов ВОЗ, этот фактор оказывает самое пагубное влияние на смертность населения нашей страны. Причем это фактор риска, как для инфаркта, так и для инсульта. Однажды возникнув, гипертоническая болезнь будет сопровождать человека до конца его дней, однако это не означает, что давление нельзя контролировать. Можно и нужно. Для большинства больных с гипертонией целевые значения артериального давления не должны превышать 140/90 мм рт. ст.
Наследственность имеет какое-то значение при заболеваниях сердца и сосудов?
Одного гена, который отвечает за инсульт или инфаркт, не существует. Но наследственный фактор, безусловно, играет определенную роль. Примерно у 30% людей, родственники которых имеют проблемы с сердцем и сосудами, развиваются аналогичные заболевания. Но совершенно не обязательно, что человек, родственники которого перенесли инфаркт или инсульт, перенесет то же заболевание. Соблюдение правил здорового образа жизни значительно повышает шансы таких людей избежать сердечных приступов и внезапной сердечной смерти. Можно сказать, что здоровье человека во многом в его же руках. А правильный образ жизни является именно тем инструментом, с помощью которого можно поддержать и укрепить здоровье, снизив риски развития сердечно-сосудистых заболеваний и наступления внезапной сердечной смерти.
takzdorovo.ru