Брадикардия — изменение сердечного ритма, при котором происходит уменьшение частоты сердечных сокращений до 30—50 ударов в минуту, обусловленное понижением автоматии синусового узла.
Причины данного состояния разнообразны:
- склеротические изменения в миокарде, затрагивающие синусовый узел;
- воздействие холода;
- повышение тонуса парасимпатической нервной системы;
- повышение внутричерепного давления (при отёке мозга, опухоли, менингите, кровоизлиянии в мозг);
- влияние лекарственных препаратов (дигиталис, хинидин);
- отравление свинцом, никотином;
- гипотиреоз (снижение функции щитовидной железы);
- голодание, брюшной тиф, желтуха и др.
Низкий пульс может быть у хорошо тренированных спортсменов и отдельных молодых здоровых людей (например велогонщик Мигель Индурайн имел пульс в покое 28 ударов/мин[1]) Это является нормальным явлением при отсутствии других патологических симптомов, таких как усталость, слабость, головокружение, обмороки, дискомфорт в грудной клетке или затрудненное дыхание.
Незначительные нарушения синусового ритма могут и не вызывать каких-то субъективных ощущений у человека. Если же наблюдается значительное урежение пульса (менее 40 ударов в минуту), то человек может жаловаться на слабость, головокружение, холодный пот, обмороки вследствие гипоксии мозга (кислородного голодания), так как не происходит адекватного кровоснабжения. В любом случае будет полезно провести обследование у врача-кардиолога
Типы аритмий
Существует много различных видов и форм аритмий, но те, которые поражают желудочки, обычно более серьезны, чем проблемы предсердий. Аритмии могут быть вызваны либо медленным сердцебиением (брадикардия), либо быстрым сердцебиением (тахикардия). Низкая частота сердечных сокращений может возникнуть из-за синдрома слабости синусового узла. Это происходит, когда естественный кардиостимулятор сердца выходит из строя, вызывая более медленную передачу электрических сигналов, сокращающих сердце. Патология чаще встречается у пожилых людей и может ухудшаться при приеме некоторых лекарств (например, бета-блокаторов), которые также замедляют частоту сердечных сокращений.
Блокада сердца происходит, когда электрический сигнал, посылаемый из верхних камер сердца (предсердий) в нижние камеры сердца (желудочки), прерывается. Без этой передачи сигнала, сердце не может эффективно сокращаться, чтобы перекачивать кровь в тело.
Учащение пульса может быть результатом фибрилляции предсердий (ФП). Клиника аритмии включает беспорядочные сигналы, которые запускаются в быстрой последовательности. Они вызывают фибрилляцию, которая представляет собой нескоординированное дрожание мышечной стенки предсердий. Его часто описывают как «судороги сердца». Предсердия перестают эффективно перекачивать кровь, но в желудочки попадает достаточно крови, чтобы сердце могло функционировать. Однако ФП потенциально опасна, поскольку кровь может скапливаться в предсердии и приводить к образованию сгустка. Если один из этих сгустков попадает в мозг, он вызывает инсульт. ФП – наиболее распространенная форма опасной аритмии, поражающая почти 1% населения. Она чаще встречается у пожилых людей, поражая около 5% населения старше 69 лет. Одно исследование показало, что у каждого четвертого человека старше 40 лет развивается ФПИсточник: К вопросу о классификации сердечных аритмий. Батьянов И.С., Батьянова Е.И. Кардиоваскулярная терапия и профилактика, 2005.
Фибрилляция желудочков (ФЖ) это наиболее опасная форма аритмии. Желудочки подергиваются, но не качают кровь. Если подергивание не прекращается само по себе или в результате разряда дефибриллятора, такое осложнение аритмии грозит летальным исходом.
Часто бьется сердце и трудно дышать: в чем дело
В норме частота дыхания составляет 16-20 движений в минуту. Одышка или диспноэ – это расстройство, которое характеризуется изменением глубины и ритма дыхательного процесса. Нарушение инспираторного типа возникает на вдохе, экспираторного – на выдохе. Иногда наблюдается смешанная форма. В повседневной жизни одышка периодически появляется у каждого здорового человека – взрослого или ребенка. Как вариант нормы она носит название физиологической и проходит после устранения причины (бега, физических нагрузок). В ситуациях, когда затрудненное дыхание сохраняется длительное время и вызывает дискомфорт, следует задуматься о наличии какой-либо патологии.
- Ревматоидный артрит и анемия. Что нужно знать
Подробнее о симптомах
Одышка при аритмии – это симптом, который сопутствует множеству различных заболеваний. Основными признаками данного состояния медики называют:
- учащенное сердцебиение и нехватка воздуха;
- нарастающее чувство удушья, которое испытывает человек;
- изменение характера дыхания – оно становится более частым;
- сочетание с отечностью, хрипами, свистом.
Одышка может протекать в различной форме (подострой, острой и хронической) и имеет несколько степеней. Тяжелая стадия выявляется у пациентов, испытывающих дискомфорт в состоянии покоя, при незначительном движении или малейшей бытовой нагрузке.
Самые частые причины состояния
Существует множество патологических состояний, которые проявляются в виде стесненного дыхания. Условно их можно разделить на три основные группы:
- сердечно-сосудистые нарушения;
- болезни органов дыхания;
- анемии.
Одышка может появляться в случае гипертермии, быть следствием курения или употребления алкоголя, развиться на фоне приема лекарственных средств, остеохондроза. В зависимости от этиологии состояния выбирается и тактика лечения.
Нарушения в работе легких
Легочная одышка – это расстройство инспиративного типа, вызванное практически всеми заболеваниями дыхательной системы. При его возникновении у человека сбивается дыхание и часто бьется сердце. Причинами такого состояния являются:
- курение;
- инфекции дыхательных путей;
- бронхит;
- обструктивная болезнь легких;
- пневмония.
Внимание! На фоне указанных симптомов могут развиваться опухолевые процессы, эмфизема, туберкулез, актиномикоз легких пневмоторакс, саркоидоз.
Сердечно-сосудистые патологии
Одышка, вызванная патологиями сердца, считается наиболее важным симптомом, и в большинстве случаев имеет хроническое течение. По степени ее выраженности и сочетанию с тахикардией можно судить о характере и стадии сердечной недостаточности. Причинами затрудненного дыхания и учащенного сердцебиения наиболее часто являются такие кардиологические явления:
- сердечная недостаточность;
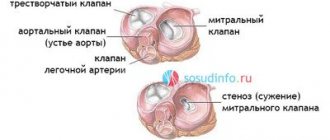
- пороки сердца;
- миокардит;
- мерцательная аритмия;
- острый коронарный синдром;
- кардиомиопатия.
Сердечная недостаточность – это термин, описывающий не какое-то конкретное заболевание, а нарушения работы сердца, обусловленные развитием его морфологических изменений. Для синдрома характерно затруднение дыхания, которое вначале отмечается только во время ходьбы или физических нагрузок. По мере прогрессирования одышка принимает постоянный характер и появляется даже в покое.
Симптомами недостаточности функции сердца, которые часто сопутствуют одышке, являются:
- Что делать, когда болят суставы кистей рук
- слабость в ногах и руках, сонливость, сильное сердцебиение;
- артериальная гипо- или гипертензия;
- цианоз – синюшный оттенок кожи на пальцах руки, ноги, мочках ушей, носу, стопах;
- частые головокружения, обморочные состояния;
- приступообразный сухой кашель, особенно, в часы покоя;
- никтурия – увеличение выработки мочи в ночное время;
- периодически возникающие боли в сердце.
Проблемой одышки и учащенного сердцебиения, возникающего на фоне сердечной недостаточности, занимаются терапевты, кардиологи, неврологи.
Приступы ВСД и неврозы
Вегето-сосудистая дистония является синдромом, который объединяет множество заболеваний, схожих по своим проявлениям. Она развивается на фоне стрессов, неврозов, эндокринных патологий, физических и умственных перегрузок. Пароксизмы возникают внезапно, и могут составлять от 10-15 минут до 2-3 суток, причем все это время сердце продолжает биться в усиленном режиме. В период приступа и по его окончании наступает ухудшение гемодинамики, из-за чего органы не получает достаточный объем кислорода и питательных веществ.
Чаще всего при ВСД встречается тахикардия, а именно синусовый тип. Одышка на фоне ускоренного ритма миокарда имеет легкую степень, и не доставляет дискомфорта. Наиболее опасным считается пароксизмальный тип, при котором частота сердцебиения достигает 220-250 ударов в минуту. Чаще всего он диагностируется у пожилых людей. Учащение ритма миокарда может наблюдаться даже в покое. Во время обострения человека мучают такие симптомы:
- общая слабость, сонливость, быстрая утомляемость;
- частый пульс;
- сильная одышка;
- тремор конечностей;
- легкое подташнивание, рвота;
- приступы паники;
- повышенная потливость;
- чувство недостатка кислорода.
Приступы повторяются часто, что обусловлено стрессами и переутомлениями на фоне молодого возраста и незрелости нервной системы.
Гормональный дисбаланс
Гуморальная регуляция является важным звеном цепи жизненно необходимых процессов организма. При изменении гормонального фона вследствие задержки месячных, климаксе, позднего срока беременности, прежде всего, страдает сердечная деятельность, при этом органические повреждения миокарда выявляются в редких случаях. Подобные явления приводят к учащению сердцебиения, которое носит название гормональной тахикардии.
Определить ее появление можно по учащенному ритму сердечных сокращений, который дополняется симптомами вегетативного расстройства:
- головная боль;
- чувство нехватки воздуха;
- головокружение;
- одышка;
- сильный шум ударов, отзывающийся в ушах;
- болезненные ощущения в области за грудиной;
- «выскакивание сердца из груди».
При органическом поражении миокарда симптомы могут дополняться обморочными состояниями.
Повышение температуры
Гипертермия считается одним из симптомов многих заболеваний. Практически всегда она указывает на развитие воспалительного процесса, который независимо от этиологии провоцирует усиленную выработку различных ферментов и специфических веществ. В совокупности они особым образом влияют на центр терморегуляции, вызывая повышение температуры. Пытаясь справиться с происходящими изменениями, организм начинает интенсивно выделять пот.
- Мовалис: состав лекарственного средства, форма выпуска и фармакологическое действие
Из-за недостатка кислорода, который необходим для нормального протекания реакции, учащается дыхание, и усиливается нагрузка на сердце.
Важно знать! При повышении температуры даже на один градус частота сокращения миокарда у взрослого увеличивается на 10 ударов. Ребенок страдает еще сильнее, у него этот показатель выше на 50%. У новорожденного и малыша в год, сердцебиение может достигать 150 уд./ мин.
Анемия
Анемия характеризуется снижением уровня гемоглобина в крови. Она выступает как самостоятельное заболевание, или является симптомом патологических нарушений. Она может развиваться на фоне проблем с пищеварительной системой, инфекционных болезней или витаминно-минерального недостатка. Чаще всего возникает железодефицитная анемия.
Одышка формируется вследствие нарушения синтеза гемоглобина, выработки эритроцитов. В результате транспорт молекул кислорода к клеточным структурам органов и тканей ухудшается, что неизбежно приводит к гипоксии.
У человека развивается одышка и появляется ряд иных признаков:
- общая слабость;
- повышение температуры, озноб;
- нарушение координации и рефлексов;
- дрожь в теле и сердцебиение.
Нередко может наблюдаться увеличение размеров печени, а также выявляются расстройства психики.
Вредные привычки
Хроническая усталость, чрезмерное употребление алкогольных напитков, кофеинсодержащих продуктов, курение крепкого табака или большого количества сигарет, увлечение наркотиками (даже легкими), отсутствие режима сна и бодрствования негативно отражаются на самочувствии и со временем приводят к развитию одышки и учащенному сердцебиению. Избавление от пагубных пристрастий, восстановление правильного чередования периодов активной деятельности и отдыха поможет устранить неприятные проявления.
Побочные эффекты от приема лекарств
Возникновение одышки и учащенного сердцебиения могут провоцировать медикаментозные препараты группы кортикостероидов, диуретиков, а также лекарства, назначаемые для лечения астмы и болезней щитовидной железы. Это обусловлено усилением обменных процессов, при которых организм испытывает повышенную потребность в кислороде, и возбуждающим действием на симпатическую нервную систему. В результате рефлекторно увеличивается частота сердечных сокращений, что приводит к одышке.
Чаще всего такие симптомы проявляются в ночное время суток, когда человек отдыхает. Если они возникают регулярно, следует обратиться к специалисту, чтобы он заменил употребляемые лекарства иными, более безопасными.
Вариант нормы
С одышкой и учащенным биением сердца время от времени сталкивается каждый здоровый человек. В этом случае она называется физиологической, и может появиться при таких обстоятельствах:
- в замкнутом помещении с повышенной концентрацией углекислого газа;
- на большой высоте, где наблюдается нехватка кислорода и создаются условия гипоксии;
- при чрезмерных физических нагрузках, подъеме по лестнице.
Чтобы предупредить развитие головокружения, тошноты, сердцебиения, слабости в будущем, следует изменить образ жизни – больше двигаться, заниматься активными видами спорта, приспосабливаться к значительным высотам, скорректировать питание, снизить вес. Проявление сильных эмоций (радости, боли, страха, гнева) также может спровоцировать эти состояния. Не представляя угрозы здоровью, они через несколько минут проходят самостоятельно и не требуют врачебного вмешательства.
Причины аритмии сердца у мужчин или женщин
Есть два распространенных способа развития аритмий, которые могут определяться у конкретного пациента. Возможны проблемы с инициированием электрического сигнала: либо синусовый узел срабатывает ненормально, либо есть конкурирующий импульс в другом месте сердца. Второй вариант –проблемы с проведением электрического импульса: затруднены соединения от предсердий к желудочкам (это часто называют блокадой сердца).
У людей с сердечными заболеваниями особенно высока вероятность развития аритмий, так болезни сердца, повреждения могут помешать сигналу из предсердий достичь желудочков, или возникает ненормальное срабатывание определенных участков сердца.
Высокое кровяное давление и сверхактивная щитовидная железа также увеличивают вероятность возникновения аритмий. Алкоголь также может вызывать предсердные и желудочковые аритмии. Некоторые лекарства, такие как деконгестанты, а также многие лекарства, отпускаемые по рецепту, могут сделать сердце восприимчивым к аритмии, и их следует применять с осторожностью у людей с сердечными заболеваниями.
Также существуют наследственные и врожденные (присутствующие с рождения) типы аритмии, часто приводящие к тому, что в желудочки попадает слабый или запоздалый сигнал. Желудочки могут излучать собственный сигнал, но он часто составляет менее 40 ударов в минуту вместо обычных 60-90 сокращений, характерных для синусового узлаИсточник: «Новая теория аритмии» проясняет причины ари. Ермошкин В.И. Образовательный вестник «Сознание», 2015. с. 22-30.
Характеристика симптома
Обычно сердце сокращается 60-90 раз в минуту. Человек ощущает эти сокращения как пульс при пальпации артерий. При определенных обстоятельствах сердечная деятельность может замедляться до уровня ниже 60 ударов в минуту – в этом случае речь идет о брадикардии. Некоторым людям, у которых сердце медленно бьется, это состояние приносит серьезные проблемы, другие вообще не знают о его наличии.
К 1-й группе относятся люди, у которых замедленная ЧСС вызвана другими заболеваниями, в основном нарушением функции сердечной проводящей системы, расстройствами деятельности щитовидной железы, повышенным внутричерепным давлением. 2-я группа включает спортсменов, у которых брадикардия обусловлена тренировками и практически безвредна.
Симптомы
Когда сердце бьется быстрее, чем обычно, это называется тахикардией. Симптомы и признаки аритмии включают:
- дискомфорт в груди,
- учащенное сердцебиение,
- головокружение,
- иногда обморок.
Когда сердце сокращается медленнее, чем обычно, это называется брадикардией. Она может вызвать усталость, головокружение, дурноту и обмороки, поскольку обычно вызывает низкое кровяное давление.
Время от времени почти у каждого может трепетать сердце, и обычно это ничего не значит. Чаще симптомы аритмии сердца бывают у мужчин и лечение нужно далеко не всегда. Но если у человека болит грудь, он чувствует слабость или замечает, что пульс нерегулярный, либо очень частый, либо очень медленный в течение длительного периода, пора обратиться к врачуИсточник: Взгляд изнутри в центре внимания пациент с аритмией. Бокерия О.Л. Анналы аритмологии, 2014. с. 196-199.
Симптомы данной болезни могут не проявляться. Аритмия может быть обнаружена специалистом и при обыкновенном диспансерном обследовании: до проявления каких-либо ее признаков. Но преимущественно нарушению сердечного ритма свойственны следующие признаки:
- болевые ощущения в груди;
- повышенное чувство сердцебиения;
- ускоренное биение сердца;
- замедленное биение сердца;
- одышка;
- потери сознания или обморочные состояния.
В большинстве случаев, у человека, имеющего определенный вид аритмии, такая аритмия возникает неоднократно.
Некоторые виды аритмий поначалу протекают бессимптомно, либо с небольшим количеством симптомов. Другие типы аритмий, напротив, проявляются в ярко выраженной симптоматике, но не страшны серьезными последствиями. Обычно характер протекания и тяжесть основной болезни сердца, которая служит причиной аритмии, более важны, чем сама аритмия.
Сопутствующие симптомы
Медленное сердечное действие может не проявляться вообще или сопровождаться разнообразными признаками сердечной недостаточности. Это логично – медленно работающая сердечная мышца перестает достаточно снабжать кровью ткани, включая мозг.
Симптомы, сопровождающие медленный пульс:
- головокружение;
- обмороки;
- чрезвычайная усталость;
- одышка;
- боль в груди;
- проблемы с концентрацией внимания;
- снижение артериального давления.
Некоторые люди не имеют симптомов, или их проявления настолько слабы, что медленная сердечная деятельность воспринимается лишь, как обычный признак старения.
Диагностика
Стетоскоп по-прежнему является ценным инструментом для выявления аритмий, но есть и современные тесты, которые могут точно определить проблему и признаки аритмии сердца у женщин либо мужчин. Электрокардиограмма (ЭКГ) отображает график электрической активности сердца с помощью небольших электродов, прикрепленных к груди. Кривая на этих графиках показывает тип аритмии. Поскольку аритмия может не возникнуть в больнице, есть портативные ЭКГ, которые пациент носит дома. Некоторые из них постоянно включаются в течение определенного периода времени (называемые монитором Холтера), а другие включаются, когда человек чувствует аритмию (это называется монитором событий или петлевым регистратором).
Определенные аритмии могут быть связаны с физическими упражнениями, поэтому пациентов могут попросить пройтись по беговой дорожке или покататься на велотренажере, подключив его к аппарату ЭКГ.
Электрофизиологическое исследование (ЭФИ)– более сложный тест. Тонкие трубки вставляются в кровеносный сосуд ноги и направляются к сердцу. Они удерживают электроды, которые могут найти мышечную ткань, которая может вызывать аномальную электрическую активность.
Современные методы лечения
В некоторых случаях аритмии возникают из-за вредных привычек, таких как употребление слишком большого количества алкоголя. Отказ от привычки будет реальной помощью при аритмии. Снижение стресса, отказ от кофеина, улучшение диеты, увеличение количества упражнений, которые пациент делает в течение недели, также может снизить частоту возникновения аритмий. Прежде чем начинать такие изменения, следует сначала поговорить со своим врачом. У других аритмии являются симптомом сердечного заболевания, и они не исчезнут, если не будет решена основная проблема. К счастью, многие люди могут получить пользу от инвазивного лечения аритмии сердца при помощи современных медицинских вмешательств, особенно в области хирургии и установки специальных электрических устройств.
Возможно и медикаментозное лечение сердечной аритмии. Есть несколько лекарств, которые могут замедлить учащенное сердцебиение (известные как «антиаритмические препараты»). Бета-адреноблокаторы– лекарства, которые очень полезны для контроля частоты сердечных сокращений у людей с различными сердечными заболеваниями. Блокаторы кальциевых каналов также могут использоваться для контроля частоты сердечных сокращений. Часто эти препараты можно использовать более чем для одной цели (например, для контроля сердечного ритма, высокого кровяного давления, защиты сердца после сердечного приступа). Препарат Дигоксин получают из вещества под названием Дигиталис, которое уже более 200 лет используется при аритмии.
Другие лекарства, называемые антиаритмическими средствами, могут преобразовать ненормальный ритм в нормальный и предотвратить повторение приступов (известное как «контроль ритма»). Пациентам с фибрилляцией предсердий (ФП) обычно назначают антикоагулянт Варфарин, который разжижает кровь и препятствует образованию тромбов и возникновению инсультов. Недавние исследования показали, что контроль частоты сердечных сокращений и адекватная антикоагуляция очень важны (возможно, даже более важны, чем контроль ритма) для людей с определенными видами аритмий (например, ФП).
В некоторых случаях ФП возвращается в нормальный ритм с помощью лечения, называемого кардиоверсией. Пациенту дают небольшой электрический разряд, который «сбрасывает» естественный кардиостимулятор в сердцеИсточник: Инновации в лечении аритмии сердца. Ж.А. Арзыкулов, А.А. Омаров, Б.Б. Китуев, Ф.А. Турсунова, А.А. Ештай, Н.Г. Павлова. Вестник хирургии Казахстана, 2012. с. 4-5.
Многие аритмии можно полностью вылечить с помощью радиочастотной абляции. Тонкие катетеры проводятся в сердце, чтобы посылать радиоволны прямо на электрические пути, несущие несоответствующие сигналы. Эти волны разрушают патологическую ткань, не позволяя ей вызвать нарушение сердечного ритма. Искусственные кардиостимуляторы могут взять на себя работу по генерации электрических сигналов. Они не ограничиваются лечением низкой частоты сердечных сокращений, новейшие кардиостимуляторы также могут контролировать высокую частоту сердечных сокращений. Они могут работать до 15 лет от одной батареи для профилактики аритмии сердца. Некоторые экономят электроэнергию, отключаясь, когда сердцебиение нормальное. Большинство юнитов помещается под кожу, требуется лишь незначительная операция.
Первая помощь при приступе аритмии
Дефибрилляторы – это устройства, которые перезапускают заблокированные мышцы сердца с помощью ударов электричества в грудь. Дефибрилляторы эффективны при остановке сердца при фибрилляции желудочков, но поскольку фибрилляция желудочков может привести к летальному исходу менее чем за 4 минуты, их следует использовать как можно раньше. Большинство дефибрилляторов – это внешние устройства, но сейчас есть автоматические имплантируемые кардиовертеры/дефибрилляторы (AICD). Эти устройства могут быть размером с кардиостимуляторы. Они могут обнаружить опасную фибрилляцию и вернуть сердце в норму до того, как будет нанесен какой-либо вред.
Источники статьи:
- «Новая теория аритмии» проясняет причины ари. Ермошкин В.И. Образовательный вестник «Сознание», 2015. с. 22-30
- Инновации в лечении аритмии сердца. Ж.А. Арзыкулов, А.А. Омаров, Б.Б. Китуев, Ф.А. Турсунова, А.А. Ештай, Н.Г. Павлова. Вестник хирургии Казахстана, 2012. с. 4-5
- К вопросу о классификации сердечных аритмий. Батьянов И.С., Батьянова Е.И. Кардиоваскулярная терапия и профилактика, 2005
- Взгляд изнутри в центре внимания пациент с аритмией. Бокерия О.Л. Анналы аритмологии, 2014. с. 196-199
- Сердечные аритмии с точки зрения их размерности. Убиенных А.Г. Измерение. Мониторинг. Управление. Контроль, 2022. с. 70-76
- Эпидемиология аритмий (обзор данных литературы). Затонская Е.В., Матюшин Г.В., Гоголашвили Н.Г., Новгородцева Н.Н. Сибирское медицинское обозрение, 2016. с. 5-16