Сердечно-сосудистые заболевания – главная причина смертности среди жителей нашей страны. Болезни сердца и сосудов стремительно «молодеют», поэтому врачей уже не удивляют инфаркты у людей 35–40 лет. Между тем современные способы диагностики сердца позволяют выявить большинство болезней на ранней стадии, когда патология хорошо поддается лечению.
Мы поговорили с нашими экспертами о самых популярных методах диагностики сердца. Специалисты рассказали, когда нужно проверить сердце и какие обследования может назначить врач.
Для чего и когда нужно проверять сердце
Взрослый человек хотя бы раз в два года должен проходить профилактический осмотр у кардиолога. Во время осмотра врач прослушает сердце и при необходимости назначит дополнительные анализы и обследования. Специалисты также рекомендуют проверить сердце людям, которые:
- относятся к группе риска: курят, мало двигаются, имеют лишний вес, страдают от высокого давления;
- лечатся от сердечно-сосудистых заболеваний и должны контролировать результаты терапии;
- замечают у себя тревожные симптомы: боли в области сердца, учащенное сердцебиение, одышку и потливость при минимальных физических нагрузках:
- собираются заняться бегом, силовыми тренировками и другими видами спорта, которые связаны с высокими нагрузками на сердечно-сосудистую систему.
На первом этапе обследования используют физикальные методы, например пальпирует область сердца. С их помощью врач ставит предварительный диагноз, подбирает лабораторные и аппаратные методы диагностики заболеваний сердца.
Полезно знать
Болезни сердца: гайд КП по симптомам и лечению сердечно-сосудистых заболеваний
Тест с приседаниями
Здесь даже лестница не потребуется, проверить работу сердца можно дома. Потребуется чуть больше 1 м² свободной площади, секундомер или таймер. Подготовка к исследованию не нужна:
- Измерить пульс в минуту, находясь в спокойном состоянии. Результат запомнить.
- Засечь 30 секунд и постараться сделать за это время 20 приседаний. Опускаясь, вытягивать вперед руки, поднимаясь — прижимать их к бедрам.
- Окончив упражнение, сразу повторить измерение пульса.
- Отдохнуть 3 минуты и вновь измерить частоту ударов.
Сравнение трех результатов: в покое, после нагрузки и после отдыха показывает, все ли благополучно с сердцем:
- пульс после приседаний вырос до 25% и восстановился до начального результата: отлично;
- частота увеличилась на 25–50% после нагрузки, а после отдыха осталась повышенной на 20–30%: результат хороший, но за здоровьем нужно следить;
- нагрузка вызвала учащение пульса на 50–75%, после отдыха он остается столь же высоким: есть нарушения и поваод для обращения к врачу;
- пульс частит после нагрузки, став выше на 76% и выше, отдыха для восстановления не хватило, в норму он пришел наскоро: срочно требуется диагностика и медикаментозная помощь.
Методы диагностики сердца
Методы диагностики заболеваний сердца делятся на лабораторные и инструментальные. К первым относятся анализы крови и мочи. Вторая группа объединяет исследования с использованием медицинской аппаратуры, которая позволяет оценить состояние и функции сердца в покое и при нагрузке. Диагностику заболеваний сердца выполняют в амбулаторных и стационарных условиях.
УЗИ сердца или эхокардиография
С помощью ультразвукового исследования изучают анатомические особенности и функции сердечной мышцы и клапанов. Метод используется для диагностики пороков сердца, ишемической болезни и миокардитов – воспалительных заболеваний миокарда.
ЭКГ сердца
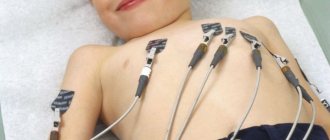
ЭКГ или электрокардиограмма была и остается ведущим методом диагностики заболеваний сердца. ЭКГ используют в рамках предварительного, профилактического и периодического медицинского осмотра. Исследование позволяет обнаружить острые и хронические повреждения сердца, нарушения ритма и проводимости.
МРТ сердца
Во время сеанса МРТ сканируют состояние магнитного поля внутри сердца1,3. После компьютерной обработки сигналов получают серию изображений органа в разных проекциях в статике и динамике. С помощью изображений можно получить представление о структуре сердечной мышцы и работе клапанов, состоянии камер сердца и коронарных артерий1,3.
КТ сердца
Компьютерная томография сердца или КТ-коронарография используется для выявления структурных аномалий перикарда и основных кровеносных сосудов. Относится к лучевым методам исследования и требует введения контрастного вещества. КТ-коронарографию назначают при болях в грудной клетке, если нагрузочные тесты противопоказаны пациенту или дали неясный результат. Коронарографию также проводят, чтобы подобрать более эффективные методы диагностики и лечения заболеваний сердца.
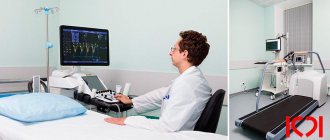
Проверка работы сердца при нагрузке — важный этап диагностики. Фото: Globallookpress
Стрессовая эхокардиография
Метод представляет собой сочетание обычной эхокардиографии с физической и фармакологической нагрузкой или электрической стимуляцией сердца. По диагностической точности этот метод не уступает радионуклидным нагрузочным исследованиям, но при этом стоит дешевле, не оказывает лучевого воздействия на врача и пациента и безопасен для окружающей среды. Во время стрессовой ЭХОКГ обычно используется нагрузка на лежачем велосипеде. Пациентам пожилого возраста, с лишним весом и проблемами опорно-двигательного аппарата назначают обследование с медикаментозными пробами.
КТ ангиография сердца
КТ ангиография или КТА — один из видов КТ, который используют для получения трехмерных изображений основных артерий за исключением коронарных. Благодаря КТА можно обнаружить сужение, аневризмы и разрывы артерий, а также тромбы, которые оторвались в вене, мигрировали с током крови по венозной сети и застряли в небольших артериях легких.
Коронарография
Это рентгеноконтрастный метод исследования сосудов сердца. С его помощью оценивают состояние коронарных сосудов, выявляют места и степень поражения. Коронография считается наиболее точным и достоверным способом диагностики ишемической болезни сердца. Зачастую по результатам исследования принимают решение о необходимости ангиопластики и стентирования.
Перфузионная сцинтиграфия миокарда
Метод позволяет оценить уровень кровоснабжения сердечной мышцы. Используется для диагностики ИБС и инфаркта миокарда и для оценки результатов ангиопластики и стентирования2,3. Требует внутривенного введения радиофармацевтических препаратов. Препараты накапливаются в здоровых тканях сердечной мышцы, а затем излучение от них улавливается датчиками диагностического прибора.
В тему
Тахикардия сердца: когда учащенное сердцебиение — признак болезни
Скрининг коронарного кальция с помощью МСКТ
Один из наиболее эффективных методов ранней диагностики. Позволяет обнаружить атеросклеротические бляшки и степень их распространенности по сосудам в тот период, когда пациент чувствует себя абсолютно здоровым. С помощью МСКТ отслеживают прогрессирование заболевания и эффективность терапии у больных с ИБС. Мультиспиральная компьютерная томография не требует введения контрастного вещества и специальной подготовки.
Анализы
Для диагностики заболеваний сердца назначают общие анализы крови и мочи, биохимический анализ крови с исследованием электролитов и липидного профиля, глюкозы, креатинина и печеночных ферментов. При подозрении на инфаркт миокарда определяют концентрацию в крови кардиоспецифических ферментов, в первую очередь креатинфосфокиназы и L-лактат-НАД-оксидоредуктазы. При необходимости назначают оценку гормонов щитовидной железы и показателей воспаления.
Компьютерная томография сосудов сердца
Компьютерная томография сосудов сердца (КТ-ангиография) проводится при помощи компьютерного томографа, внутри которого находится рентгеновская трубка. Вращаясь, она дает трехмерное изображение исследуемого сосудистого русла, помогая врачу выявить различные заболевания сосудов. Перед процедурой в вену пациента вводят рентгеноконтрастное вещество, после чего он ложится на стол томографа. Во время процедуры не желательно шевелиться, поскольку это может исказить данные. КТ по информативности и достоверности заметно уступает коронарографии.
Подготовка взрослого к диагностике сердца
Анализы крови и мочи сдают на голодный желудок. Перед сдачей биоматериала нужно в течение 12 часов воздержаться от еды, алкоголя и физических нагрузок. Нельзя сдавать анализы крови, если перед этим делали КТ или ставили капельницу.
Большинство аппаратных исследований – электрокардиография, эхокардиография, МРТ – не требуют специальной подготовки. Перед проведением нагрузочных проб и провокационных тестов пациенту нужно отказаться от приема некоторых лекарств, в частности, бета-адреноблокаторов, антиангинальных препаратов, антагонистов кальция. Особенности подготовки определяет врач индивидуально для каждого пациента.
ЧСС (пульс)
- Частота сердечных сокращений (ЧСС) – число сердечных сокращений в минуту.
- Пульс – это колебание стенки сосудов, возникающее в результате распространения пульсовой волны при сердечном сокращении.
В большинстве случаев ЧСС и частота пульса совпадают, но в ряде ситуаций, например, при таких нарушениях ритма как фибрилляция предсердий (мерцательная аритмия) или экстрасистолия (внеочередное сокращение сердца), времени для заполнения левого желудочка кровью недостаточно и, как следствие, для распространения пульсовой волны тоже.
В результате частота пульса может быть меньше ЧСС: этот феномен называется «дефицита пульса». Именно поэтому у пациентов с нарушениями ритма рекомендуют оценивать ЧСС, а не частоту пульса.
Как правильно подсчитать ЧСС
Их следует оценивать в состоянии покоя: пациент должен посидеть как минимум 5 минут в спокойной комнате при комфортной температуре. При отсутствии нарушений ритма достаточно оценить частоту пульса, который необходимо подсчитывать в течение 30 секунд в положении сидя, затем подсчитанное число умножить на 2.
Лучше и проще всего пульс прощупывается на запястье руки над лучевой артерией (над основанием большого пальца). Необходимо произвести как минимум 2 измерения. Частота сердечных сокращений (ЧСС) подсчитывается при помощи фонендоскопа на верхушке сердца (на 1,5 см внутрь от левой среднеключичной линии в 5-ом межреберье) в течение 1 минуты. Нужно только I тон сердца.
Нормы и целевые значения ЧСС
Нормальная ЧСС покоя – от 60 до 100 ударов в минуту. Однако у спортсменов ЧСС покоя может быть и меньше 60. ЧСС покоя больше 80 ударов/минут является независимым фактором сердечно-сосудистого риска у пациентов с артериальной гипертензией (АГ), однако у пациентов с АГ не существует целевых значений ЧСС.
Целевое значение ЧСС покоя при стабильной стенокардии составляет 55-60 ударов в минуту. При физической нагрузке рекомендуемая ЧСС должна находиться в диапазоне 50-85% от максимальной ЧСС, которая высчитывается как 220 минус возраст.
Популярные вопросы и ответы
Боль и дискомфорт в левой половине груди периодически или постоянно испытывают более 50% взрослых людей. Поэтому проблема своевременной диагностики и лечения сердечно-сосудистых заболеваний волнует многих. На популярные вопросы читателей отвечают эксперты: врач-кардиолог Елена Старк и врач-кардиолог, к. м. н Ольга Апарина.
Где находится сердце?
Сердце находится в грудной полости и расположено асимметрично: две трети этого органа находятся слева от срединной линии, а одна треть – справа. Снизу к сердцу прилегает диафрагма, а сверху крупные сосуды – аорта, легочная артерия и ее ветви.
Какой врач проверяет сердце?
Лечением заболеваний сердца и сердечно-сосудистой системы занимаются терапевты, кардиологи и кардиохирурги, если речь идет об оперативном вмешательстве. Диагностические процедуры выполняют врачи функциональной диагностики, в том числе специалисты по ультразвуковому исследованию и лучевой диагностике.
Как проверить, болит ли сердце или какой-либо другой орган?
Боль в груди еще не означает проблем с сердцем. Похожие симптомы могут быть связаны с неврологическими нарушениями, заболеваниями позвоночника и пищеварительной системы. Отличить сердечную боль от какой-то другой можно по нескольким признакам. Чаще всего сердечная боль сопровождается давлением в грудной клетке, болью в плече, руке и шее. Признаком серьезного сердечного недуга может быть одышка, холодный пот, тошнота, снижение артериального давления и слабый пульс. При таких симптомах нужно срочно обратиться за медицинской помощью.
Источники
- Клинические и лабораторные методы диагностики в кардиологии. Струтынский А. В. https://static.my-shop.ru/product/pdf/292/2912846.pdf
- Функциональные методы диагностики в кардиологии. Журнал «Военная медицина» №1 за 2022 год. https://rep.bsmu.by/bitstream/handle/BSMU/18609/26.pdf?sequence=1&isAllowed=y
- Современные функциональные методы исследования сердечно-сосудистой системы в диагностике, оценке тяжести и прогнозе больных с ишемической болезнью сердца. Институт клинической кардиологии им А. А. Мясникова. В. П. Лупанов. https://cardiovascular.elpub.ru/jour/article/viewFile/1948/1604
Как делают коронарографию?
От того, как и насколько профессионально делают коронарографию сердца, зависит и точность диагноза, и вероятность возникновения осложнений. Поскольку эта процедура является инвазивной и доставляет пациенту дискомфорт, делают её под местной анестезией. Порядок выполнения следующий:
- после начала действия анестезии в вене (в ноге, в области паха) делают прокол и вводят в нее специальную трубочку, через которую затем вводят катетер;
- катетер продвигают по венам к сердцу;
- через катетер подают контрастирующее вещество на основе йода, которое распространяется по всем коронарным сосудам;
- весь процесс обследования выводится на монитор, врач делает снимки;
- после завершения обследования на место прокола накладывают тугую повязку.
Коронарография сосудов сердца через руку
При поражении брюшной аорты или артерий ног вводить катетер в области паха может быть сложно или невозможно. В таких случаях применяют альтернативный метод – коронарографию сосудов сердца через руку. Катетер вводится через прокол в руку и также продвигается максимально близко к сердцу. Затем подаётся контраст, выполняются рентгеновские снимки.
Когда катетер вводится через руку, может возникнуть спазм артерии либо появиться тромб. По этой причине данный метод представляет для пациента высокий риск осложнений.
Сколько времени делают коронарографию?
Коронарография может длиться от 30 до 60 минут, в зависимости от того, насколько тяжелое состояние сосудов сердца у пациента. После процедуры пациенту необходимо побыть в стационаре примерно 2-3 дня, чтобы полностью восстановиться и избежать осложнений.
Как перенести коронарографию?
После проведения процедуры пациенту необходим щадящий режим. Нужно в целом ограничить физическую активность и некоторое время после коронарографии не двигать конечностью, в которой выполнялся прокол. Также необходимо обильное питье, которое предотвратит возможные нарушения функции почек.
Глюкоза и гликированный гемоглобин
Сахарный диабет – причина макро- (инфаркт миокарда, инсульт) и микроваскулярных осложнений. Для скрининга на наличие сахарного диабета чаще всего проводят исследования натощаковой глюкозы или гликированного гемоглобина.
Гликированный гемоглобин (HbA1с) – это показатель, который отражает средний уровень глюкозы в крови за последние 2-3 месяца. Если результаты исследований глюкозы вызывают сомнения, тогда проводят пероральный глюкозотолерантный тест.
Как измерять глюкозу и HbA1с
При проведении скрининга измеряют утром натощак после предварительного голодания в течение не менее 8 часов и не более 14 часов. При этом уровень гликированного гемоглобина (HbA1с) может оцениваться и не натощак.
Артериальное давление
Это давление крови на стенки сосудов.
- Систолическое АД – АД во время сокращения сердца (систола), которое обычно называют верхним (или сердечным).
- Диастолическое АД – это артериальное давление во время расслабления сердца (диастола).
- Один из ключевых показателей – это среднесуточное АД – то есть средние значения АД за сутки при мониторировании АД.
Как правильно измерять АД
- Делать это нужно при комнатной температуре в состоянии покоя, мочевой пузырь должен быть опорожнен.
- Непосредственно перед измерением необходимо посидеть спокойно по крайней мере в течение 5 минут: не разговаривайте и не набирайте текст в телефоне.
- Необходимо сесть таким образом, чтобы была опора для спины, а обе стопы опирались на пол. Не скрещивайте ноги – это может исказить показания.
- Манжета должна быть размещена на обнаженной руке над локтем, причем середина манжеты (обычно обозначена производителем) должна находится над местом артериальной пульсации (обычно с внутренней стороны бицепса).
- Манжета должна быть хорошо затянута, а рука – находится на ровной поверхности.
Сделайте 2 измерения с интервалом как минимум в 1 минуту до приема антигипертензивных препаратов и 2 измерения с интервалом как минимум в 1 минуту вечером перед отходом ко сну.
«Нормальное АД» и «целевое АД»: в чем разница
Нормальное офисное артериальное давление (то есть измеренное врачом) – менее 140 и 90 мм рт. ст. Диагноз артериальная гипертензия у взрослых ставится при уровне офисного АД 140/90 мм рт ст. и выше или домашнем измерении – 135/85 мм рт ст и выше. Не существует индивидуальных норм АД и так называемого «рабочего давления» – это мифы, оставшиеся со времен, когда доказательная медицина еще не вошла в клиническую практику. У пациентов с артериальной гипертензией существует целевое АД, к которому следует стремиться: согласно рекомендациям европейского общества кардиологов, первоначальным целевым значением АД у всех пациентов с АГ являются цифры <140/90 мм рт. ст.
При хорошей переносимости нагрузок у большинства пациентов необходимо стремиться к АД <130/80 мм рт ст. У пациентов моложе 65 лет рекомендовано поддерживать систолическое АД в пределах 120-129 мм рт ст., у лиц 65 лет и старше – в пределах 130–139 мм рт.ст.; диастолическое АД – менее 80 мм рт. ст.