Патологии сердечно-сосудистой системы требуют регулярного наблюдения и специального ухода за больным. Они опасны быстрым развитием острого состояния и внезапной смертью пациента. Для поддержания стабильного состояния больной должен жить по режиму, предписанному врачом, и контролировать свое эмоциональное состояние, однако это не всегда возможно без поддержки со стороны. Люди с сердечно-сосудистыми патологиями часто страдают повышенной тревожностью и страхом смерти, боятся надолго оставаться одни или оказаться без жизненно необходимых лекарств под рукой. Таким пациентам требуется помощь профессиональной сиделки на дому или в пансионате. Покой, правильный режим, забота и внимание к их потребностям успокаивающе действует на подопечных и улучшает их самочувствие.
Принципы ухода за больными с сердечно-сосудистыми заболеваниями
Чтобы не допустить развития острых состояний у пациента, сиделка ежедневно проводит целый комплекс профилактических мероприятий. Это кропотливая работа, требующая дисциплинированности и терпения как от ухаживающего, так и от подопечного, однако результат того стоит. Укрепление сердечной мышцы приводит к общему улучшению физического и психологического состояния.
Правильный уход за больными снижает опасность патологий сердечно-сосудистой системы. Он предполагает:
- ежедневный контроль за артериальным давлением и пульсом,
- соблюдение режима питания и приема лекарств,
- регулярное очищение организма,
- лечебный массаж для улучшения кровообращения,
- умеренная физическая активность,
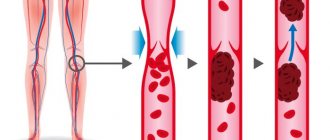
- профилактика тромбозов и тромбоэмболии у лежачих больных,
- создание спокойной обстановки и психологическая поддержка.
Специалист, осуществляющий уход, должен уметь распознавать признаки опасных состояний и владеть навыками неотложной медицинской помощи. От его квалификации может зависеть жизнь подопечного.
Симптомы сердечно-сосудистых заболеваний
Аритмия
Ускоренное или замедленное сердцебиение само по себе неопасно, но оно может быть первым проявлением тяжелой патологии. Купируется специальными препаратами
Одышка
Застой венозной крови приводит к избытку углекислого газа и недостатку кислорода в клетках. Острый приступ называется сердечной астмой и в тяжелых случаях сопровождается отеком легких. Пациенту с одышкой необходим в первую очередь свежий воздух. Кроме того, могут потребоваться наложение жгутов на ноги и ингаляции увлажненным кислородом
Отеки
Задержка жидкости в организме возникает из-за переполнения вен и выхода за их стенки частиц крови. Отеки снижают защитные свойства кожи, вызывают ощущение тошноты и распирания в животе. Для нормализации оттока жидкости требуется соблюдение диеты и прием диуретиков
Боли в области сердца
Это признак плохого кровоснабжения органа. При длительном кислородном голодании в сердечной мышце происходят биохимические изменения, проявляющиеся давящими ощущениями, слабостью, обильным потоотделением. В легких случаях боль снимается таблеткой валидола или нитроглицерина. Однако приступ может быть вызван развивающимся инфарктом миокарда. Если синдром не проходит даже после приема лекарств, пациенту требуется экстренная госпитализация
Повышение АД
Регулярные подъемы артериального давления вызывают развитие гипертонической болезни и сопутствующие нарушения функций головного мозга и почек. Чтобы избежать этого, пациенту необходимо хорошо высыпаться, дважды в день измерять АД, отказаться от вредных привычек и регулярно принимать лекарства. При резком повышении давления (гипертоническом кризе), нужно вызывать скорую помощь
Коллапс
Это резкое снижение АД, спровоцированное острой сосудистой недостаточностью, инфарктом миокарда, сильным кровотечением, в том числе внутренним, отравлением или инфекцией. У больного в таком состоянии учащаются дыхание и пульс, холодеют конечности. Возможна потеря сознания. Пациента нужно согреть и уложить так, чтобы кровь прилила к головному мозгу. Для поднятия давления рекомендуются препараты с содержанием кофеина
Сестринский процесс при ВПС
Своевременно выявлять настоящие, потенциальные проблемы и нарушенные жизненно важные потребности пациента и членов его семьи.
Возможные проблемы пациента:
Ø нарушение питания (из-за недостаточного поступления пищи по сравнению с потребностями растущего организма);
Ø неэффективное дыхание (вследствие застойных явлений);
Ø дефицит объема жидкости (из-за недостаточного поступления и больших ее потерь, связанных с одышкой);
Ø гиподинамия, снижение устойчивости к нагрузкам (вследствие гипок-сии);
Ø изменение внешнего вида (дисгармоничное развитие, деформация концевых фаланг верхних и нижних конечностей, цианоз и др.), задержка роста и развития;
Ø высокий риск присоединения интеркуррентных инфекций (из-за снижения иммунитета);
Ø высокий риск социальной изоляции детей, связанный с частой госпитали-зацией и инвалидизацией;
Ø снижение познавательной активности;
Ø необходимость проведения длительной поддерживающей терапии;
Ø страх перед сложными диагностическими и оперативными вмешатель-ствами;
Ø ограничения в выборе профессии;
Ø инвалидизация;
Ø угроза для жизни.
Возможные проблемы родителей:
Ø шок на получение информации о наличии врожденного порока сердца у ребенка;
Ø дефицит информации о заболевании и прогнозе;
Ø неверие в благополучный исход;
Ø хроническая усталость;
Ø неправильное воспитание ребенка (потворствующая гипер — или гипоопека);
Ø потеря профессиональной деятельности;
Ø снижение материального уровня жизни семьи;
Ø ситуационный кризис в семье.
Сестринское вмешательство
2. Информировать родителей о возможных причинах развития ВПС, клинических проявлениях и течении, принципах лечения, возможных осложнениях и прогнозе для жизни.
2. Поддержать родителей на всех стадиях заболевания ребенка. Давать правдивую информацию о состоянии ребенка и предстоящих диагностических и оперативных вмешательствах.
3. Обеспечить жизненные потребности ребенка. Создать комфортные условия для него (поддерживать оптимальный температурный режим, возвышенное положение в постели, бережное выполнение всех манипуляций и др.). Соблюдать асептику и антисептику при уходе и выполнении всех манипуляций (в целях профилактики внутрибольничной инфекции).
4. Применять терапевтическую игру
при подготовке ребенка к инвазивным вмешательствам и операции:
• объяснить работу сердца, используя символ «сердечка» и тиканья часов;
• детям старшего возраста рассказать о ходе предстоящей операции, познакомить с используемым оборудованием;
• разрешить поиграть со стетоскопом, кислородной маской, тонометром, обсудить с ребенком размеры повязки, которая будет наложена ему в послеоперационном периоде;
• показать послеоперационную палату и работающие мониторы.
5. Осуществлять мониторирование ребенка и медицинское документирование в до- и послеоперационном периоде:
• контроль состояния, регистрация характера дыхания, ЧСС, АД, цвета кожных покровов и слизистых оболочек, приступов немотивированного беспокойства, одышки, судорог, рвоты;
• своевременно санировать дыхательные пути;
• учитывать объем и состав получаемой жидкости (питание, инфузионная терапия) и всех выделений (мочи, кала, рвотных масс);
• проводить термометрию 2 раза в сутки;
• проводить забор материала для лабораторных скрининг программ.
6. Контролировать проведение поддерживающей терапии дигоксином:
• при даче препарата точно дозировать дигоксин (обычно назначается в микрограммах — 1000 мкг = 1 мг);
• контролировать апикальный пульс до и после приема препарата;
• проводить регулярно мониторинг состояния ребенка для своевременного выявления признаков дигиталисной интоксикации.
6. Обучить родителей правильному применению дигоксина в домашних условиях:
• давать дигоксин за 1 час до еды или через 2 часа после еды 2 раза в день через 12 часов;
• вводить препарат в заднебоковые отделы ротовой полости, предпочтительнее впрыскивать разведенный препарат с помощью шприца (без иглы);
• не смешивать лекарства с пищей или другими жидкостями;
• помочь ребенку прополоскать полость рта или почистить зубы после приема препарата, так как препарат способствует разрушению зубов;
• если через 15 минут после приема препарата у ребенка появилась рвота, следует повторно ввести назначенную дозу;
• если пропущен прием препарата, следующую дозу дать в обычное время, но если пропущено более 2-х приемов, то следует проконсультироваться с врачом;
• хранить дигоксин в недосягаемом для ребенка месте;
• вести дневник приема препарата;
• при выявлении признаков передозировки препарата требуется немедленная консультация врача, если ребенок находится дома — срочная госпитализация. 7. Обеспечить ребенка лечебным питанием. Детей раннего возраста необходимо кормить часто (на одно-два кормления больше), но малыми порциями. Из пищевого рациона исключить продукты, вызывающие повышенное газообразование (горох, фасоль, бобы, белокочанную капусту и пр.) и возбуждающие ЦНС (кофе, шоколад, чай), помимо этого, жирные сорта мяса, крепкие бульоны, колбасные изделия, консервы и сдобу. Не следует подсаливать пищу и применять продукты повышенной солености (икра, селедка, соленые огурцы, брынза и др.). Обогатить диету калийсодержащими продуктами (печеный картофель, овсяная и гречневая каши, бананы, чернослив, изюм, курага, отвары и настои из них) для улучшения трофики миокарда. При недостаточности кровообращения ограничить жидкость.
8. Обучить родителей оказанию первой помощи при развитии одышечно-цианотического приступа.
9. Научить родителей удовлетворять физические, эмоциональные, психологи-ческие потребности ребенка. Помочь им правильно оценивать состояние, его способности и возможности, контролировать уровень интеллектуального развития. Своевременно корректировать поведение, напрямую общаться с ним, избегать чрезмерной опеки, обращаться с ним как с равным, чаще обсуждать его внутренние ощущения, не применять фраз, вызывающих сочувствие, во избежание формирования ощущения выгоды от болезни («когда болен, тогда любят»). Строить правильные взаимоотношения в семье, одинаково ровно относиться ко всем детям.
10. Поощрять игровую деятельность ребенка, в соответствии с расширением лечебно-охранительного режима, постепенно расширять и двигательный режим, проводить занятия ЛФК с целью обеспечения приспособления сердечнососудистой системы к возрастающим физическим нагрузкам.
11. Необходимо как можно раньше заняться социальной адаптацией ребенка с ВПС в обществе, мотивировать его на выбор профессий, не связанных с физическими и умственными перегрузками, развивать его увлечения, хобби.
12. Убедить родителей в необходимости динамического наблюдения за ребенком врачами — педиатром, кардиологом, кардиохирургом после выписки из стационара, своевременно проводить санацию хронических очагов инфекции (кариозные зубы, аденоидит и пр.). Проконсультировать родителей по вопросам оформления документов для врачебно-экспертной комиссии с целью получения пособия по инвалидности.
Своевременно выявлять настоящие, потенциальные проблемы и нарушенные жизненно важные потребности пациента и членов его семьи.
Возможные проблемы пациента:
Ø нарушение питания (из-за недостаточного поступления пищи по сравнению с потребностями растущего организма);
Ø неэффективное дыхание (вследствие застойных явлений);
Ø дефицит объема жидкости (из-за недостаточного поступления и больших ее потерь, связанных с одышкой);
Ø гиподинамия, снижение устойчивости к нагрузкам (вследствие гипок-сии);
Ø изменение внешнего вида (дисгармоничное развитие, деформация концевых фаланг верхних и нижних конечностей, цианоз и др.), задержка роста и развития;
Ø высокий риск присоединения интеркуррентных инфекций (из-за снижения иммунитета);
Ø высокий риск социальной изоляции детей, связанный с частой госпитали-зацией и инвалидизацией;
Ø снижение познавательной активности;
Ø необходимость проведения длительной поддерживающей терапии;
Ø страх перед сложными диагностическими и оперативными вмешатель-ствами;
Ø ограничения в выборе профессии;
Ø инвалидизация;
Ø угроза для жизни.
Возможные проблемы родителей:
Ø шок на получение информации о наличии врожденного порока сердца у ребенка;
Ø дефицит информации о заболевании и прогнозе;
Ø неверие в благополучный исход;
Ø хроническая усталость;
Ø неправильное воспитание ребенка (потворствующая гипер — или гипоопека);
Ø потеря профессиональной деятельности;
Ø снижение материального уровня жизни семьи;
Ø ситуационный кризис в семье.
Сестринское вмешательство
2. Информировать родителей о возможных причинах развития ВПС, клинических проявлениях и течении, принципах лечения, возможных осложнениях и прогнозе для жизни.
2. Поддержать родителей на всех стадиях заболевания ребенка. Давать правдивую информацию о состоянии ребенка и предстоящих диагностических и оперативных вмешательствах.
3. Обеспечить жизненные потребности ребенка. Создать комфортные условия для него (поддерживать оптимальный температурный режим, возвышенное положение в постели, бережное выполнение всех манипуляций и др.). Соблюдать асептику и антисептику при уходе и выполнении всех манипуляций (в целях профилактики внутрибольничной инфекции).
4. Применять терапевтическую игру
при подготовке ребенка к инвазивным вмешательствам и операции:
• объяснить работу сердца, используя символ «сердечка» и тиканья часов;
• детям старшего возраста рассказать о ходе предстоящей операции, познакомить с используемым оборудованием;
• разрешить поиграть со стетоскопом, кислородной маской, тонометром, обсудить с ребенком размеры повязки, которая будет наложена ему в послеоперационном периоде;
• показать послеоперационную палату и работающие мониторы.
5. Осуществлять мониторирование ребенка и медицинское документирование в до- и послеоперационном периоде:
• контроль состояния, регистрация характера дыхания, ЧСС, АД, цвета кожных покровов и слизистых оболочек, приступов немотивированного беспокойства, одышки, судорог, рвоты;
• своевременно санировать дыхательные пути;
• учитывать объем и состав получаемой жидкости (питание, инфузионная терапия) и всех выделений (мочи, кала, рвотных масс);
• проводить термометрию 2 раза в сутки;
• проводить забор материала для лабораторных скрининг программ.
6. Контролировать проведение поддерживающей терапии дигоксином:
• при даче препарата точно дозировать дигоксин (обычно назначается в микрограммах — 1000 мкг = 1 мг);
• контролировать апикальный пульс до и после приема препарата;
• проводить регулярно мониторинг состояния ребенка для своевременного выявления признаков дигиталисной интоксикации.
6. Обучить родителей правильному применению дигоксина в домашних условиях:
• давать дигоксин за 1 час до еды или через 2 часа после еды 2 раза в день через 12 часов;
• вводить препарат в заднебоковые отделы ротовой полости, предпочтительнее впрыскивать разведенный препарат с помощью шприца (без иглы);
• не смешивать лекарства с пищей или другими жидкостями;
• помочь ребенку прополоскать полость рта или почистить зубы после приема препарата, так как препарат способствует разрушению зубов;
• если через 15 минут после приема препарата у ребенка появилась рвота, следует повторно ввести назначенную дозу;
• если пропущен прием препарата, следующую дозу дать в обычное время, но если пропущено более 2-х приемов, то следует проконсультироваться с врачом;
• хранить дигоксин в недосягаемом для ребенка месте;
• вести дневник приема препарата;
• при выявлении признаков передозировки препарата требуется немедленная консультация врача, если ребенок находится дома — срочная госпитализация. 7. Обеспечить ребенка лечебным питанием. Детей раннего возраста необходимо кормить часто (на одно-два кормления больше), но малыми порциями. Из пищевого рациона исключить продукты, вызывающие повышенное газообразование (горох, фасоль, бобы, белокочанную капусту и пр.) и возбуждающие ЦНС (кофе, шоколад, чай), помимо этого, жирные сорта мяса, крепкие бульоны, колбасные изделия, консервы и сдобу. Не следует подсаливать пищу и применять продукты повышенной солености (икра, селедка, соленые огурцы, брынза и др.). Обогатить диету калийсодержащими продуктами (печеный картофель, овсяная и гречневая каши, бананы, чернослив, изюм, курага, отвары и настои из них) для улучшения трофики миокарда. При недостаточности кровообращения ограничить жидкость.
8. Обучить родителей оказанию первой помощи при развитии одышечно-цианотического приступа.
9. Научить родителей удовлетворять физические, эмоциональные, психологи-ческие потребности ребенка. Помочь им правильно оценивать состояние, его способности и возможности, контролировать уровень интеллектуального развития. Своевременно корректировать поведение, напрямую общаться с ним, избегать чрезмерной опеки, обращаться с ним как с равным, чаще обсуждать его внутренние ощущения, не применять фраз, вызывающих сочувствие, во избежание формирования ощущения выгоды от болезни («когда болен, тогда любят»). Строить правильные взаимоотношения в семье, одинаково ровно относиться ко всем детям.
10. Поощрять игровую деятельность ребенка, в соответствии с расширением лечебно-охранительного режима, постепенно расширять и двигательный режим, проводить занятия ЛФК с целью обеспечения приспособления сердечнососудистой системы к возрастающим физическим нагрузкам.
11. Необходимо как можно раньше заняться социальной адаптацией ребенка с ВПС в обществе, мотивировать его на выбор профессий, не связанных с физическими и умственными перегрузками, развивать его увлечения, хобби.
12. Убедить родителей в необходимости динамического наблюдения за ребенком врачами — педиатром, кардиологом, кардиохирургом после выписки из стационара, своевременно проводить санацию хронических очагов инфекции (кариозные зубы, аденоидит и пр.). Проконсультировать родителей по вопросам оформления документов для врачебно-экспертной комиссии с целью получения пособия по инвалидности.
Режим питания при кардиологических болезнях
Пациенту необходимо строго соблюдать составленную врачом диету. В рацион должны входить в достаточном количестве продукты, богатые калием и белками:
- нежирное мясо,
- овощи,
- крупы,
- яйца,
- рыбу,
- зелень,
- высокобелковый хлеб,
- картофель,
- сливочное масло,
- творог.
Рекомендуется принимать пищу 5—6 раз в день небольшими порциями. Ужинать нужно не позднее, чем за 2—3 ч. до сна. Потребление жидкости следует ограничить наполовину, а соль заменить пряностями, поскольку она задерживает жидкость в организме.
Лечебная физкультура
Уход за больными с сердечно-сосудистыми заболеваниями предполагает обязательные физические нагрузки. Комплекс упражнений врач подбирает индивидуально в зависимости от состояния здоровья пациента. Доктор порекомендует специальные позы для снятия спазмов, увеличения объема грудной клетки и расслабления мышц. Упражнения нужно выполнять в медленном темпе, контролируя дыхание и плавно меняя позы. Резкий переход может вызвать одышку или сбой сердечного ритма.
Простые легкие упражнения рекомендуется начинать делать сразу после сна, не вставая с постели. Это нужно, чтобы подготовить сердечно-сосудистую систему к подъему. В день необходимо тренироваться 3—4 раза. Длительность занятий составляет 10—25 минут.
Помимо разминки для суставов в комплекс включаются:
- упражнения на равновесие,
- тренировки с палкой и мячом,
- дыхательные практики.
Кроме того, необходимы ежедневные пешие прогулки от 30 мин до 2 ч. Умеренные аэробные нагрузки укрепляют сердечную мышцу и сосуды, нормализуют артериальное давление и обмен веществ.
Условия проживания в пансионатах «Доверие»
Наши специалисты обеспечат больным, страдающим различными патологиями сердечно сосудистой системы, полноценный уход. Внимательное наблюдение и своевременная помощь позволят предотвратить развитие острых состояний у наших подопечных.
Мы принимаем пожилых людей с болезнями сердца на реабилитацию, например, проводим реабилитацию больных с инфарктом миокарда, предлагаем постоянное проживание, а также организуем патронаж. В сети пансионатов для пожилых с реабилитацией «Доверие» созданы комфортабельные условия для кардиологических пациентов. Наши постояльцы могут рассчитывать:
- на медицинскую помощь в любое время суток;
- регулярное наблюдение у врача;
- диетическое вкусное питание;
- удобные палаты с функциональной мебелью;
- благоприятную психологическую обстановку;
- безопасную территорию для прогулок;
- разнообразный приятный досуг.
Доброжелательные сотрудники не просто выполняют физический уход за больными, но и помогают людям с сердечно-сосудистыми заболеваниями быстрее адаптироваться к новым условиям проживания и оставаться социально активными даже в лежачем состоянии.
Родственники наших подопечных могут посещать их в удобное время и всегда оставаться на связи с помощью телефона или мессенджеров. Мы приглашаем вас на экскурсию в любой из наших пансионатов, чтобы вы могли лично посмотреть, в каких условиях живут наши постояльцы, и пообщаться с нашими специалистами. Оставьте заявку на сайте. Наш менеджер ответит на все ваши вопросы.
Сестринский уход за пациентами с приобретенными пороками сердца
Одной из основных задач считается снижение риска развития осложнений для пациента. Для осуществления этой цели решают в соответствии с критериями: активность ревматического процесса; наличие признаков нарушения кровообращения (даже I степени); форма порока.
Сестринский уход
1. Лечебно-охранительный режим (ЛОР) — режим в зависимости от тяжести заболевания, кварцевание, влажная уборка, проветривание, смена нательного и постельного белья, подача судна и подмывание, смена положения в кровати;
2. Диета: приём пищи 5-6 раз в сутки, нежирные сорта мяса (говядина, крольчатина, телятина), крупы, супы, макаронные изделия разрешают, а запрещают копчёное, солёное, маринованное, жирное, острое, 1-1,2 л жидкости в сутки.
3. Контроль жизненно — важных функций (ЖВФ) — АД, ЧДД, пульс, температура тела, цвет кожных покровов;
4. Подготовка к исследованиям (ЭКГ, ЭхоКГ, фонография, ОАК, БХАК, ОАМ, ангиография)
5. Выполнение назначений врача (бета-блокаторы, антикоагулянты, сердечные гликозиды, блокаторы кальциевых каналов).
6. Медсестра проводит с пациентами беседы:
• о причинах, клинических проявлениях и осложнениях ППС,
• об организации правильного режима дня с ограничением физической нагрузки,
• о необходимости выполнения назначений врача,
• о необходимости строго соблюдать диету,
• о вредных привычках
• о правилах приёма, побочных действиях лекарственных препаратов и их действии
• о необходимости занятий ЛФК
• о поддержке психо-эмоционального состояния
• о правилах подготовки к исследованиям
• о необходимости посещения школы здоровья
7. Медицинская сестра обучает пациентов и /или их родственников:
• измерению АД;
• определению пульса;
• определению суточного диуреза, водного баланса;
• ведению дневника общего состояния;
• самоуходу (изменению положения тела в постели для профилактики пролежней, смене нательного и постельного белья).
Роль медсестры заключается в ведении школы здоровья для пациентов. Целью школы является улучшение качества жизни, стабилизация течения заболевания, профилактика развития осложнений.
В процессе просветительной деятельности медсёстры могут использовать памятки, буклеты, аудио- и видеоматериалы.
В последнее время роль сестринского персонала возросла в создании и поддержании позитивных изменений в их образе жизни. Поэтому сестринский уход очень важен для повышения качества жизни пациентов.
ГЛАВА II. ВЫЯВЛЕНИЕ ОСОБЕННОСТЕЙ СЕСТРИНСКОГО УХОДА ЗА ПАЦИЕНТАМИ С ППС НА БАЗЕ ГБУЗ СОКБ им. В. Д. Середавина
Для проведения исследования нами были использованы данные статистических отчётов ….. отделения ГБУЗ СОКБ им. В. Д. Середавина
Сравнительный анализ проводился по полученным данным, которые были систематизированы в виде таблиц и диаграмм.
Одной из основных задач считается снижение риска развития осложнений для пациента. Для осуществления этой цели решают в соответствии с критериями: активность ревматического процесса; наличие признаков нарушения кровообращения (даже I степени); форма порока.
Сестринский уход
1. Лечебно-охранительный режим (ЛОР) — режим в зависимости от тяжести заболевания, кварцевание, влажная уборка, проветривание, смена нательного и постельного белья, подача судна и подмывание, смена положения в кровати;
2. Диета: приём пищи 5-6 раз в сутки, нежирные сорта мяса (говядина, крольчатина, телятина), крупы, супы, макаронные изделия разрешают, а запрещают копчёное, солёное, маринованное, жирное, острое, 1-1,2 л жидкости в сутки.
3. Контроль жизненно — важных функций (ЖВФ) — АД, ЧДД, пульс, температура тела, цвет кожных покровов;
4. Подготовка к исследованиям (ЭКГ, ЭхоКГ, фонография, ОАК, БХАК, ОАМ, ангиография)
5. Выполнение назначений врача (бета-блокаторы, антикоагулянты, сердечные гликозиды, блокаторы кальциевых каналов).
6. Медсестра проводит с пациентами беседы:
• о причинах, клинических проявлениях и осложнениях ППС,
• об организации правильного режима дня с ограничением физической нагрузки,
• о необходимости выполнения назначений врача,
• о необходимости строго соблюдать диету,
• о вредных привычках
• о правилах приёма, побочных действиях лекарственных препаратов и их действии
• о необходимости занятий ЛФК
• о поддержке психо-эмоционального состояния
• о правилах подготовки к исследованиям
• о необходимости посещения школы здоровья
7. Медицинская сестра обучает пациентов и /или их родственников:
• измерению АД;
• определению пульса;
• определению суточного диуреза, водного баланса;
• ведению дневника общего состояния;
• самоуходу (изменению положения тела в постели для профилактики пролежней, смене нательного и постельного белья).
Роль медсестры заключается в ведении школы здоровья для пациентов. Целью школы является улучшение качества жизни, стабилизация течения заболевания, профилактика развития осложнений.
В процессе просветительной деятельности медсёстры могут использовать памятки, буклеты, аудио- и видеоматериалы.
В последнее время роль сестринского персонала возросла в создании и поддержании позитивных изменений в их образе жизни. Поэтому сестринский уход очень важен для повышения качества жизни пациентов.
ГЛАВА II. ВЫЯВЛЕНИЕ ОСОБЕННОСТЕЙ СЕСТРИНСКОГО УХОДА ЗА ПАЦИЕНТАМИ С ППС НА БАЗЕ ГБУЗ СОКБ им. В. Д. Середавина
Для проведения исследования нами были использованы данные статистических отчётов ….. отделения ГБУЗ СОКБ им. В. Д. Середавина
Сравнительный анализ проводился по полученным данным, которые были систематизированы в виде таблиц и диаграмм.