Холестерином называют жироподобные органические соединения, содержащиеся в клеточных мембранах организма. Холестерол играет важную роль в организме и обеспечивает устойчивость клеточной мембраны. Выработка витамина Д, тестостерона и эстрогена, прогестерона была бы невозможна без этого органического соединения.
В большей степени холестерин вырабатывают печень и почки, надпочечники. Остальной процент органического соединения поступает в организм из продуктов питания. Повышенный холестерин при беременности является естественным процессом, обусловленным развитием новой жизни.
По какой причине повышается уровень холестерина
Организм здоровой женщины содержит приблизительно 4,138 ммоль/л холестерола. Подобный показатель свидетельствует о нормальном функционировании органов и систем и отсутствии серьёзных проблем со здоровьем. Почему повышается уровень вещества? При беременности холестерин может немного повышаться выше допустимой нормы.
Возникает это на фоне того, что почки и печень начинают усердно трудиться из-за гормональных изменений. Надпочечники не способны справляться с выведением излишков и при сдаче анализов можно увидеть повышение жироподобного органического соединения. В период вынашивания малыша нормальной границей показателя холестерина считается 3,20 – 14 ммоль/л.
Показатель органического соединения может увеличиваться в зависимости от возрастной категории беременной. Органическое жироподобное соединение играет важную роль для организма женщины, вынашивающей ребёнка. Холестерол участвует в процессе формирования плаценты, где растёт и формируется малыш. Холестерол принимает активное участие в синтезе гормонов.
Очень часто показатель холестерина у будущей мамы повышается в 1,5-2 раза.
Если женщина хорошо себя чувствует и не испытывает никаких симптомов, то пониженный или повышенный показатель в данном случае не будет свидетельствовать о патологическом состоянии. Количество холестерола отражается на состоянии здоровья будущей мамы и отвечает за внутриутробное развитие малыша.
Для снижения холестерина потребуется соблюдать специальную диету
Значение для организма
У многих сложилось ошибочное мнение, что холестерин крайне опасен и вредит здоровью. Он поступает внутрь вместе с пищей. И необходимо принимать все меры, чтобы избежать накопления данного вещества в организме. Утверждения верны наполовину.
Холестерин представляет собой органическое, жировое соединение, которое помогает в обмене веществ, способствует нормальному функционированию внутренних органов. Вместе с едой в организм поступает около 20% липидных соединений, оставшиеся 80% вырабатываются самостоятельно. Синтез происходит в кишечнике и печени.
Функциональность
Соединение выполняет важную роль в жизнедеятельности:
- Участвует в протекании жирового обмена и способствует равномерному распределению липидов;
- Расщепляет жирорастворимые витамины и транспортирует их по организму;
- Вырабатывает структуры, из которых строится клеточная мембрана, защищающая от внешнего воздействия. От ее толщины зависит проницаемость клетки и уязвимость. Достаточное количество холестерина способствует укреплению мембраны, делает ее прочной.
- Регулирует проницаемость клетки для поступления питательных веществ и выведения синтезированных соединений;
- Входит в состав миелиновых оболочек, служащих защитным слоем нервных волокон;
- Благодаря этому органическому соединению солнечные лучи, а именно ультрафиолет превращается в организме в витамин D;
- Помогает в образовании желчи и способствует правильному процессу выведения;
- Играет важную роль в защите эритроцитов, защищая красные кровяные тельца от токсинов, вирусов, бактерий;
- Выработка половых гормонов, адреналина и норадреналина происходит с участием холестерина;
- Хорошее настроение также зависит от количества этого вещества в организме. Он участвует в работе серотониновых рецепторов, отвечая за их нормальное функционирование;
- Обеспечивает работоспособность всего организма, начиная с клеточного уровня и заканчивая работой мышц и прочностью костного скелета;
- Благодаря его наличию возможен синтез гормонов и усваивание витаминов. Происходит правильный обмен веществ, регулируется скорость метаболизма;
В борьбе с жировыми отложениями наличие холестерина сказывается благоприятно. Он способствует образования жирных кислот, расщеплению жиров, поступающих в организм с едой.
Таким образом, холестерин является важной составляющей нашего организма. И, что значит повышенный холестерин для здоровья, ответить несложно.
Нормы при беременности
К основным показателям уровня холестерина в организме при беременности стоит отнести:
- показатель общего холестерола (3,08-13,8 ммоль/л);
- уровень коэффициента атерогенности, отражающего соотношение плохого и хорошего холестерола (0,4-2,5 единиц);
- показатель содержания жирной кислоты (0,4-2,2 ммоль/л).
Большой диапазон показателей нормы холестерола при беременности может быть связан с рядом причин. На показатель влияет не только возрастная категория беременной, но и срок беременности. Ниже представлена таблица с нормами в первом, втором и третьем триместре беременности.
Норма холестерина у беременных
| Возрастная категория | Первые месяцы беременности | 2-3 триместр беременности |
| 17-20 лет | 3,07 — 5, 19 ммоль/л | 3,07 — 10,38 ммоль/л |
| 20-25 лет | 3,17 — 5,6 ммоль/л | 3,17 — 11,2 ммоль/л |
| 25-30 лет | 3,3 — 5,8 ммоль/л | 3,3 — 11,6 ммоль/л |
| 30-40 лет | 3,4 — 5,97 ммоль/л | 3,7 — 12,6 ммоль/л |
| 35-45 лет | 3,9 — 6,9 ммоль/л | 3,9 — 13,8 ммоль/л |
При беременности части диагностируют показатель в диапазоне холестерин 7 ммоль/л или холестерин 9 ммоль/л. Оба показателя являются нормой!
Биохимический анализ крови / «9 месяцев»
Возврат к списку
№ 3, март 2008 г.
За 9 месяцев беременности будущей маме приходится сдавать немалое количество анализов. Зачем это нужно и что означают их результаты?
Биохимический анализ крови позволяет оценить работу многих внутренних органов — почек, печени, поджелудочной железы и др. Кроме того, биохимический анализ крови показывает, каких микроэлементов не хватает в организме женщины. Поскольку во время беременности происходят различные изменения, связанные с обменными процессами, оценка биохимических показателей крови важна для своевременной диагностики патологических состояний, которые могут возникнуть в организме будущей мамы.
Перечислим основные показатели биохимического анализа крови.
Общий белок — показатель белкового обмена, отражающий общее содержание всех белков в сыворотке крови. Нормальная концентрация общего белка в крови — 63-83 г/л. Белки плазмы делят на группы с разными структурами и функциями, которые называются белко¬выми фракциями. Среди белковых фракций выделяют альбумины и альфа-, бета-, гамма-глобулины. Их определение и соотношение позволяет более точно оценить нарушения функций внутренних органов. Физиологическая гипопротеинемия (снижение уровня белка) может наблюдаться у беременных женщин (особенно в третьем триместре) и при лактации за счет уменьшения количества эритроцитов в плазме, связанного с увеличением общего объема плазмы. Небольшое снижение общего белка (55-65 г/л) во время беременности не является патологией. Повышение концентрации белка в сыворотке крови наблюдается вследствие патологии — обезвоживания и сгущения крови при потерях жидкости.
Липиды (жиры) — в крови присутствуют 4 основные группы липидов: холестерин (холестерол), три-глицериды, фосфолипиды, жирные кислоты. Холестерол является важнейшим показателем липидного обмена, служит структурным компонентом клеточных мембран, участвует в синтезе половых гормонов, желчных кислот, витамина D. Выделяют фракции холестерола липопротеидов низкой плотности (ЛПНП), холестерола липопротеидов высокой плотности (ЛПВП) и некоторые другие, различающиеся по составу и функциям. Содержание холестерина в крови в значительной степени зависит от возраста. Нормальный уровень холестерина в крови молодой женщины -3.15-5.8 ммоль/л. Во время беременности наблюдается физиологическое увеличение уровня общего холестерина (до 6,0-6,2), которое обусловлено повышенным формированием эндогенного (вырабатываемого в печени) холестерина, необходимого для построения сосудистого русла плаценты и плода. Повышение уровня холестерина в крови считается фактором, предрасполагающим к развитию атеросклероза — образованию специфических бляшек в сосудах.
Углеводы являются основным источником энергии для организма.
Глюкоза — это источник энергии и компонент жизнедеятельности любой клетки организма. Нормальная концентрация глюкозы в крови у взрослых — 3.9-5.8 ммоль/л. У здоровых беременных женщин уровень глюкозы может быть немного снижен (до 3.5-4,0 ммоль/л), поскольку растущий плод потребляет все большее количество глюкозы.
Во время беременности повышенная потребность организма в инсулине (гормоне поджелудочной железы, регулирующем углеводный обмен) превышает функциональную способность клеток поджелудочной железы, вырабатывающих инсулин. Это может привести к его недостаточной секреции для поддержания нормального уровня глюкозы в крови. В этот период у некоторых беременных относительная недостаточность инсулина может вызвать развитие гестационного диабета (диабета беременных), об этом свидетельствует повышение глюкозы крови. Поэтому всем будущим мамам в сроки между 24-й и 28-й неделей рекомендуется проведение исследования глюкозы крови. Этот анализ проводится дополнительно, без исследования других показателей биохимического анализа.
В организме во всех биохимических реакциях в качестве катализаторов участвуют специфические белки, которые называются ферментами. В каждой реакции участвует свой специфический фермент, поэтому их количество исчисляется сотнями. При этом диагностическое значение имеют всего несколько десятков ферментов.
Аланинаминотрансфераза (АЛТ) — в норме у женщин содержится до 32 ЕД/л. Наиболее высокая активность АЛТ выявляется в печени и почках. Уровень АЛТ повышается при повреждении клеток печени, почек вирусами или химическими веществами.
Аспартатаминотрансфераза (ACT) — в норме у женщин содержится до 30 ЕД/л. ACT содержится в тканях сердца, печени, нервной ткани и почек; соответственно, определяется с целью выявления патологии этих органов. При нормальном течении беременности показатели АЛТ и ACT не меняются. Небольшое повышение трансаминаз наблюдается при гестозах легкой и средней степени тяжести. Многократное повышение активности АЛТ (до 100 МЕ/л) и ACT (до 160 МЕ/л) наблюдается при гестозах тяжелой степени. Такой результат свидетельствует о том, что печень не справляется с нагрузкой.
Фосфатаза щелочная присутствует практически во всех тканях организма. Самая высокая активность ЩФ обнаруживается в клетках костной ткани, печени, почек, слизистой кишечника и плаценте. Повышение активности ЩФ крови связано, в основном, с заболеваниями костей и патологией печени. У беременных, особенно в третьем триместре, также имеет место физиологическое повышение активности этого фермента, дополнительным источником щелочной фосфатазы в этом случае является плацента. Нормальные значения ЩФ у взрослых — до 150 ЕД/л. У беременных этот показатель может повышаться до 240 ЕД/л.
Амилаза панкреатическая синтезируется клетками поджелудочной железы. В норме у взрослых ее содержится до 50 ЕД/л. Уровень панкреатической амилазы крови возрастает при патологии поджелудочной железы.
Пигменты представляют собой окрашенные органические вещества. Диагностическое значение имеют желчные пигменты (билирубин и уробилиноген) и порфирины (красные пигменты).
Билирубин — это желчный пигмент, который образуется в результате распада гемоглобина — пигмента красных кровяных клеток, к которому присоединяется кислород. При распаде гемоглобина первоначально образуется свободный билирубин, который транспортируется из селезенки в печень в комплексе с альбумином. Затем в печени свободный билирубин связывается со специальной кислотой (глюкуроновой), в результате чего образуется прямой, менее токсичный билирубин, который активно выделяется в желчные протоки и выводится с желчью. Он является одним из основных компонентов желчи. Билирубин содержится в сыворотке крови в виде двух фракций: прямого (связанного) и непрямого (свободного) билирубина, вместе составляющих общий билирубин крови. Нормальный уровень общего билирубина, в том числе и во время беременности, — 3,4-17,2 мкмоль/л. При повышении концентрации билирубина в крови (при ускоренном распаде эритроцитов, патологии печени или желчевыводящих путей) появляется желтуха. Это связано с тем, что при гипербилирубинемии билирубин накапливается в глазном яблоке и коже.
Азотистые вещества — это конечные продукты распада белков и нуклеиновых кислот — мочевина, креатинин, креатин, аммиак, мочевая кислота. Но в биохимии крови определяют в основном мочевину и креатинин.
Мочевина — определение уровня мочевины сыворотки крови, наряду с креатинином, используется для оценки выделительной функции почек. Нормальная концентрация мочевины в крови — 2,5-6,3 ммоль/л. Повышение концентрации мочевины в крови наблюдается при различных заболеваниях почек.
Креатинин — нормальные значения креатинина у женщин — 53-97 мкмоль/л. Увеличение креатинина в сыворотке крови говорит об уменьшении уровня почечной фильтрации (снижении функции почек). Концентрация креатинина крови у беременных женщин физиологически снижена (на 40%) вследствие увеличения объема крови, повышения почечного плазмотока и фильтрации, особенно во втором и третьем триместрах беременности. Для беременных нормальный уровень креатинина — 35-70 мкмоль/л.
Микроэлементы — это химические вещества, содержание которых в организме колеблется от нескольких микрограммов до нескольких нанограммов. Но, несмотря на такое незначительное количество, они играют существенную роль во всех биохимических процессах организма.
Железо — жизненно важный микроэлемент, участвующий в транспорте кислорода. Нормальный уровень железа у женщин — 8,95-30,4 мкмоль/л. Железо входит в состав гемоглобина эритроцитов, миоглобина мыщц и некоторых ферментов. При дефиците железа развивается железодефицитная анемия — самая частая патология беременности, наблюдающаяся преимущественно во втором или третьем триместре вследствие недостаточного удовлетворения повышенной потребности организма матери и плода в веществах, необходимых для кроветворения. Однако при нормальном уровне гемоглобина возможно низкое содержание железа, что является показателем скрытой железодефицитной анемии — вот почему важно контролировать уровень железа в биохимическом анализе крови во время беременности. Наибольшие потери железа происходят при кровотечениях.
Натрий — важнейший компонент внеклеточного пространства, с которым связана регуляция распределения воды в организме. Нормальная концентрация натрия — 136-145 ммоль/л. Натрий участвует в механизмах возбуждения нервных и мышечных клеток. Снижение его уровня в плазме вызывает общую слабость, может привести к развитию различных неврологических нарушений. Увеличение концентрации натрия в крови наблюдается при ограничении приема воды, рвоте, например при токсикозе первой половины беременности или диарее (жидком стуле) без возмещения потери жидкости.
Калий — основной внутриклеточный микроэлемент. Нормальный уровень калия у взрослых — 3.5-5,5 ммоль/л. Гиперкалиемия наблюдается при почечной недостаточности, передозировке лекарственных средств. При снижении уровня калия, которое может быть при диарее, рвоте, развиваются нарушения ритма сердца, мышечная слабость, снижение тонуса мыщц.
Кальций — основной компонент костной ткани. Нормальная концентрация кальция у молодых женщин — 2,20-2,55 ммоль/л. Кальций в организме выполняет множество функций: участвует в процессах мышечного сокращения, секреции гормонов, регуляции активности многих ферментов, процессе свертывания крови. Дефицит кальция наблюдается при беременности, что объясняется потребностью ребенка в строительном материале для костей, При снижении кальция в анализе необходимо восполнять его содержание с помощью лекарственных препаратов.
Фосфор — основная его часть находится в костной ткани в виде солей кальция, остальная часть -преимущественно в мягких тканях. Нормальная концентрация фосфора для будущей мамы — 1.0-1,40 ммоль/л. Повышение его содержания в крови наблюдается при передозировке витамина D. Снижении функции паращитовидных желез, почечной недостаточности.
Биохимический состав крови исследуется дважды за беременность: в самом начале беременности, при постановке беременной на учет и в 30 недель беременности, если не требуется чаще. Кровь на биохимический анализ берут из вены утром натощак. С момента последнего приема пищи должно пройти не менее 12 часов.
Мы привели перечень необходимых, наиболее часто проводимых исследований, но в каждом случае набор исследуемых позиций определяет врач. Исходя из необходимости, в каждом конкретном случае количество показателей может быть сокращено или увеличено.
Нона Овсепян, врач Независимой лаборатории ИНВИТРО
Каким образом можно снизить холестерин
Следуя рекомендациям врача, контролируя питание, проходя обследования и сдавая кровь для контроля уровня холестерола, можно быстро снизить высокий показатель жироподобного органического соединения у беременных женщин. Снижая высокую концентрацию холестерола, важно не забывать о безопасности мамочки и её малыша.
В этот период крайне нежелательно использовать медикаменты. Нанести вред повышенный уровень органического соединения может лишь при избыточном количестве. Применение лекарственных и народных средств должно быть умеренным, чтобы не вызвать сильный стресс организма в непростой период.
Можно ли нормализовать уровень без лекарств?
Чтобы снизить показатель холестерола, специалисты советуют исключить из рациона:
- жирные блюда;
- жареные блюда и соленья;
- сладости (торты, конфет, пирожные, круассаны и булочки);
- сливочное масло;
- пальмовое масло;
- фаст-фуды;
- колбасы и паштеты;
- полуфабрикаты;
- свинину.
Поспособствовать уравновешиванию баланса вредного и полезного холестерина могут физические упражнения. Во время беременности можно заниматься:
- аэробикой;
- фитнесом;
- йогой;
- специальной гимнастикой;
- плаванием.
При появлении любых неприятных симптомов следует немедленно обратиться за консультацией к врачу
Физическая нагрузка поможет нормализовать обмен липидов и снизить вес. Благотворно повлиять на обменный процесс и понизить уровень жироподобного органического соединения может зелёный чай, свежевыжатый фруктовый сок, фрукты, овощной морс.
Очень часто при сложном протекании беременности, сильном токсикозе и слабости женщина меньше всего задумывается о рекомендациях специалистов. Перекусывая на ходу любимой едой, она непроизвольно ещё больше повышает холестерол в крови. И это становится причиной увеличения частоты рвотных позывов и неприятных болезненных ощущений в области живота.
Основная часть холестерола беременной синтезируется самостоятельно в организме. Излишки соединения поступают именно от употребления вредной пищи. Вынашивая малыша, недопустимо слишком много есть. Лучше всего питаться дробно маленькими порциями.
Основой рациона должны стать продукты, содержащие омегу-3 и омегу-6. К такой пище можно отнести морскую рыбу, семена льна, льняное масло. Соблюдая простые правила, можно предотвратить развитие патологий при вынашивании ребёнка, держать под контролем вес и показатель холестерина.
Что делать беременным
Большинство липидные препараты противопоказаны беременным женщинам. Считается, что, поскольку атеросклероз является заболеванием, медленно прогрессирующее, прекращение лекарств в только 9 месяцев не будет иметь никакого влияния на здоровье пациента в долгосрочной перспективе.
Есть три безопасные способы снижения уровня холестерина у беременных женщин:
- деликатные упражнения;
- снижение стресса;
- Здоровая диета.
Физические упражнения полезны для всех беременных женщин. Однако, не все виды деятельности рекомендуются для беременных женщин. Рекомендуется проконсультироваться с гинекологом, прежде чем выбрать упражнения. Плавание, обучение велосипеды и йога для беременных женщин считаются безопасными. Прогулки на свежем воздухе и легкой работы в саду оказывают положительное влияние на здоровье.
Для того, чтобы снизить уровень холестерина в крови беременных женщин, вы можете попробовать добавить немного больше чеснок в свой рацион. Согласно исследованиям, ежедневное потребление 0,5-1 г чеснока может немного ниже холестерина и триглицеридов. Чеснок содержит allicinium, который представляет собой кровь прореживание агент, который уменьшает концентрацию стерола. Больше всего в сыром продукте, но даже приготовленная ведет себя его целебные свойства.
Женщины, которые планируют имперские вырезать или иметь показание к нему, следует прекратить применение чеснока в течение 1-2 недель до операции. Способность дробильно крови во время операции зависит от потери крови.
Для того, чтобы уровень холестерина в крови у беременных женщин не превышены, постарайтесь быть менее подчеркнуты. Во время стресса, большое количество гормона — кортизола синтезируется. Это может увеличить концентрацию холестерина ЛПНП, общего холестерина. Кроме того, многие люди, как правило, «показывают» стресс. Они, как правило, выбирают продукты, которые сами по себе повышают уровень холестерина: тесто, печенье и сосиски.
Это не возможно, чтобы избавиться от стресса во время беременности. Тем не менее, важно контролировать количество стресса. Больше прогулок, слушать хорошую музыку, дружеские встречи с друзьями. В случае необходимости, обратиться за помощью к психологу.
Для чего нужен контроль
Показатель холестерола в сыворотке крови важно держать под контролем. Увеличение уровня соединения должно быть в разумных пределах, чтобы не спровоцировать развитие осложнений.
При чрезмерном повышении жироподобного органического соединения можно спровоцировать снижение прочности сосудов будущей мамы и увеличение вязкости крови. Вследствие этого у малыша развиваются пороки сердца и заболевания печени и почек. Поэтому так важно держать под контролем показатель холестерола и фиксировать его в динамике.
Незамедлительно обратиться за помощью к лечащему врачу следует в случаях возникновения:
Расшифровка анализа крови на холестерин
- резкого повышения процента жироподобного органического соединения больше чем в 2 раза;
- ухудшения самочувствия;
- частых мигреней;
- систематических затяжных приступов тошноты на последних месяцах беременности;
- повышенного давления;
- болей в области шеи, сердца и ключицы.
Специалист поможет выяснить причину повышения вещества в крови и принять меры для снижения холестерола. Если проигнорировать неприятную симптоматику, то у беременной женщины могут возникнуть осложнения по типу формирования атеросклеротических бляшек, развития варикозного расширения вен, сложностей с вынашиванием ребёнка, риска преждевременных родов или прерывание беременности.
Правильный перекус – орехи и семена подсолнечника
Нормальные показатели
Повышенный уровень холестерина во время беременности абсолютно нормальный процесс. Сеть может найти много таблиц холестерина для беременных женщин, в зависимости от возраста. На самом деле, концентрация стерина в будущем в большей степени зависит от матери триместра, чем количество лет.
Холестерин ЛПНП сильно возрастает в конце третьего триместра беременности. Верхняя граница нормы почти в 2 раза выше, чем у небеременных женщин. HDL также увеличивается, но гораздо более медленными темпами. ХС-ЛПНП снижается, но в конце беременности.
Стандарты уровень холестерина у беременных женщин в разных триместрах.
| Показатель | Единица измерения | Женщина, которая не беременна | первый триместр | второй триместр | третий триместр |
| холестерин | ммоль / л | менее чем 5,18 | 3,65-5,44 | 4,56-7,74 | 5,67-9,04 |
| мг / дл | менее чем 200 | 141-210 | 176-299 | 219-349 | |
| LDL | ммоль / л | менее чем 2,59 | 1,55-3,96 | 1,99-4,77 | 2,62-5,8 |
| мг / дл | менее чем 100 | 60-153 | 77-184 | 101-224 | |
| HDL | ммоль / л | 1,04-1,55 | 1,04-2,02 | 1,35-2,25 | 1,24-2,25 |
| мг / дл | 40-60 | 40-78 | 52-87 | 48-87 | |
| LDONP | ммоль / л | 0,16-1,04 | 0,26-0,47 | 0,34-0,6 | 0,54-0,93 |
| мг / дл | 6-40 | 10-18 | 12-23 | 21-36 |
Профилактика и лечение
В качестве профилактики специалисты рекомендуют обращать внимание на собственный рацион, который следует составлять на основе сезонных свежих фруктов и овощей. В целях профилактики лучше полностью отказаться от кофейных напитков и свести к минимуму потребление яиц, жареных блюд и сладостей.
Если правильное питание не помогает снизить уровень жироподобного органического соединения, необходимо проконсультироваться с лечащим врачом, который подберёт специальные препараты и назначит курс терапии.
Повышенный холестерин при беременности требует внимательного отношения, хоть и является нормой. Как только начинает беспокоить неприятная симптоматика, следует немедленно принять меры по нормализации уровня концентрации этого вещества, что поможет избежать неприятных последствий, как для будущей мамочки, так и для ребёнка.
Чем может быть опасен повышенный уровень холестерина при беременности
Если показатели превышают рекомендуемые при беременности нормы в 2-2,5 раза, необходимо принимать меры. Такое повышение холестерина может быть опасным. Кровь сгущается, возможно отложение холестериновых бляшек в сосудах или образование тромбов. При этом у женщины наблюдается повышение артериального давления, варикозное расширение вен, сильно растет вес.
Возможны преждевременные роды и другие осложнения, например, отслойка плаценты. Возрастает риск развития сахарного диабета, ишемической болезни сердца, гипертонии, почек. Сосуды становятся ломкими, ухудшается кровообращение. Это отражается и на здоровье будущего ребенка. У него могут развиться заболевания печени, почек, сердца.
Диагностирование гепатоза и его признаки
Гепатоз беременных – это заболевание, которое порой очень трудно диагностировать. Матка к этому сроку уже занимает всю брюшную полость, что делает невозможным пальпацию печени. Нередко этот недуг путают с желчекаменной болезнью, потому что их симптомы очень схожи.К самым распространенным признакам гепатоза относятся:
- кожный зуд;
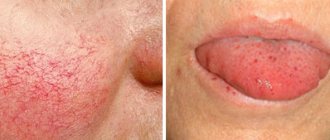
- пожелтение кожных покровов и белков глаз, проявление сосудистой сеточки на лице и руках, покраснение ладоней (они будто покрываются изнутри красными пятнами);
- тошнота, рвота, дискомфорт в животе, горечь во рту, нарушение стула, снижение аппетита;
- боли в правом подреберье;
- осветление кала и потемнение мочи (от оранжевого до темно-коричневого цвета);
Когда нарушается желчеток, в печени скапливается большое количество желчи. Не имея возможности выйти наружу, желчь начинает прорываться в лимфосистему, а уже оттуда – в общий кровоток. Если провести анализ крови, он покажет повышение уровня трансаминаз, щелочной фосфатазы, билирубина и холестерина, понижение гемоглобина, а также эритроцитов и тромбоцитов. Анализ мочи выявит наличие желчных кислот и повышенное выделение уробилина.
Попадая в кровь, желчь и вызывает зуд, который усиливается в вечернее и ночное время. Чаще всего беременные с этим заболеванием обращаются к врачу именно с жалобами на острое и непреодолимое желание почесаться. Оно сводит с ума, нарушает сон, приводит к утомленности и раздраженности. Как правило, сильнее всего чешутся руки, голени и живот. Наполнение печени желчью вызывает перерастяжение ее капсулы, поверхность которой имеет большое количество болевых рецепторов. Это является причиной постоянной тупой боли в правом боку.
При подозрении на гепатоз врач женской консультации должен внимательно осмотреть пациентку, попытаться пропальпировать область печени, назначить расширенные анализы крови и мочи, а также ультразвуковое исследование печени, желчного пузыря и соседних органов.
Лечение гепатоза беременных
Лечение гепатоза осложняется тем, что беременным противопоказаны практически все лекарственные средства. Многие лекарства могут вызывать у плода гипоксию и задержку внутриутробного развития, поэтому врач должен провести полное обследование пациентки и убедиться в правильности диагноза, прежде чем определиться с методикой лечения. Очень важно понять, на какой стадии находится болезнь. В легкой стадии можно обойтись без медикаментозного вмешательства, применяя специальную диету. Будущая мама должна исключить из рациона всю тяжелую, жирную и высококалорийную пищу, а также прекратить прием витаминных комплексов и прочих лекарств (если их отмена не повредит беременности). Также нередко назначаются препараты, призванные оптимизировать работу печени (Хофитол, Эссенциале Форте Н и другие). Во многих случаях диеты бывает достаточно для того, чтобы токсины вывелись из организма, а состояние пациентки улучшилось.
При более тяжелых стадиях женщину направляют в стационар, где решается вопрос о досрочном родоразрешении. Если опасности для плода нет, то роды можно отсрочить, проводя очистку крови при помощи капельниц. Их сочетают с приемом больших доз вышеупомянутых препаратов и жесткой диетой. Если такая методика позволяет приглушить болезнь или хотя бы удерживать ее на одном уровне развития, а состояние плода не вызывает волнений, то лечение продолжают до 37-38 недель, а к этому сроку планируют роды. Если же метод не дает нужного результата (или если состояние плода ухудшается, явно прослеживается гипоксия), в срочном порядке подписывается согласие на индуцированные роды или Кесарево сечение. Часто у ребенка срабатывает защитная реакция на создавшуюся неблагоприятную ситуацию, и самопроизвольно начинаются преждевременные роды. Однако не стоит надеяться только на природу. При возникновении серьезных показаний рекомендуется запустить родовой процесс заранее, чтобы минимизировать риск осложнений.
Очень важно, чтобы беременная с сильным гепатозом находилась под постоянным контролем врачей. Также необходимо проводить расширенный анализ крови каждые два дня. Нередко бывает так, что под действием капельниц показатели крови вдруг отлично падают. Решив, что болезнь отступила, врач выписывает пациентку, а через пару дней она снова поступает в стационар с резко подскочившими трансаминазами.
Сделайте первый шаг
запишитесь на прием к врачу!