Нарушения гемодинамики (кровотока) в церебральных структурах встречается в практике неврологом почти постоянно.
Классическим вариантом считается развитие энцефалопатии с постоянным прогрессированием проблемы и нарастающими дисфункциональными явлениями.
Состояние крайне опасно, потому как рано или поздно провоцирует инсульт, сосудистую деменцию с необратимыми последствиями для когнитивной сферы, двигательной активности и прочих моментов.
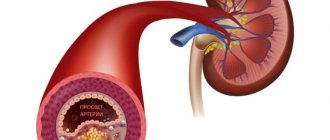
Венозная дисциркуляция — это клинический вариант нарушения кровообращения в головном мозге. Сопровождается застоем крови в одноименных сосудах, снижением качестве питания нервных тканей, церебральных структур.
С течением времени недостаточность усугубляется и приводит к необратимым явлениям, заканчивается все инсультом или иными неотложными состояниями.
Симптоматика нетипична, а на ранней стадии вообще отсутствует. Потому имеет смысл регулярно показываться врачам в целях профилактики.
Диагностика не представляет больших трудностей. Что же касается лечения — проводится медикаментозная коррекция состояния. Какие препараты применять — решает группа специалистов.
Механизм развития
Понять, что именно провоцирует венозную дисциркуляцию, не всегда просто. Причин может быть множество. Всего можно назвать три ключевых фактора, которые участвуют в патогенезе.
Среди таковых:
- Механическая компрессия. Сосуды сдавлены, венозный отток затруднен, это значит что кровь не может нормально двигаться по ним, а итогом оказывается быстрое прогрессирование органических изменений.
Если речь идет о головном мозге, то основной тип механического препятствия — это новообразование. Киста или же опухоль.
Возможен и вариант с локализацией первопричины в области шеи. В таком случае наблюдается компрессия сосудов остеофитами (костными выростами), грыжами или смещенными позвонками, как правило с одной стороны, из за чего возникает асимметрия венозного оттока.
- Вторая возможная причина — гормональный фактор. Встречается сравнительно редко. Наблюдается как итог физической перегрузки, сильного стресса или психоэмоционального напряжения.
Основные вещества — кортизол, адреналин и прочие. Наблюдается также и рост давления в венах и артериях, что нарушает скорость оттока крови.
- Наконец, весомым фактором развития заболевания становится изменение реологических свойств крови. В первую очередь, ее текучести. Снижается интенсивность движения жидкой ткани. Изменить дальнейшую схему можно только при применении медикаментов, своевременном лечении.
Существуют и некоторые другие механизмы, суть остается всегда одной: затрудняется отток венозной крови, снижается качество питания церебральных структур.
Отсюда неврологический дефицит, который проявляется симптомами, характерными для энцефалопатии, преходящей ишемической атаки. Одним словом — хронического нарушения питания головного мозга.
В отсутствии терапии прогрессирование стремительное. На развитие опасных осложнений требуется от пары месяцев до нескольких лет. Зависит от множества факторов.
Внимание:
Средняя продолжительность до наступления инсульта — порядка 3-5 лет, плюс-минус, это усредненный показатель.
Классификация
Подразделить патологический процесс можно по выраженности клинической картины, течению. Это интегральный, объединяющий способ типизации, также его стоит назвать стадированием заболевания.
Исходя из системы признаков, называют такие формы:
- Первая стадия. Как правило, протекает без выраженных проявлений. Немая фаза патологического процесса. Выявляется в этом момент только случайно, потому как симптоматический комплекс скудный или отсутствует вообще. Основная проблема. Исключительно в такой момент можно полностью устранить органические нарушения, восстановить кровоток и избавиться от проблемы. По мере прогрессирования — это уже невозможно.
- Вторая стадия. Симптоматика явная. Человек все еще сохраняет трудоспособность, может обслуживать себя в быту, но возникают большие сложности. Возможно, потребуется помощь со стороны. Без терапии нарушение венозного оттока головного мозга быстро прогрессирует. Структурные изменения видимы визуализирующими методами.
- Третья стадия. Сопровождается тяжелыми неврологическими отклонениями. Гемодинамика существенно хуже, чем должна быть. Требуется срочная медицинская помощь. К несчастью, на этой стадии кардинальным образом восстановить исходное или хотя бы приемлемое состояние пациента уже не получится. Единственная задача — частичное улучшение, насколько возможно. Исходом становится инсульт или другие опасные осложнения.
Стадирование проводится по результатам инструментальных исследований. Основные методики определяются ситуацией.
Признаки нарушения
При нарушении венозного оттока у детей проявляются следующие признаки:
- ухудшение сна;
- беспокойство;
- снижение внимания;
- задержка психоречевого развития;
- выраженная венозная сетка на голове
Ребенок с такими нарушениями быстро утомляется, не может сосредоточиться. Внимание рассеивается, активность падает. У взрослого человека нарушения венозного оттока также оказывают негативное влияние на сон, самочувствие, активность.
С возрастом у ребенка, имеющего такие проблемы, могут проявиться другие симптомы: нарушение координации, эмоциональная нестабильность, судороги, тремор конечностей, головокружения, потемнение в глазах, шум и звон в ушах.
Симптомы первой стадии
На первом этапе, когда дисциркуляция только начинается, симптоматического комплекса нет вообще или же перечень нарушений столь мал, что не имеет характерных черт. Возможно развитие минимального списка проявлений.
Среди таковых:
- Слабая эпизодическая головная боль. Вялая, дает знать о себе периодами. Значительную часть времени отсутствует.
- Слабость, постоянное желание спать, независимо от количества отдыха в день. Это наиболее типичный признак венозной дисциркуляции головного мозга, который обусловлен адаптационными механизмами на фоне сниженного объема питания.
- Редко возможны эпизодические обмороки. Или предшествующие синкопам состояния.
Первая стадия протекает до нескольких лет. Выявить ее можно, но только в том случае, если искать целенаправленно.
То есть диагностика расстройства на начальном этапе — дело случайное. Речь идет о большой удаче, потому как есть все шансы на восстановление нормального положения вещей и полное искоренение болезни.
Второй этап
Уже куда опаснее. Клиника застоя венозной крови выраженная, сопровождается группой призраков:
- Головная боль. Интенсивная. Продолжается на протяжении нескольких часов, затем спонтанно стихает и сходит на нет. Характер неприятного ощущения — давящий, распирающий. Сопровождается группой прочих признаков. Особенно хорошо проявление заметно в утреннее время суток, также вечером, после тяжелых эмоциональных, психических нагрузок, зрительного напряжения и прочих негативных стрессовых факторов, влияющих на состояние организма.
- Цианоз носогубного треугольника, кожи лица. Не всегда. Симптом проявляется в момент нервного напряжения.
- Онемение пальцев рук, ног. Дермального покрова. Ощущается как покалывание, снижение чувствительности. Возможны временные нарушения со стороны двигательной активности.
- Парестезии непостоянны, приступообразны. Интенсивность максимальная на пике приступа.
- Звон в ушах. Развивается на фоне падения качества кровотока в головном мозге. Усиливается при перемене положения тела в пространстве.
- Мелькание мушек в глазах, снижение остроты зрения, фотопсии или резкие вспышки света (по сути — это простейшие галлюцинации на фоне раздражения коры мозга, особенно затылочной доли).
- Головокружение. Сопровождается нарушениями координации, двигательной активности. Также пациент теряет возможность нормально перемещаться, походка шаткая.
Признаки развиваются не всегда, в основном есть связь с триггерным фактором: переутомлением, резким перепадом температуры окружающей среды, прочими моментами.
Третья стадия
Сопровождается выраженными изменениями со стороны самочувствия. Неврологический дефицит достигает пика, предшествует инсульту.
И если первые признаки венозной дисциркуляции не заметны ни самому человеку, ни зачастую врачам, здесь все очевидно.
- Нарушения поведенческой составляющей. Страдающий становится апатичным. Депрессивным, вяло реагирует на окружающие стимулы, раздражители извне. Подобное состояние оказывается превалирующим, пациент почти всегда находится в таковом.
- Когнитивная дисфункция. Проявляется снижением памяти, скорости мышления, внимания. Невозможно решать задачи прикладного характера. Психологические тесты разрешаются сначала с меньшей скоростью, а затем вообще перестают выполняться, потому, как психическая сфера страдает существенно.
- Вместо нарушений чувствительности в конечностях возникают парезы и даже полные параличи рук/ног, зависит от ситуации. То тревожный признак, указывающий на структурные изменения головного мозга, необратимые нарушения.
- Проблемы с речью. Она становится нечленораздельной. Причина кроется в механическом факторе. Возможны и более опасные варианты, например афазия, связанная с деструкцией зон Вернике, Брока, височной или лобной долей.
- Изменение координации, ориентации в пространстве. Доходит и до того, что пациент не в силах перемещаться самостоятельно, падает, не понимает собственного тела и как им управлять. Типичный признак деструкции экстрапирамидной системы, в частности мозжечка. Также страдает лобная доля.
Церебральная венозная дисциркуляция сопровождается очаговыми неврологическими симптомами большую часть времени, признаки примерно всегда идентичны. Различается только перечень и степень выраженности проявлений.
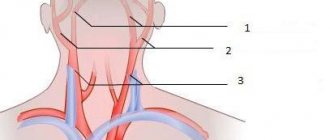
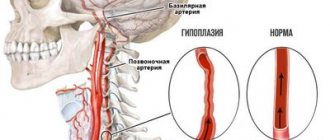
Частным, обособленным случаем выступает венозная дисциркуляция в вбб (вертебробазилярном бассейне). Он локализуется в области шеи и затылочной доли головного мозга.
Нарушение питания и оттока в данных структурах приводит, преимущественно, к поражению затылочной доли и экстрапирамидной системы. Страдает зрение, двигательная активность.
При тяжелом течении возможны и даже вероятны необратимые нарушения со стороны глаз. Инсульт может привести к полной слепоте, такие ситуации в клинической практике нередко встречаются.
Перспективы восстановления зрительной функции более чем туманные. Потому доводить до предела не стоит, нужно сразу обращаться к врачу.
Причины
Факторы развития патологического процесса многообразны и сложны. Доктора знают их достаточно полно, в задачи диагностики входит в том числе выявление моментов-провокаторов, с которыми и связано начало расстройства.
- Артериальная гипертензия. Стабильный или периодический рост давления. Цифры различны. Тем же негативным образом сказывается и падение показателей АД. В том и ином случаях наблюдается изменение тонуса всех сосудов, питание церебральных структур скудное.
- Кардиальная (сердечная) недостаточность. Независимо от фазы. Особенно тяжело сказываются 2-3 стадии. Причина кроется в малой сократительной способности миокарда, невозможности обеспечить адекватное питание тканей головного мозга. Подробнее о хронической сердечной недостаточности читайте в этой статье.
- Опухоли церебральных структур. Как было сказано ранее. Кисты, непосредственно солидные новообразования. Они компрессируют ткани, провоцируют рост внутричерепного давления и ухудшают венозный отток.
- Остеохондроз шейного отдела позвоночника. Частая причина.
- Эндокринные заболевания. От избыточной продукции гормонов щитовидной железы до проблем с надпочечниками, гипофизом и прочими структурами. Также причина становится актуальной в пиковые моменты: пубертат, беременность, затухание репродуктивной системы (климактерический период).
- Черепно-мозговые травмы. Особенно при формировании гематом.
- Заболевания крови, нарушения текучести таковой.
Перечень проблем широкий. Рискуют пациент курящие, систематически потребляющие алкоголь, напитки на основе кофеина, лица с малой физической активностью.
Вопрос решается в рамках профилактики, первичной и вторичной.
Причины заболевания
Причины нарушения венозного оттока бывают разными. Заболевание может быть связано с травмами, в том числе родовыми, что является наиболее частой причиной у детей с нарушениями тонуса сосудов, мышечными нарушениями, например, врожденная или установочная кривошея. Проблемы отмечаются при воспалении вен, образовании грыж, остеохондрозе позвоночного отдела. Таким нарушениям у детей может способствовать длительное пребывание в неудобной позе, гиподинамия, перенапряжение, простудные заболевания сопровождающиеся кашлем, неудобная одежда с тугими воротничками.
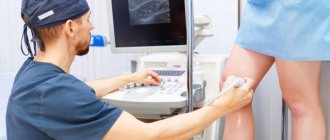
Чтобы точно определить причину нарушений, стоит обратиться к неврологу и пройти обследования по назначению врача. Для выявления заболевания достаточно сделать УЗИ сосудов головы и шеи. Процедура позволяет поставить точный диагноз на любой стадии расстройства. Всего отмечается три стадии развития заболевания: ранняя (латентная), застойная и хроническая. На третьей стадии у ребенка развиваются сильно выраженные застойные явления приводящие к энцефалопатии (нарушения структуры мозгового вещества).
Энцефалопатия излечима, однако желательно выявить заболевание на более ранних стадиях. В этом случае вероятность более тяжелых нарушений минимальны.
Диагностика
Проводится в амбулаторных или стационарных (намного реже) условиях. Требует участия невролога как основного специалиста. По необходимости привлекают и других врачей.
Основу составляют следующие мероприятия:
- Устный опрос человека. Чтобы выявить все симптомы и составить клиническую картину. Это основа для выдвижения гипотез относительно диагноза.
- Сбор анамнеза. От перенесенных болезней до семейно истории патологий, чтобы понять, что могло стать причиной нарушений. Это рутинные первичные методики, но именно они задают вектор дальнейшему обследованию.
- Измерение артериального давления и частоты сердечных сокращений.
- Дуплексное сканирование сосудов шеи и головного мозга. Основа, позволяющая дать исчерпывающую информацию о функциональном состоянии кровотока в названных структурах.
- МРТ, если есть подозрения на органические поражения. На выраженных стадиях играет роль в определении тяжести расстройства.
- Электрокардиография и ЭХО-КГ в качестве методов для выявления проблем с сердцем и сосудами.
- Флебография как более специфичное исследование. Проводится с целью направленной визуализации состояния вен.
Обычно этого достаточно. По мере надобности специалисты проверяют базовые рефлексы, оценивают концентрацию специфических гормонов. В рамках выявления причин нарушения.
Лечение
Терапия в основном медикаментозная. Преследует сразу три цели: устранение симптомов, борьба с провоцирующим фактором и предотвращение прогрессирования проблемы.
Основные группы медикаментов:
- Ноотропные средства. Позволяют улучшить обмен веществ в нервных структурах. Глицин, Фенибут.
- Цереброваскулярные. Восстанавливают скорость и интенсивность кровотока в мозге. Пирацетам, Актовегин и прочие наименования. В зависимости от состояния здоровья больного.
- Средства для укрепления венозной стенки. Например, Анавенол.
- Флеботоники. Ускоряют движения жидкой ткани. Детралекс, иные.
Помимо назначаются препараты для терапии основного заболевания. Нарушение оттока венозной крови в сосудах головного мозга развивается на фоне как роста артериального давления, так и его снижения.
Соответственно, требуется коррекция нестабильных цифр АД. Также и с гормональными нарушениями. И здесь вопрос гораздо шире, потому, как и причин множество. Решается он профильным специалистом.
Хирургическое лечение дисциркуляции проводится в крайних случаях. В основном на фоне опухолей, мальфрмаций, аневризм, прочих проблем. Основа — устранение компрессии сосудов и восстановление их функциональной активности.
Хроническая венозная недостаточность — симптомы и лечение
Способов лечения ХВН достаточно много. В специализированных клиниках основное место занимаю малоинвазивные методы лечения, то есть оперативные вмешательства с минимальным повреждением кожного покрова.
Эндовазальная лазерная коагуляция (ЭВЛК)
В развитых странах помощь с использованием лазерной техники получают до 40% пациентов, страдающих данным заболеванием. При ранней диагностике лечение занимает немного времени и не оставляет следов.Во многих клиниках используется флебологический водяной лазер с длиной волны до 1500 нм, поддерживающий радиальные световоды. Данная технология позволяется закрыть вены любого диаметра через небольшой прокол кожи.
Склеротерапия
Метод склеротерапии основывается на введении склерозанта в просвет поражённого сосуда. Благодаря этому веществу вена заращивается и в дальнейшем исчезает полностью. При более глубоком расположении варикозных вен, применяется методика эхо-склеротерапии. Для более точного внутривенного введения лекарства, процедуру выполняют под контролем УЗИ. С помощью данной методики происходит замещение соединительной тканью, которая исчезает в течение нескольких месяцев. Склеротерапия используется также для устранения наружных косметических проявлений варикоза.
Методика диодной люминесцентной склеротерапии заключается в подсвечивании люминесцентной лампой телеангиоэктазий (до 0,4 мм) или ретикулярных вен (до 2 мм), в просвет которых вводится специальный раствор.
Перспективным направлением в эстетической флебологии является сочетанное применение диодного лазера и склеротерапии — лазерной криотерапии (ClaCS). Данный метод позволяет устранить ретикулярные вены и телеангиоэктазии без особых неприятных ощущений.
Консервативная терапия ХВН заключается в:
- приёме препаратов флеботоников, которые улучшают реологические свойства крови, поддерживают тонус вен;
- устранении факторов появления ХВН (снижение массы тела пациентов, увеличение физической активности и др.);
- ношении компрессионного трикотажа.[4][6]
Пациенту не стоит волноваться о выборе метода лечения, так как флеболог подберёт индивидуальный вариант терапии в зависимости от возраста и вида деятельности пациента, от формы его заболевания и наличия патологий. Обычно при обращении в крупные флебологические центры специалисты для лечения одного пациента одновременно применяют множество методов. Например, для наиболее эффективного и результативного лечения ХВН выполняют лазерную операцию в сочетании с инъекционными способами лечения вен.[4]