Что такое инсулин
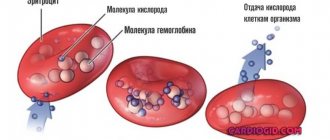
Гормон инсулин продуцируется поджелудочной железой. Он, кроме утилизации сахара, участвует в процессах метаболизма жиров. Для нормального функционирования органов нужна своевременная выработка инсулина, который поможет усвоиться глюкозе и переработаться жирам, тем самым обеспечив клетки энергией, полученной в результате метаболизма.
Молекула гормона представляет собой две связанные цепочки, состоящие из аминокислот. Ученые, обнаружив инсулин, и поняв всю его важность в процессах метаболизма углеводов, задумались над его синтезом вне организма человека. Промышленного производства удалось достичь в 1960-х годах.
Продуцирование инсулина естественным путем запускает повышение уровня сахара в крови. Поджелудочная железа здорового человека в ответ на появление глюкозы начинает синтез гормона. Происходит это в несколько этапов, в результате множества химических реакций.
Как действует инсулин
Именно этот гормон регулирует распределение энергии в виде глюкозы. По этому критерию все органы и ткани подразделяются на инсулинозависимые и инсулиннезависимые. Инсулинозависимыми являются печень, мышечная и жировая ткань. В них глюкоза попадает только тогда, когда инсулин «даст разрешение» на создание энергетических депо. При нехватке калорий, когда энергии недостаточно, жировая ткань и мышцы остаются без глюкозы, которую инсулин не пропускает в клетки. Она направляется головному мозгу и другим жизненно важным органам, которые являются инсулиннезависимыми.
Когда назначают анализ на уровень инсулина
Для контроля процессов метаболизма, отвечающих за усвоение глюкозы, был разработан вариант измерения количества гормона в крови. Он назначается пациентам по следующим показаниям:
- любые порезы и небольшие раны затягиваются очень долго;
- без физических нагрузок появляется головокружение;
- пациент жалуется на двоение в глазах;
- без физических нагрузок повышается потоотделение;
- подводит память пациентов молодого возраста;
- присутствует постоянная раздражительность;
- полноценный отдых не помогает избавиться от ощущения хронической усталости;
- мучает постоянная жажда.
Кроме того, изучают уровень инсулина:
- с целью диагностики нарушений эндокринной системы;
- при подозрении на развитие сахарного диабета;
- при необходимости контролировать прогрессирование сахарного диабета;
- с целью установления необходимой дозы инсулина больному диабетом;
- для того чтобы выяснить причину снижения уровня сахара в крови;
- при подозрениях на образование опухолей поджелудочной железы;
- при наличии у пациента избыточной массы тела;
Типы сахарного диабета
Сахарный диабет бывает двух типов. Для первого типа характерна недостаточная выработка инсулина, иногда полное отсутствие, что без должного лечения приводит к смерти. Заболевание сопровождается чрезмерным мочевыделением, жаждой, потерей веса, нарушением зрения, усталостью. Симптомы часто появляются внезапно, обычно у детей или в юношеском возрасте. Предотвратить появление диабета первого типа невозможно, единственным лечением является постоянное введение инсулина.
Однако чаще встречается диабет второго типа, который развивается вследствие неэффективного использования инсулина организмом. Часто это связано с недостаточной физической активностью, нездоровым питанием, излишним весом, а также стрессом. Симптомы диабета второго типа схожи с первым, но менее выражены. Чаще встречается в более старшей возрастной группе.
Диабет второго типа опасен тем, что часто развивается незаметно, протекает хронически и выявляется уже при серьезных нарушениях обмена веществ. Однако на начальных стадиях часто поддаётся коррекции за счет диеты и повышения физической активности.
Как подготовиться к сдаче анализа
Сдавать анализ на выявление уровня инсулина нужно, соблюдая ряд правил. В противном случае полученные результаты окажутся недостоверными. Что нужно знать об анализе:
- в качестве биоматериала используется венозная кровь;
- кровь берется натощак, при условии, что последний прием пищи был не позже, чем за 10 часов до начала исследования;
- за 5 дней до сдачи биоматериала необходимо исключить изнуряющие организм физические нагрузки;
- не менее 3 дней до сдачи анализа нужно провести без употребления алкоголя;
- если пациент проходит курс медикаментозного лечения, об этом нужно предупредить врача, который, при необходимости остановит терапию на момент исследования или отложит сдачу анализов до завершения курса лечения;
- любые стрессовые ситуации способны повлиять на естественный уровень гормона в крови, поэтому важно стараться избегать конфликтов и не волноваться за несколько часов до сдачи крови.
Результат, как правило, уже готов на следующий день.
Инсулинорезистентность: что это такое?
— Инсулинорезистентность — это состояние, когда нормальная выработка инсулина есть, но ткань к нему уже не чувствительная, — объясняет Любава Казакова, врач-терапевт МДЦ «ЭЛИСА». — Важное значение в развитии резистентности к инсулину имеют гормоны жировой ткани — адипокины. Жировая ткань — сложный метаболически высокоактивный эндокринный орган, он секретирует и выделяет вещества, выполняющие важные эндокринные, а также ауто- и паракринные функции. Это место синтеза значительного количества гормонов. На чувствительность тканей к инсулину влияют: возраст, лишний вес, вредные привычки, распределение жировой ткани, общее физическое состояние и т.д. К инсулинорезистентности предрасполагают некоторые физиологические состояния: пубертат, беременность, пожилой возраст, ночной сон, гиподинамия.
10 признаков инсулинорезистентности:
При наличии хотя бы 3-х вышеназванных признаков стоит сдать анализы и проверить инсулинорезистентность.
- Лишний вес. Следите из индексом массы тела — он должен быть менее 25. Поводом для беспокойства является и объём талии свыше 80 см у женщин и 94 см у мужчин. Однако люди с диабетом могут быть и худыми из-за индивидуальной чувствительности к инсулину.
- Акне у взрослых (лицо, спина, ягодицы).
- Сонливость. Если после еды вас клонит в сон, то это говорит о том, что произошёл рост инсулина и глюкозы.
- Выпирающий живот. Этот признак может быть и у стройных людей. Выпирающий живот сигнализирует о висцеральном ожирении.
- Повышенное артериальное давление.
- Повышенная жирность кожи лица и головы.
- Синдром поликистозных яичников у женщин.
- Различные дерматиты, а также перхоть на голове или в бровях.
- Чувство голода и тяга к сладкому. Если вы чувствуете голод, несмотря на то, что недавно поели, это может быть тревожным звоночком резистентности к инсулину. Постоянная потребность в сладкой пище может указывать на то, что есть проблемы с метаболизмом и организм привык работать на глюкозе.
- Плохая работа иммунной системы. Это выражается в частых простудных заболеваниях, рецидивах герпеса, грибке на ногах.
— Иногда бывает, что пациенты сдают анализ на уровень инсулина для собственного спокойствия, — комментирует Данил Хазиев, врач-терапевт МДЦ «ЭЛИСА». — У них есть проблемы с лишним весом или ожирением, они об этом знают, но менять свой образ жизни отказываются. А когда узнают, что у них инсулинорезистентность, то списывают своё состояние здоровья именно на этот факт. Они думают: у меня проблемы с весом не по той причине, что я не соблюдаю диету и не занимаюсь спортом, а потому что у меня инсулинорезистентность. Это в корне неправильно! Вовремя выявленная инсулинорезистентность корректируется изменением образа жизни и правильным питанием, но далеко не все люди готовы это сделать.
Анализ крови на инсулин в нашем медицинском центре.
Зачем нужно знать уровень инсулина
Когда организм не может самостоятельно контролировать обменные процессы, происходит серьезный сбой в работе всей системы органов. Например, если инсулин вырабатывается сверх нормы, это может быть причиной постоянного низкого сахара в крови. Мозг человека в качестве питания принимает только глюкозу. Что бы ни попало в желудок, ферменты и гомоны путем сложных химических реакций превращают это в глюкозу, благодаря чему мозг получает питание.
Высокое содержание инсулина может привести к резкому снижению уровня сахара в крови, что неминуемо влечет за собой кому.
Другими причинами, повышающими уровень инсулина, могут быть:
- акромегалия;
- диабет второго типа;
- длительный прием гормональных контрацептивов;
- болезнь Кушинга.
Избыток инсулина также нередко наблюдается у людей с тучными фигурами и у тех, чей организм не переносит галактозу. Последствиями чрезмерной выработки гормона могут также стать:
- головокружения;
- судороги;
- потливость;
- проявление судорог;
- повышение частоты сердечных сокращений;
- нарушение качества зрения.
А низкий уровень инсулина свойственен первому типу диабета, воспалению поджелудочной железы и гипофизарной недостаточности.
В последние годы на прием приходит все больше людей, обеспокоенных результатами анализа крови на инсулин. Как его выраженное снижение, так и превышение верхней границы референсных значений заставляет людей подозревать у себя диабет, ходить по врачам и вновь и вновь определять уровень инсулина натощак и под нагрузкой. Подавляющее большинство этих исследований делается без показаний и порождает необоснованные тревоги, ненужные контрольные обследования, а иногда и необоснованное лечение. Давайте разбираться.
❓Что такое инсулин?
Инсулин – гормон, который помогает глюкозе (проще говоря – сахару) попасть из крови в клетки (то есть, снижает уровень сахара крови). Глюкоза в кровь поступает из внутренних запасов (когда мы не едим – например, ночью), а также из углеводов пищи (та еда, которая в кишечнике расщепляется до глюкозы и всасывается в таком виде в кровь), а клетки организма используют ее для получения энергии. Уровень глюкозы в нашей крови в норме поддерживается в довольно узких пределах независимо от того, голодаем мы или объедаемся пирожными. Инсулин и другие гормоны регулируют процесс так, чтобы сахар не снижался ниже нормы (а то мозг «отключится») и не повышался выше (иначе клетки будут страдать, разовьется диабет и его осложнения). Грубо говоря, если мы голодаем или бегаем марафоны, или даже просто спим ночью, то организм снижает выработку инсулина, а если едим булку с вареньем, то поджелудочная железа быстренько выбрасывает в кровь то количество инсулина, которое нужно для усвоения поступившей из этой булки и этого варенья глюкозы. При снижении выработки инсулина или при нарушении его действия развивается сахарный диабет. Подробнее о диабете здесь
❓Что такое инсулинорезистентность?
Инсулинорезистентность – снижение биологического ответа на действие инсулина. То есть, ткани не воспринимают его так же хорошо, как в норме, и для проникновения глюкозы из крови в клетки требуется бОльшее количество инсулина. Если поджелудочная железа не способна вырабатывать такое количество инсулина, то глюкоза крови начинает повышаться. Это один из главных механизмов развития диабета 2 типа. Снижение чувствительности к инсулину встречается очень часто (до 1/3 взрослого населения США, по России точных данных нет). Подавляющее большинство случаев инсулинорезистентности связано с ожирением по центральному типу, то есть с накоплением жира в области талии. При этом развивается т.н. метаболический синдром , подробнее про него здесь Инсулинорезистентность часто встречается при синдроме поликистозных яичников (даже при нормальной массе тела, и особенно – при избыточной), а также при наличии в анамнезе гестационного диабета. Снижение чувствительности к инсулину — один из главных факторов сердечно-сосудистого риска, поскольку инсулинорезистентность часто сопровождается повышением давления, развитием диабета и атеросклероза.
Точных и доступных средств для измерения чувствительности к инсулину нет, но это обычно и не нужно. Для установления диагноза метаболического синдрома не требуется измерять уровень инсулина. Для того, чтобы дать рекомендации о снижении массы тела при ожирении, этого тоже не нужно. Иногда мы используем измерение инсулина и глюкозы с высчитываем индекса НОМА для определения типа диабета в неясных случаях. Проблема в том, что тема инсулинорезистентности сейчас стала очень модной, особенно среди гинекологов, гинекологов-эндокринологов, гастроэнтерологов , инстаграм-целителей и людей, увлекающихся биохакингом. Эндокринологи тоже подвержены этой моде Всем подряд назначается определение уровня инсулина, расчет индекса HOMA, и даже пять раз определяют уровень глюкозы и инсулина в ходе теста с нагрузкой глюкозой (натощак и затем каждые полчаса).
В результате такого обследования часто получается найти повод для испуга. Вот типичные вопросы, которые люди задают на очном приеме, на форумах и в мессенджерах:
❓«У меня (моего ребенка) повышен уровень инсулина! Сахар при этом в норме. Обследование проводилось по поводу лишнего веса. Это диабет 2 типа?» Ответ: нет, это не диабет 2 типа. Диабетом называется хроническое повышение уровня сахара крови выше определенных значений. Нормальный уровень глюкозы натощак с большой вероятностью говорит об отсутствии диабета, в качестве дополнительных обследований можно использовать тест с нагрузкой глюкозой или определение уровня гликированного гемоглобина. Нет необходимости смотреть уровень инсулина (у многих людей с ожирением он будет повышен, и нам заранее известно, что люди с ожирением в группе риска по развитию диабета 2 типа), чтобы дать совет о снижении массы тела. Следить далее нужно не за инсулином, а за уровнем сахара крови. Ну и стараться изменить режим питания и физических нагрузок, конечно.
❓«У меня (моего ребенка) слишком низкий уровень инсулина и С-пептида! Уровень глюкозы и гликированного гемоглобина на нижней границе нормы. Это начало диабета 1 типа?» Ответ: нормальный уровень глюкозы и гликированного гемоглобина исключают диагноз сахарного диабета (любого типа), и повода смотреть инсулин и С-пептид не было. Низкий уровень инсулина и С-пептида при нормальном уровне глюкозы у детей и молодых взрослых — норма, а при дефиците массы тела — практически закономерность, и говорит о хорошей чувствительности тканей к инсулину. В таких случаях не стоит делать более ненужных обследований.
❓«У меня ужасно повышен уровень инсулина после углеводной нагрузки, хотя глюкоза в норме! Это диабет? Что делать?» Ответ: успокоиться и понять, что норм для уровня инсулина в ходе теста с 75 г глюкозы не существует, поэтому лаборатория указывает рядом с результатом «тощаковые» нормы. Выброс инсулина происходит каждый раз, когда мы пьем сок или едим картофельное пюре, иначе мы не смогли бы усвоить ту глюкозу, которая всасывается после такой еды в кишечнике. Цель определения инсулина после глюкозной нагрузки непонятна.
❓«У меня высокий уровень инсулина, и поэтому мне назначен метформин. Сделала анализ через месяц, но инсулин все такой же высокий, почему он не снижается?» Ответ: основное показание для назначения метформина – сахарный диабет 2 типа. В этом легко убедиться, прочитав инструкцию. Один из механизмов его действия — улучшение чувствительности к инсулину; польза от его применения доказана в основном для пациентов с диабетом 2 типа. Его могут использовать также при преддиабете (когда сахар уже выше нормы, но «не дотягивает» до диабетических цифр) и иногда применяют при синдроме поликистозных яичников (хотя основания для таких рекомендаций не такие уж прочные). Но это не препарат для снижения уровня инсулина, хотя часто и у врача, и у пациента возникает соблазн полечить анализы. И это даже не препарат для лечения ожирения, хотя из-за его дешевизны и безопасности он иногда используется с целью снижения массы тела под девизом «а вдруг поможет».
❤Не болейте! ❤
Лечение и прогноз
Лечение инсулиномы в большинстве случаев хирургическое: энуклеация опухоли, дистальная резекция поджелудочной железы при соответствующей локализации. Консервативная терапия проводится в случае нерезектабельной опухоли и ее метастазов, а также при отказе пациента от оперативного лечения. Пятилетняя выживаемость среди радикально прооперированных пациентов — 90 %, при обнаружении метастазов — 20 % [8].
Источники
- Клиническая эндокринология: руководство (3‑е изд.)/Под ред. Н. Т. Старковой. — СПб: Питер, 2002. — 576 с.
- MedUniver
- MedUniver
- Эндокринология. Том 2. Заболевания поджелудочной железы, паращитовидных и половых желез. Под ред. С. Б. Шустова. — СПб: СпецЛит, 2011. — 432 с.
- Балаболкин М. И., Клебанова Е. М., Креминская В. М. Дифференциальная диагностика и лечение эндокринных заболеваний (руководство). М.: «Медицина», 2002. — 751c.
- Dizon A. M. et al. Neuroglycopenic and other symptoms in patients with insulinoma // Am. J. Med. 1999, p. 307.
- Окороков А. Н. Диагностика болезней внутренних органов. Том 2. — М. Мед. лит., 2008–576 с.
- Калинин А. П. и соавт. Инсулинома. Медицинская газета, 2007, № 45, с. 8–9