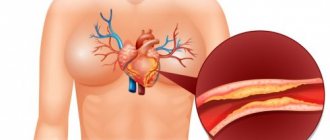
Холестерин – это вещество, которое играет одну из важных ролей в организме человека. При достаточном содержании холестерина в крови обмен веществ поддерживается на нормальном уровне. Повышенный холестерин у мужчин является неблагоприятным фактором.
Большой процент вещества в крови способствует развитию сердечно-сосудистых патологий и становится причиной инсульта и инфаркта. Особенно подвержены повышению холестерина в сыворотке крови мужчины после 30 лет. Для контролирования уровня холестерина следует периодически сдавать специальные анализы в лаборатории.
Причины
Повышенный холестерин в крови у мужчин, что может свидетельствовать о патологии? К наиболее распространённым причинам высокого холестерина стоит отнести:
- неправильное питание;
- гиподинамию;
- наличие вредных привычек;
- ожирение;
- сердечно-сосудистые патологии.
Почему повышается уровень вещества в крови? Вызвать повышение холестерола в крови также может атеросклероз, при котором стенки сосудов уплотняются, их эластичность уменьшается, диаметр просветов сосудов становится уже. Вследствие этого нарушается снабжение кровью органов.
Важно! Люди с большим весом входят в группу риска.
Нормы холестерина
Норма холестерина у женщин после 50 и норма холестерина у мужчин после 60 определяется отдельно. В целом она зависит не только от половой принадлежности, но и от возраста. Повышенный уровень холестерина ничем не характеризует себя, и без сдачи анализа крови определить его никак нельзя.
Анализ крови включает в себя:
- Общий уровень холестерина. Этот показатель — сумма количества низкоплотных и высокоплотных жировых белков, которые циркулируют в крови.
- Липопротеиды с низкой плотностью (ЛПНП). Это комплексы, отвечающие за подачу холестерина в клетки ткани и органов. Почти нерастворимы и в процессе передачи теряют кристаллы холестерина, которые остаются на стенках сосудов и образовывают неблагоприятные бляшки.
- Липопротеиды с высокой плотностью (ЛПВП). Они не теряют вещество, а, наоборот, подбирают остатки из крови, которые переносят в печень для утилизации из кишечника человека. Высокий молекулярный уровень позволяет им притягивать частицы холестерина не только из кровяных сосудов, но и с жировых бляшек.
- Триглицериды.
В пожилом возрасте люди правильно делают, что пытаются снизить уровень вещества, так как это поспособствует торможению развития атеросклероза и уменьшит риск получения инфаркта миокарда, а также инсульта.
Нормы для мужчин
Холестериновая норма у мужчин после 50 по показателям ЛПНП, ммоль/л:
- 50–55 лет – от 2,31 до 5,10;
- 55–60 лет – от 2,28 до 5,26.
Холестериновая норма у мужчин после 50 по показателям ЛПВП, ммоль/л:
- 50–55 лет – от 0,72 до 1,63;
- 55–50 лет – от 0,72 до 1,84.
Холестериновая норма у мужчин после 60 по показателям ЛПНП, ммоль/л:
- 60–65 лет – от 2,15 до 5,44;
- 65–70 лет – от 2,54 до 5,44;
- старше 70 лет – от 2,49 до 5,34.
Холестериновая норма у мужчин после 60 по показателям ЛПВП, ммоль/л:
- 60–65 лет – от 0,78 до 1,91;
- 65–70 лет – от 0,78 до 1,94;
- старше 70 лет – от 0,80 до 1,94.
Норма для женщин
Холестериновая норма у женщин после 50 по показателям ЛПНП, ммоль/л:
- 50–55 лет – от 2,28 до 5,21;
- 55–60 лет – от 2,31 до 5,44;
- 60–65 лет – от 2,59 до 5,80;
- 65–70 лет – от 2,38 до 5,72;
- старше 70 лет – от 2,49 до 5,34.
Холестериновая норма у женщин после 50 по показателям ЛПВП, ммоль/л:
- 50–55 лет – от 0,96 до 2,38;
- 55–60 лет – от 0,96 до 2,35;
- 60–65 лет – от 0,98 до 2,38;
- 65–70 лет – от 0,91 до 2,48;
- старше 70 лет – от 0,85 до 2,38.
Выведенные нормы для мужчин и женщин являются средним результатом анализа крови у огромного количества людей. Результаты были опубликованы одной из клиник Eurolab, но принимали участие в анализах люди, у которых чаще всего встречались какие-либо хронические болезни. В пожилом возрасте большая часть пожилых людей страдает от болезней.
И поэтому диапазон некоторых значений может быть слишком широким. Брать ориентир стоит на нормы более жёсткие. К тому же человек сможет определить свою норму только после консультации со специалистом и после сдачи анализа крови для проверки уровня холестерина в крови.
Симптомы и признаки
Какая симптоматика свидетельствует о повышенном холестерине? К сожалению, внешне повышение холестерола определить сложно. К основным симптомам заболевания стоит отнести наличие:
- стенокардии;
- проблем со стулом;
- систематической сонливости;
- быстрой утомляемости;
- отсутствия аппетита;
- повышенного давления;
- неприятных ощущений в области печени;
- повышенной нервозности;
- частых мигреней и головных болей;
- сердечных болей;
- болезненности в нижних конечностях при передвижении;
- ксантом (жировых накоплений под кожным покровом).
При повышении холестерина следует полностью пересмотреть свой образ жизни и рацион
Чаще всего ксантомы располагаются в области век. Остальные симптомы могут также свидетельствовать и о развитии иных патологий. Появление ранней седины у мужчин тоже относится к симптоматике повышенного холестерина в крови.
Седые волосы появляются вследствие атеросклеротических изменений в капиллярах волосяных луковиц. Поэтому, если седые волосы наблюдаются на голове молодого мужчины, это должно стать причиной для проверки уровня холестерина.
Как лечить повышенный холестерин в крови с учетом причин его возникновения
После выяснения причин высокого уровня холестерина разрабатывается методика его лечения. Крайне высокие значения уровня ЛПНП всегда купируются статинами – эти препараты, увы, имеют множество побочных эффектов (к счастью, большинство из них не представляют серьезной опасности для здоровья, например, за 20 лет не выявлено случаев повреждения печени, хотя незначительно ее функции статины угнетают), а потому всегда используются в последнюю очередь. Лекарства используются при высоких рисках инфарктов и инсультов в обязательном порядке.
Медикаментозное лечение повышенного холестерина крови является консервативным методом, но еще более консервативным будет лечение через диету и изменение образа жизни (в том числе использование для очищения сосудов от холестерина народных средств). Таким образом можно снизить уровень ЛПНП, если его причиной был метаболический синдром. Диеты и физические нагрузки прописываются, если уровень холестерина колеблется в пределах 6,1 – 6,95 ммоль/л или чуть выше. При более низких значениях, как правило, специального лечения не требуется и прописывается простая диета с исключением (ограничением) некоторых жирных продуктов и насыщения рациона растительной едой.
Хирургические методы лечения не применяются для повышенного холестерина, но только в отношении запущенных стадий его производных, например, при стенокардии, когда коронарные сосуды (питающие сердце) забиты атеросклеротическими бляшками настолько, что нормальная работа сердца невозможна и высок риск ишемической болезни сердца (ИБС) либо приступа инфаркта.
Вне зависимости от причин возникновения повышенного холестерина, последствия (при отсутствии должного лечения и при условии развития заболевания) всегда один и те же:
- атеросклероз – образование большого количества атеросклеротических (холестериновых) бляшек в кровеносных сосудах: современная медицина не рассматривает фактор высокого ЛПНП в качестве достаточного условия развития атеросклероза, склоняясь к воспалительной природе этого процесса, однако факт в том, что атеросклероз ведет к нарушению снабжения тканей организма кровью с кислородом и питательными веществами (нутриентами) путем постепенно сужения артерий и вен;
- гипертония – если сечение кровеносных сосудов стало меньше, то для прокачки того же (или сопоставимого) количества крови сердцу необходимо развивать большее усилие (создавая большее же давление), что сказывается как на росте систолического (верхнего) давления, так и к еще большему повреждению стенок кровеносных сосудов и образованию в местах этих повреждений новых и новых холестериновых бляшек (исполняющих роль «заплаток»);
- когда количество холестериновых бляшек становится большим, серьезно возрастает и риск их отрыва – мягкие бляшки при этом формируют кровяные сгустки (поэтому пациентам с атеросклерозом прописывается аспирин и его производные – он предотвращает формирование кровяных сгустков), но вне зависимости от вида бляшки, она может легко закупорить кровеносный сосуд (вплоть до последующего развития некроза ткани и ампутации конечности, если закупорка произошла здесь);
- инсульт или инфаркт – это когда оторвавшаяся бляшка (тромб, если бляшка была мягкой) попадает в мозг или сердце;
- стенокардия – это атеросклероз коронарных сосудов, может привести к ишемии и лечится только хирургическим путем, причем если в отношении отдельных сосудов тела и конечностей может применяться относительно безболезненная процедура стентирования, то лечение запущенных форм стенокардии – шунтирование.
Т.е. последствия повышенного уровня холестерина назвать не страшными никак нельзя.
Диета при высоком уровне холестерола
При повышении холестерина специалисты рекомендуют снизить общую калорийность суточного рациона, а именно: свести к минимуму жиры животного происхождения в рационе. Мясные блюда заменяются рыбными, а животный жир — растительным, включать в меню свежие овощи и фрукты. Желательно отдавать предпочтение сезонным фруктам.
Следует завтракать гречневой, рисовой или овсяной кашей, исключить из рациона жирные и жареные блюда, что даст возможность понизить ЛПНП (липопротеины низкой плотности), граничить употребление соли и сахара, разнообразить меню продуктами с высоким содержанием клетчатки, исключить из рациона фаст-фуды, содержащие насыщенные и транс-жиры.
Готовить пищу надо только на пару, запекать её в духовке или тушить. Питание должно быть дробным. Это важное условие терапии. Диета способствует очищению сосудов, сокращению уровня плохого холестерина. Специалисты советуют питаться:
- макаронами из твёрдых сортов пшеницы, выпечкой из муки грубого помола;
- куриным филе, крольчатиной, индюшатиной, телятиной;
- подсолнечным и оливковым маслом;
- морской рыбой, устрицами и морскими гребешками;
- яйцами, обезжиренным молоком, творожной массой, простоквашей и нежирным кефиром;
- нежирными сырами;
- овощными супами;
- рыбными супами;
- свежими овощными и фруктовыми нарезками;
- бобовыми;
- фруктовым мороженым;
- нежирным пудингом, овсяным печеньем и орехами;
- водой, морсом, свежевыжатыми соками без сахара.
При повышении холестерина следует исключить потребление продуктов, способствующих повышению вещества:
- сала, смальца, сливочного и пальмового масла;
- сдобы, макаронных изделий из мягкого сорта пшеницы;
- утиного, гусиного и свиного мяса, которое быстро может повысить уровень органического жироподобного соединения в крови;
- субпродуктов, колбас и паштетов;
- жареной рыбы, кальмаров, икры, осьминогов, креветок;
- яичницы, сметаны, сливок, сгущённого молока, плавленого сыра;
- мясных бульонов;
- кремов, жирного мороженого, кокосов;
- какао и кофейных напитков с добавлением сливок;
- майонеза и жирных соусов.
Лечение высокого уровня холестерола в крови без соблюдения диеты малоэффективно
Индекс атерогенности
Этот коэффициент рассматривается как разница между липопротеинами высокой и низкой плотности. Используется специальная формула: Общий холестерин – ЛПВП деленные на ЛПНП.
Индекс атерогенности применяется как показатель, который описывает риск развития патологических процессов. В частности, атеросклероза. Нормы примерно одни и те же на протяжении жизни пациента.
- У молодых лиц уровень находится в пределах 2.5-3 единиц (значение безразмерное, поскольку это коэффициент).
- После 30 лет допустимый показатель несколько повышается: от 3 до 3.5 Ед.
Внимание:
Что касается больных сахарным диабетом и прочих предрасположенных к болезни — адекватный индекс находится в пределах 4-7.
Показатель общего холестерина у мужчин, и липопротеины низкой плотности используются для расчета коэффициента атерогенности. Поскольку это интегральный и, пожалуй, самый важный показатель среди прочих.
Исследование проводится посредством простого биохимического анализа крови.
Причины повышенного холестерина
Причины, приводящие к тому, что уровень холестерина остается стабильно повышенным, могут заключаться в следующем:
- У человека имеются наследственные заболевания. Среди них можно выделить полигенную семейную гиперхолестеринемию, наследственную дисбеталипопротеинемию и комбинированная гиперлипидемию;
- Болезни почек, например, почечная недостаточность, нефроптоз, гломерулонефрит;
- Повышенное артериальное давление;
- Ишемическая болезнь сердца;
- Подагра;
- Синдром Вернера;
- Анальбуминемия;
- Патологии печени, в частности, хронические и острые гепатиты, цирроз, желтуха внепеченочная, подострая дистрофия печени;
- Патологии поджелудочной железы, это может быть острый и хронический панкреатит, опухоли органа;
- Наличие сахарного диабета.
- Гипотиреоз;
- Возрастные болезни, которые чаще всего появляются у людей, перешагнувших рубеж в 50 лет;
- Злокачественные опухоли простаты;
- Недостаточная продукция соматотропного гормона;
- Период вынашивания ребенка;
- Ожирение и прочие нарушения обмена веществ;
- Недостаточность питания;
- Анемия мегалобластная;
- Обструктивные болезни легких, имеющие хронический характер;
- Ревматоидный артрит;
- Прием некоторых лекарственных препаратов, например, андрогенов, адреналина, хлорпропамида, глюкокортикостероидов;
- Курение, причем, достаточно быть просто пассивным курильщиком;
- Алкоголизм или просто злоупотребление спиртосодержащими напитками;
- Малоподвижный образ жизни и отсутствие минимальных физических нагрузок;
- Чрезмерное употребление вредной и жирной пищи. Здесь, однако, стоит оговориться, что речь идёт не о том, чтобы переходить на безхолестериновую диету, а о том, чтобы снизить количество потребляемых жирных и жареных продуктов.