Постинфарктный кардиосклероз — это замещение функционально активных тканей сердца рубцовыми. Поскольку они не способны ни к сокращению, ни к адекватному проведению электрического импульса от синусового узла, работа сердца существенно нарушается.
В тяжелых случаях от мышечного слоя мало что остается. Сплошная соединительная ткань не дает органу нормально работать.
Риск смерти пропорционален площади эпителизации. Незначительные по объему трансформации характерны для коронарной недостаточности, существенные как раз для инфаркта.
Лечения как такового нет. В относительно легких клинических ситуациях имеет смысл применять на постоянной основе поддерживающие препараты, в тяжелых — показана трансплантация сердца.
Механизм развития
Суть патологического процесса заключается в рубцевании разрушенных, некротизированных участков тканей. Эпителий является своего рода заполнителем, соединительным элементом.
Восстановить кардиомиоциты организм не в состоянии. Становление кардиосклероза возможно не только по причине перенесенного инфаркта, хотя этот вариант считается особенно опасным и показательным в плане масштабов дисфункции.
Также возможно рубцевание после воспалительных заболеваний инфекционной или аутоиммунной природы, коронарной недостаточности.
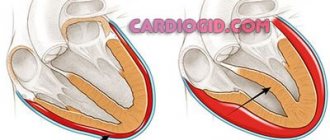
На фоне инфаркта наступает деструкция активных мышечных структур. Они отмирают и утилизируются организмом. Места разрушения замещаются соединительной тканью.
Она не полноценна и не способна сокращаться, проводить импульс. Ее задача — наращивать объем, закрывать раны, не допустить проникновения в кардиальные структуры патогенной микрофлоры.
В результате перенесенного состояния и последующего постинфарктного кардиосклероза (сокращенно ПИКС), наблюдается снижение функции миокарда, общей гемодинамики, падает степень обеспечения органов и систем кислородом, питательными соединениями. Начинаются явления гипоксии по всему телу.
Закончиться процесс может инсультом, повторным инфарктом или прочими опасными для жизни явлениями. При условии, что лечение не назначено. На фоне терапии прогноз лучше.
Диагностика постинфарктного кардиосклероза
Рассмотрим методы диагностики заболевания. Установить диагноз можно после проведения ряда исследований. Врач берет во внимание анамнез и данные осмотра пациента. Самым эффективным методом диагностики является УЗИ. В процессе такого обследования устанавливают:
- толщину стенок органа,
- размеры сердечных камер,
- область поражения тканей, которые не сокращаются,
- наличие истончения стенок сосудов,
- какой выброс производит левый желудочек (этот показатель очень важен, он влияет на ход лечения и дальнейший прогноз болезни).
Электрокардиограмма указывает на признаки, которые свидетельствуют о перенесении больным инфаркта миокарда. При ЭКГ можно выявить нарушение сердечного ритма, выявить аневризму.
Рентгенография сердца дает возможность определить расширение левой части миокарда. Но этот метод не столь эффективен по сравнению с позитронно-эмиссионной томографией. Пациенту вводят препарат, содержащий радиоизотопы, и регистрируют гамма-лучи в состоянии покоя и при физических нагрузках. Этот метод дает возможность определить уровень обменных процессов в органе и степень кровоснабжения органа.
С помощью ангиографии проводят исследование состояния коронарных артерий. Рентген-контрастное вещество вводится в предполагаемую зону поражения.
Классификация
Типизация патологического процесса проводится по одному основанию. Степень или площадь замещения активных тканей рубцовыми.
Мелкоочаговый тип
Встречается на фоне недавно перенесенного инфаркта. Только если объем пораженных тканей минимален. Количество рубцовых клеток незначительно. Область хорошо видна, имеет четкие контуры и может быть условно отграничена от функционально активных тканей.
В подавляющем большинстве случаев состояния вообще никак себя не проявляет. Дискомфорта нет, осложнения крайне редки.
Пациентов с подобным диагнозом нужно наблюдать в динамике. При обнаружении явлений ишемии, показана поддерживающая терапия. Курсами.
Крупноочаговый постинфарктный кардиосклероз
Определяется теми же чертами, что и прошлый тип: наличие четко отграниченной области замещения соединительными тканями. Одно исключение — сама по себе площадь поражения куда больше.
Перспективы восстановления в таком случае хуже, динамическое наблюдение продолжают, но теперь уже на фоне проводимого поддерживающего лечения.
Терапия постоянная, пожизненная. При неэффективности возможно изменение схемы курации.
Диффузный кардиосклероз
Определяется распространенностью очагов эпителизации по всему мышечному слою. Четких областей нет, клетки рубцового типа обнаруживаются по кардиальным структурам.
Обычно становится следствием обширного инфаркта или перенесенного воспалительного процесса. Вызывает выраженную симптоматику.
Однако клинической картины сам кардиосклероз не имеет. Он провоцирует ИБС, вот это состояние как раз и определяет дискомфортные ощущения во всем многообразии.
Именно ишемия становится причиной смерти пациентов, не сами склеротические изменения. Повторный инфаркт ставит точку в жизни больного.
Интересно:
Постинфарктный кардиосклероз не считается самостоятельным диагнозом и кода в МКБ-10 у него нет. Тем не менее, процесс имеет большое клиническое значение.
С учетом результатов эхокардиографии врач определяет, какую терапию проводить и насколько интенсивно. Также как часто пациент должен проходить повторные осмотры. Оценке подлежат и перспективы восстановления.
Лечение и реабилитация
Лечение кардиосклероза сердца направлено на снижение риска осложнений, нормализацию работы сердца, кровообращения, улучшение качества жизни пациента.
Для этого может использоваться комплексный подход:
- Немедикаментозное постинфарктное лечение постинфарктного состояния (регулярные, но не слишком интенсивные физические нагрузки, отказ от вредных привычек, правильное питание с ограничением животного жира, контроль массы тела).
- Лечение постинфарктного кардиосклероза препаратами (иАПФ, нитраты, бета-адреноблокаторы, дезагреганты, мочегонные и др.)
- Операция. При тяжелых поражениях и нарушениях проводимости, ритма иногда необходима ИКД или ЭКС. Если имеются показания, проводят АКШ, стентирование или ангиопластику коронарных артерий. При аневризме необходима ее удаление в сочетании с АКШ.
- Психотерапия. Не все пациенты готовы изменить свою жизнь, когда узнают о диагнозе. В связи с этим важно, чтобы больной осознал, что от образа жизни зависит ее продолжительность и течение болезни. Для этого может понадобиться психотерапевтическая помощь.
- Диспансерное наблюдение. При ПИКС пациент должен наблюдаться у кардиолога не меньше года. Рекомендуется каждый месяц делать ЭКГ в течение полугода после постановки диагноза.
Спустя полгода пациент направляется на МСЭК, чтобы определить трудоспособность. Предварительно потребуется повести ЭКГ, нагрузочный тест, эхокардиография. Также сдать ряд анализов: общий, биохимия. В последующем электрокардиографию необходимо повторять каждый год.
Симптомы
Проявления зависят от обширности поражения, времени с момента рубцевания, также присутствия сторонних патологий, проводимого лечения и его эффективности, возраста, частично характера профессиональной деятельности, досуга и некоторых прочих факторов.
Усредненная клиническая картина выглядит таким образом:
- Боли в грудной клетке. Развиваются на фоне стенокардии, что уже плохо. Это значит, что сердце недополучает кислорода и питательных соединений.
Сам кардиосклероз, после перенесенного инфаркта, провоцирует ИБС в большинстве случаев, а коронарная недостаточность усугубляет нарушения, повышая риск внезапной смерти от повторного инфаркта или остановки работы мышечного органа.
По своему типу болевой синдром давящий, жгучий. Отдает в левую руку, лопатку, спину. Длится не свыше 30 минут. Все что отклоняется в сторону увеличения — указание на вероятный некроз кардиальных структур.
Частота приступов зависит от характера патологического процесса. Чем обширнее область, тем существеннее отклонение от нормы.
- Паническая атака. Проявляется чувством тревоги, необъяснимого страха. Обнаруживается в момент приступа боли.
По мере прогрессирования и дальнейшего развития симптом сглаживается, становится менее заметным. В момент формирования пациент ведет себя неадекватно, что объясняет возможные травмы.
Чрезмерный аффект купируется транквилизаторами. Лучше, чтобы помощь оказывалась в стационаре. Перевод в ПНД не требуется, это расстройство невротического спектра.
- Одышка. Поскольку кардиосклероз сам по себе не склонен к прогрессированию, интенсивность признака примерно одинакова во все моменты времени. Сила нарушения зависит от площади деструкции и замещения.
При мелкоочаговых формах наблюдается учащение дыхательных движений при сильной физической нагрузке. Планка довольно высока: подъем на 7-10 этаж по лестнице, пробежка около километра и прочие.
Диффузный тип приводит к развитию одышки даже в состоянии покоя. Доходит до того, что больной не способен выполнять обязанности по дому, передвигаться по улице. Не говоря об активном отдыхе, спорте и прочих вещах.
Симптом чреват нарушением газообмена, отсюда повышенная вероятность летального результата.
- Аритмия. По типу тахикардии, то есть увеличения частоты сердечных сокращений.
При обширном поражении наблюдается обратное явление. При этом изменение ЧСС соседствует с фибрилляцией или экстрасистолией.
Оба варианта несут опасность, чреваты остановкой сердца. Аритмии продолжаются постоянно, через некоторое время пациент перестает обращать внимание на симптом, но объективно он регистрируется.
- Нарушения сознания. Крайне негативный прогностический признак. Указывает на вовлечение в патологический процесс церебральных структур: головного мозга.
Вероятность смерти от инсульта в таком случае максимальна. Как свидетельствует кардиологическая практика, летальный исход наступает в перспективе 1-3 лет, плюс-минус.
- Цефалгия, вертиго и прочие «прелести» ишемии нервных тканей. Возникают на фоне обширных поражений сердечной мышцы.
Удивляться не приходится: сократительная способность миокарда падает, кровь в достаточном количестве не поступает к головному мозгу. Чем больше площадь поражения, тем существеннее отклонения.
- Цианоз носогубного треугольника. Посинение области рта.
- Бледность дермальных покровов.
- Гипергидроз. Как только пациент пополняет ряды сердечников, потливость становится постоянным спутником.
Возможны и прочие симптомы. Кардиосклероз после инфаркта выступает следствием. Сам по себе он не дает проявлений. Провоцирует ишемическую болезнь, которая и является ключом к вероятным признакам.
Признаки инфаркта
Рассмотрим основные признаки инфаркта. Преобладающий синдром во время инфаркта появление болей в левой части грудной клетки. Болевые ощущения присущи симптоматике стенокардии: давящего, сковывающего и сжимающего характера. Прием нитроглицерина при таком диагнозе как инфаркт миокарда, не дает нужного результата. Боль иррадиирует в другие части тела. Приступы в плане продолжительности и интенсивности вариабельны. Болевой синдром может носить и кратковременный, и длительный характер. При помощи лабораторных исследований, ЭКГ, УЗИ сердца можно подтвердить диагноз или опровергнуть.
В процессе обследования миокарда выявляют признаки атеросклеротического кардиосклероза, на фоне которого может возникать инфаркт. Сердечная мышца в поперечнике имеет значительное расширение. В процессе проведения выслушивания (аускультации) звуков в точке Боткина Эбра и над верхушкой сердца выявляется ослабление первого тона или преобладание второго тона, тогда как первый находится в норме. Фиксируется систолический шум разной интенсивности.
Если атеросклерозом повреждена аорта, при аускультации участка над аортой второй тон укороченный и имеет металлический оттенок. При такой патологии выявляется систолический самостоятельный шум. Если пациент поднимет руки вверх, над аортой проявляется или усиливается шум.
В начальной стадии развития инфаркта (первые 24 часа) у больного может повыситься артериальное давление, что влияет на появление акцента второго тона над аортой. Через время АД приходит в норму или возникает гипотензия.
Прочтите также: Какие боли относятся к характерным признакам при стенокардии, как вовремя распознать недуг?
При диагнозе «инфаркт миокарда» возникает глухость обеих тонов. Но соотношение тонов над верхушкой сердца, которое свойственно при атеросклеротическом кардиосклерозе (преобладание второго тона) сохраняется. В случае, когда развитие инфаркта не сопровождалось клиническими проявлениями изменений сердечной мышцы, сохраняется нормальное взаимоотношение обеих тонов над верхушкой (преобладание первого тона).
Диагностика
Проводится в обратном порядке. Сначала констатируется факт органических и функциональных нарушений, затем выявляется первопричина состояния. Показано обследование под контролем кардиолога.
Примерный перечень мероприятий:
- Устный опрос больного на предмет жалоб на здоровье. Список стандартный. Определить исходный этиологический фактор невозможно по той причине, что при большинстве кардиальных состояний они идентичны.
- Сбор анамнеза. Роль играет факт перенесенного ранее инфаркта. Если такового не было, а склероз присутствует, исследуют вероятность миокардита или коронарной недостаточности.
- Измерение артериального давления. На фоне дефекта оно понижено или незначительно выше нормы. ЧСС также изменено. Частый вариант — тахикардия. Запущенные ситуации характеризуются обратным явлением.
- Аускультация. Выслушивание сердечного звука.
Рутинные мероприятия играют первостепенную роль. Они направляют дальнейшие действия в нужном русле.
- Электрокардиография. Исследование функциональной состоятельности кардиальных структур. Аритмии, их тип, обнаруживаются без проблем.
- Эхокардиография. Ультразвуковой способ визуализации тканей. Позволяет безошибочно определить объем склеротических трансформаций. Однако требует больного профессионализма от диагноста.
- МРТ. Считается более простым с точки зрения расшифровку путем. Дает детальные изображения сердца и окружающих тканей.
Этого достаточно. По мере необходимости назначается суточное мониторирование по Холтеру для регистрации артериального давления и частоты сердечных сокращений на протяжении 24 часов.
Лечение
Как таковое не требуется и перспектив не имеет. Если речь идет о радикальном восстановлении.
Задача терапии — максимально восстановить сократимость миокарда, предотвратить дальнейшую деструкцию и свести риск рецидива инфаркта к минимуму.
Показан пожизненный курсовый или непрерывный прием препаратов.
Каких именно:
- Средства для нормализации реологических свойств крови. Аспирин, лучше в модификации «Кардио».
- Бета-блокаторы. Анаприлин, Карведилол, Метопролол и прочие.
- Кардиопротекторы. Защищают сердце от разрушения, приводят в норму обмен веществ. Милдронат в качестве основного.
- Диуретики по мере необходимости.
- Противогипертензивные медикаменты различных групп в сочетаниях.
- Антиаритмические. Хиндин и прочие.
Внимание:
Ни в коем случае нельзя применять сердечные гликозиды.
В данной ситуации перечень показаний к назначению этой фармацевтической группы минимален. На усмотрение врача применение возможно, но в крайне редких ситуациях.
Хирургическое лечение не имеет большого смысла. Потому как кардиосклероз не устраняется оперативно.
К нему прибегают в случае, если подспудно течет какой-либо процесс, не поддающийся купированию медикаментами.
Например, стеноз митрального или аортального клапанов, деструкция сосудов и прочие. При этом зачастую состояния выступают результатом перенесенного инфаркта и его последствий.
Большая роль отводится изменения образа жизни. Показан отказ от курения, алкоголя полностью, посещения бань, длительного загара, вообще перегрева.
Нельзя потреблять жирную, жареную пищу, фаст-фуд, консервы и полуфабрикаты. Они богаты солью, углеводами, липидами, в том числе искусственного происхождения. Отсюда риск повторного инфаркта.
Рекомендуется витаминизировать рацион, больше овощей и фруктов, также белка. Нельзя кофе, чай, шоколад и ненатуральные сладости. Вопрос изменения меню решается с врачом.
Если есть желание взять разработку рациона в свои руки, стоит отталкиваться от лечебного стола №10.
Консервативное лечение больных
После того как оформлена история болезни и поставлен диагноз начинается лечение больного. Оно бывает консервативным и радикальным. Лечение преследует следующие задачи:
- устранение симптомов болезни;
- облегчение состояния больного;
- предупреждение осложнений;
- замедление развития сердечной недостаточности;
- предупреждение прогрессирования склероза.
Ввиду того, что сердечная мышца сокращается слабо, показан прием лекарственных препаратов. Наиболее часто применяются следующие группы медикаментов:
- ингибиторы АПФ (Каптоприл, Периндоприл);
- бета-адреноблокаторы (Метопролол, Бисопролол);
- антиагреганты (Аспирин, Клопидогрел);
- нитраты (Нитросорбид);
- мочегонные;
- препараты калия (Панангин);
- лекарства, уменьшающие гипоксию и улучшающие обменные процессы (Рибоксин).
Ингибиторы АПФ показаны при высоком давлении. Эти лекарства уменьшают вероятность повторных инфарктов. История болезни с ранее перенесенным ОИМ является основанием для изменения образа жизни. Всем больным с кардиосклерозом нужно придерживаться следующих рекомендаций:
- исключить физические и эмоциональные нагрузки;
- вести здоровый и подвижный образ жизни;
- не пропускать прием лекарств, назначенных врачом;
- отказаться от спиртных напитков и сигарет;
- нормализовать питание.
При миомаляции рацион имеет большое значение. Необходимо исключить жирную и соленую пищу. Особенно это полезно при сопутствующем атеросклерозе. Лечение при кардиосклерозе направлено на замедление прогрессирования сердечной недостаточности. С этой целью используются гликозиды. При этом учитывается стадия ХСН.
Возможные последствия
Осложнения постинфарктного кардиосклероза инвалидизирующие как минимум. Вероятно наступление летального исхода при неграмотной терапии и тем более ее отсутствии.
- Кардиогенный шок в результате критического падения сократительной способности. Считается абсолютно фатальным явлением. Выживаемость почти нулевая.
- Остановка сердца. Реанимация в такой ситуации большого смысла не имеет.
- Рецидив инфаркта. На сей раз вероятность смерти максимальна.
Также возможен инсульт. Острое отмирание нервных тканей с развитием стойкого неврологического дефицита. Вариантом масса: от утраты речи до потери зрения, слуха, способности нормально мыслить и прочих явлений.
Радикальные методы лечения
При тяжелом постинфарктном кардиосклерозе причины смерти кроются в нарушении сердечного ритма и выраженном снижении сократимости миокарда. На фоне данной патологии возможно развитие аневризмы. Тяжелобольным может потребоваться установка кардиовертер-дефибриллятора или электрокардиостимулятора. Первый имплантируется при наличии у человека фибрилляции желудочков и с целью профилактики внезапной остановки сердца.
В случае развития стойкой брадикардии и полной блокады показан электрокардиостимулятор. Постоянные приступы стенокардии после перенесенного острого инфаркта требуют проведения малоинвазивных вмешательств (шунтирования, стентирования или ангиопластики). В случае формирования аневризмы организуется резекция.
При запущенном кардиосклерозе может потребоваться пересадка сердца. Выделяют следующие показания к трансплантации:
- Снижение сердечного выброса до 20% и менее;
- Неэффективность лекарственной терапии;
- Молодой возраст.
Подобная операция проводится людям младше 65 лет. В исключительных случаях пересадка сердца осуществляется в более старшем возрасте.
Прогноз
Определяется обширностью поражения. Мелкоочаговый тип характеризуется хорошей выживаемостью даже без лечения. На фоне проводимой терапии все весьма оптимистично.
Диффузная форма требует постоянной коррекции, результаты зависят от массы факторов: возраста, пола, наличия сопутствующих патологий, общего состояния здоровья и прочих. Сказать что-либо по существу может только ведущий специалист.
Присутствие обмороков, тем более частых серьезно усугубляет прогноз. Вероятность смерти при вовлечении церебральных структур максимальна. То же касается присоединения выраженной сердечной недостаточности.
Кардиосклероз постинфарктный становится причиной смерти косвенно. Основной фактор летального исхода — прогрессирующая ИБС с осложнениями.
Симптомы заболевания
На фоне ИБС ПИКС развивается сердечная недостаточность один из главных симптомов заболевания. Проявление симптоматики зависит от того, в какой части миокарда произошел инфаркт. Если затронут правожелудочковый отдел, у пациента возникают характерные признаки:
- печень увеличивается, появляется болевой синдром, затрагивающий правое подреберье,
- нарушается микроциркуляция крови, органы не получают необходимый объем кислорода, из-за чего конечности приобретают сине-фиолетовый оттенок,
- в брюшине, в полостях перикарда и плевры скапливается жидкость,
- вены на шее набухают, наблюдается синдром патологической пульсации,
- возникают периферические отеки.
Даже незначительные микроочаги кардиосклероза приводят к появлению электрической нестабильности сердечной мышцы, при которых у пациента развивается желудочковая аритмия. Такое состояние одна из главных причин летального исхода.
Симптомы левожелудочковой недостаточности выглядят следующим образом:
- у пациента возникает одышка, которая усиливается в положении лежа,
- мокроты имеют пенистую структуру, в них могут появляться кровянистые прожилки,
- усиление кашля может быть следствием отека слизистых оболочек бронхов,
- уровень переносимости физической активности снижается.
Если сократительные функции миокарда нарушены, больной может проснуться ночью от внезапного приступа астмы сердечной. После того как человек принял вертикальное положение, болевой синдром проходит в течение нескольких минут.
Бывают случаи, когда на фоне ИБС ПИКС стенки сосудов истончаются, то есть развивается аневризма. Это приводит к формированию тромба в артериях, и возникновению заболевания под названием тромбоэмболия. При этой патологии происходит повреждение сосудов головного мозга и ног. Если у пациента присутствует такой врожденный дефект, как открытое овальное окошко, кровяной сгусток может попасть в легочную артерию. Истонченные стенки сосудов могут разрываться (чаще всего при инфаркте). В этот период кардиосклероз еще не сформирован.
Прочтите также: Характеристика факторов риска ишемической болезни сердца
Профилактика
Как таковых методов предотвращения не выработано. Достаточно придерживаться клинических рекомендаций, общих для всех групп риска развития сердечнососудистых патологий.
- Отказ от пагубных привычек и стереотипов поведения. Курение, алкоголь, наркотики рано или поздно сыграют злую шутку.
- Нормализация режима отдыха. Примерно 8-9 часов за ночь. Больше не стоит.
- Соль не более 7 граммов в сутки.
- Регулярные осмотры у кардиолога. Раз в год. Если пациент входит в группу риска — каждые 6 месяцев.
- Пешие прогулки. Никакого спорта и чрезмерной физической активности.
- Исключается стресс и перегрев.
- Правильное питание.
- Своевременное лечение состояний, способных привести к инфаркту. Например, атеросклероза, артериальной гипертензии и прочих.
Прогноз для здоровья и профилактика
Прогноз зависит от величины зоны склероза, наличия осложнений и величины сердечного выброса. Он ухудшается при развитии следующих осложнений:
- острой сердечной недостаточности;
- желудочковой тахикардии;
- атриовентрикулярной блокады;
- аневризмы;
- тампонады;
- мерцательной аритмии.
У больных с кардиосклерозом повышен риск развития тромбоэмболии. Постинфарктную форму кардиосклероза можно предупредить. Профилактические мероприятия направлены на основное заболевание. Для того что снизить риск развития инфаркта, нужно соблюдать следующие правила:
- своевременно лечить артериальную гипертензию;
- не злоупотреблять жирной пищей, солью и алкоголем;
- не курить и не употреблять наркотики;
- делать психологические разгрузки;
- ложиться спать не позже 11 часов вечера.
При развившемся инфаркте необходимо своевременно обращаться к врачу. В последующем нужно заниматься лечебной гимнастикой, исключить стрессовые ситуации. Реабилитационные мероприятия включают бальнеотерапию, отдых в санатории и постоянное диспансерное наблюдение. Наиболее часто кардиосклероз и инфаркт развиваются на фоне гипертонической болезни. Для предупреждения осложнений необходим пожизненный прием лекарств. Таким образом, кардиосклероз является последствием перенесенного острого инфаркта миокарда.