Особенности патологии
Дополнительная трабекула левого желудочка часто выявляется у грудничков. Связано подобное явление с улучшением медицинского оборудования для диагностики и более тщательным обследованием новорожденных детей. Полученных данных обычно хватает для точной постановки диагноза, но переживать преждевременно не стоит, так как столь незначительное отклонение не может быть опасным для здоровья.
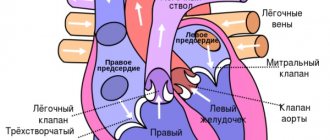
С точки зрения анатомии, трабекула является эктопическим сухожильным образованием. Оно локализовано преимущественно в левом сердечном желудочке и никак не относится к клапану. Такую аномалию очень часто путают с хордой. Отличить их можно, ориентируясь на следующие нюансы:
- Хорда представлена в виде нити, связывающей митральный (двустворчатый) клапан и желудочек.
- Трабекула – это аномальный вырост, тяж или перегородка. Она зачастую просто свисает в полости желудочка, не соединяя его с клапаном.
Некоторые специалисты не воспринимают подобных отличий и пишут в своем заключении, что у ребенка дополнительная хорда, вместо трабекулы. Особого вреда от этого не будет, но все же желательно знать, в чем между ними разница.
Основной причиной развития аномалии является генетическая предрасположенность. Она передается по наследству в более чем 90% случаях и возникает уже в эмбриональный период.
Трабекулярный мочевой пузырь
Трабекулярный мочевой пузырь
В принципе это не осложнение в обычном смысле, а типичный признак третьей стадии заболевания, когда емкость мочевого пузыря увеличивается, а напряжение стенок уменьшается. Такая слабость мочевого пузыря ведет к непроизвольному мочеиспусканию и появлению остаточной мочи. При хроническом перенапряжении мочевого пузыря уже во второй стадии без должного лечения возможно развитие так называемого трабекулярного мочевого пузыря. При этом мышцы внутреннего слоя постоянно утолщаются и балкообразно выступают в полость сквозь тонкую слизистую оболочку мочевого пузыря. Расположенные между ними углубления принято называть псевдодивертикулами. В редких случаях целостность тонкой слизистой оболочки может быть нарушена, и моча поступает в брюшную полость, создавая угрозу жизни.
Возможные осложнения
Ребенок может жить долгие годы, не зная, что у него есть дополнительная трабекула. Выявляют данную врожденную аномалию случайным образом у многих взрослых людей, так как она может ни разу себя не проявить. Если обнаружили проблему у малыша, то его необходимо 1 раз в год обследовать и приводить для профилактического осмотра к педиатру или кардиологу.
Опасные для жизни осложнения встречаются редко, и лишь из-за нескольких дополнительных трабекул в полости левого желудочка или при их продольном размещении. Проявляется патологический процесс следующим образом:
- закупорка тромбом легочной артерии;
- сбои в желудочковой проводимости;
- инсульт.
Не менее опасны нижеприведенные аритмии, возникшие на фоне аномалии:
- Экстрасистолия, проявляющаяся сокращением сердечной мышцы или ее отдельных камер раньше положенного времени.
- Мерцательная аритмия, представленная в виде хаотичных и учащенных сокращений предсердий.
- Сидром Морганьи – Адамса — Стокса, для которого характерна потеря сознанияиз-за резкого сбоя в сердечном ритме.
Видео
Еще фото Автор (ы):
Л.В. Крашенинников, ветеринарный врач-кардиолог, Инновационный ветеринарный центр Московской ветеринарной академии им. К.И.Скрябина [email protected]
Журнал:
№6-2017
Ключевые слова
: некомпактный миокард левого желудочка (НМЛЖ), гипертрабекулярность, сердечная недостаточность
Kew words
: noncompaction cardiomyopathy (NCCMP), hypertrabecularity, heartfailure
Аннотация
Некомпактный миокард левого желудочка – очень редкая форма врожденной кардиомиопатии, характеризующаяся гипертрабекулярностью миокарда левого желудочка. В процессе эмбриогенеза при некомпактном (гипертрабекулярный) миокарде левого желудочка (НМЛЖ) формируются два слоя сердечной мышцы – нормальный компактный и патологический некомпактный. Клинически данный вид кардиомиопатии проявляется желудочковыми аритмиями, сердечной недостаточностью, тромбоэмболией, внезапной смертью, а также может протекать бессимптомно. Основные методы диагностики – эхокардиография, компьютерная томография и магнитно-резонансная томография.
Summary
Left ventricular noncompaction is a very rare form of genetic cardiomyopathy, that is characterized by hypertrabecularity of left ventricle myocardium. During embryogenesis in case of Noncompaction cardiomyopathy (NCCMP) two layers of cardiac myocardium are formed – normal compact and pathological non compact. Clinicaly this type of cardiomyopathy presents with ventricular arrhythmias, heart failure, thromboembolic events, sudden death and also can be asymptomatic. Echocardiography, CT and MRI can be helpful in providing diagnosis of NCCMP.
Описание болезни
Некомпактный (гипертрабекулярный) миокард левого желудочка (НМЛЖ), также ранее известный как губчатый миокард, – одна из редких первичных кардиомиопатий, характеризующаяся выраженными трабекулами левого желудочка и глубокими межтрабекулярными углублениями. При этом формируются два слоя – некомпактный со сниженной сократительной функцией и компактный. У людей НМЛЖ встречается в любом возрасте и может быть изолированным или сочетаться с другими врожденными заболеваниями сердца.
Впервые болезнь была описана у ребенка в 1926 г. и долгое время считалась разновидностью апикальной гипертрофической кардиомиопатии (ГКМП). В настоящее время НМЛЖ отнесена к категории неклассифицируемых кардиомиопатий (Европейская классификация).
Этиология, генетика и эмбриогенез
Сердечная мышца развивается из миоэпикардиальной пластинки мезодермы в I триместре беременности, при этом изначально миокард представлен группой раздельных волокон, разделенных между собой широкими синусоидами. Во время эмбриогенеза постепенно происходит уплотнение волокон между собой и сужение межтрабекулярных пространств. Процесс протекает от основания сердца к его верхушке и от эпикарда к эндокарду. Нарушение течения этого процесса приводит к тому, что остаются зоны неуплотненных, «некомпактных» трабекул, разделенных глубокими межтрабекулярными рецессусами (рис. 1).
На сегодняшний день этиология заболевания остается малоизученной. Есть данные о ненаследуемом и наследуемом характере заболевания, преимущественно аутосомно-доминантном и сцепленном с Х-хромосомой. В развитии НМЛЖ у людей могут участвовать различные мутации генов, в том числе кодирующих синтез саркомеров, – MYH7, ACTC, TNNT2, ответственных за развитие ГКМП – MYBPC3, белков, участвующих в организации цитоскелета, – LDB3, Lamin A/C, кардиоспецифических – CSX, альфа-дистробревина – Cypher/ZASP, дистропина и некоторых других.
В частности, выявлена интересная общая R820W мутация MYBPC3 гена, вызывающая ГКМП у кошек породы рэг-долл, у гомозиготных людей – НМЛЖ и ГКМП, а у гетерозиготных людей экспрессия минимальна. Распространенность и классификация
В настоящее время в человеческой популяции распространенность заболевания сильно недооценена в связи со сложностями диагностики. Часто данную патологию описывают, как другие формы кардиомиопатий, тромбы, опухоли и т.д.
Заболевание чаще регистрируется у мужчин – до 80% случаев по данным разных авторов. В педиатрической практике НМЛЖ занимает третье место после ГКМП и ДКМП, составляя, по некоторым данным, около 9,2% всех диагностируемых кардиомиопатий. Общая доля заболевания составляет около 0,014% (E. Oechslin). На сегодняшний день описан и гистологически подтвержден один случай бивентрикулярного НМЛЖ без гипертрофии у мейн-куна с A31P мутацией протеина С, ответственного за ГКМП у данной породы кошек, при этом животное наблюдалось каждые 6 мес в течение 6 лет до смерти.
НМЛЖ может быть как изолированным, так и комбинированным с другими кардиомиопатиями, нейропатиями и врожденными пороками сердца. У людей наиболее часто встречается вместе с дефектами межжелудочковой или межпредсердной перегородок, но может сочетаться и с другими врожденными пороками сердца (ВПС).
Патогенез и клиническая картина
Нарушение нормальной архитектуры сердечной мышцы, проявляющееся в виде двух слоев, компактного с нормальной сократительной способностью и некомпактного со сниженной, приводит к снижению общей сократительной способности миокарда желудочка, а нарушение микроциркуляции – к хронической ишемии. Эти два фактора, а также величина некомпактной части сердечной мышцы по отношению к компактной, определяют тяжесть и скорость развития хронической сердечной недостаточности у пациента, при этом страдает как систола, так и диастола, которая в некоторых случаях может быть рестриктивного типа.
Клинически НМЛЖ проявляется хронической сердечной недостаточностью, реже – желудочковыми и наджелудочковыми аритмиями, повышенной вероятностью тромбообразования или протекает бессимптомно.
Развитие хронической сердечной недостаточности связано с систолической и диастолической дисфункциями и возникающей на их фоне кардиомегалией и ретроградным застоем в соответствующих кругах кровообращения.
Ввиду выраженных структурных изменений миокарда, аритмии являются патогномоничным синдромом для НМЛЖ и могут быть единственным проявлением патологии. Наиболее часто встречаются желудочковые нарушения ритма, такие как желудочковая тахикардия и экстрасистолия, при этом механизмы, отвечающие за их развитие, предположительно, схожи с таковыми при аритмогенной кардиомиопатии правого желудочка. Другими часто встречаемыми нарушениями являются фибрилляция предсердий, АВ-блокады и блокады на уровне ножек Гиса, причиной чему служит прогрессирующий эндомиокардиальный фиброз. Синдром WPW встречается реже, при этом дополнительный путь чаще локализуется в переднеперегородочном сегменте в области фиброзного кольца трикуспидального клапана. Дополнительные пути проведения – основная причина внезапной смерти при НМЛЖ.
Повышенная вероятность тромбообразования зависит от нескольких причин. С одной стороны, это увеличенные размеры камер сердца, что особенно важно для кошек, с другой – глубокие межтрабекулярные рецессусы в полости желудочка в совокупности со сниженной насосной функцией сердца.
Диагностика
Первичным методом диагностики НМЛЖ является эхокардиография. В дальнейшем для уточнения диагноза может быть использована магнитно-резонансная и компьютерная томография, в гуманной медицине также используется контрастная вентрикулография.
Эхокардиографически НМЛЖ представлен двухслойной структурой миокарда желудочка – тонкий эпикардиальный компактный слой и трабекулярный, с глубокими рецессусами, некомпактный слой, чаще всего локализованный в апикальной области и на свободной стенке левого желудочка. Существует несколько вариантов комбинаций критериев оценки изображения для постановки диагноза НМЛЖ. Одной из наиболее распространенных является соотношение некомпактного слоя к компактному более 2 у взрослых и 1,4 у детей, измеренных в конце систолы, наличие нескольких трабекул в одном срезе и глубоких рецессусов, сообщающихся с полостью левого желудочка, что визуализируется при цветном допплеровском картировании (рис. 2).
Магнитно-резонансная томография является высокочувствительным и специфичным методом диагностики при подозрении на НМЛЖ, особенно при недостаточно четкой визуализации верхушки сердца во время эхокардиографии. Согласно рекомендациям AHA, должны использоваться томографы с мощностью более 1,5 Тесла для получения максимально четкого изображения. Критерием НМЛЖ будет являться наличие двух слоев миокарда, а также выбирается один из нескольких диастолических срезов по длинной или короткой осям с наиболее выраженной трабекулярностью, при этом, в отличие от эхокардиографии, соотношение некомпактного слоя к компактному должно быть более 2,3. Для определения локализации используется 17-сегментарная модель сердца.
Дифференциальная диагностика
НМЛЖ может быть ошибочно принят за различные формы ГКМП, так как при обеих патологиях может иметь место гипертрофия свободной стенки левого желудочка и, что особенно важно, апикальной области. Ошибка описания НМЛЖ как ДКМП связана с тем, что систолическая функция может быть умеренно или значительно снижена, а полость желудочка расширена. Ошибки определения как фиброэластоз и эндомиокардиальный фиброз связаны с тем, что изменения при данных патологиях затрагивают прежде всего апикальную область, которая наиболее трудна для визуальной оценки, и межтрабекулярные рецессусы могут плохо визуализироваться при эхокардиографическом исследовании. При миокардите стенки желудочка могут быть утолщены (у кошек), а систолическая функция может быть снижена (у собак), аналогичные изменения можно встретить при НМЛЖ.
Согласно данным Stöllberger и J. Finsterer, наиболее частым ошибочным диагнозом в порядке убывания будут ГКМП, ДКМП, фиброэластоз, миокардит, РКМП и другие причины.
Лечение и прогноз
Бессимптомные пациенты при отсутствии нарушений ритма и проводимости не требуют специфической терапии. В остальных случаях она ничем не отличается от обычной патогенетической и симптоматической терапии хронической сердечной недостаточности.
Предикторами неблагоприятного прогноза будут являться дилатация камер сердца и тяжелые нарушения ритма и проводимости.
Динамическое наблюдение во всех случаях рекомендуется минимум 2 раза в год.
Клинический случай
На прием по направлению терапевта поступил бенгальский котенок в возрасте 3 мес с выявленной рентгенологически кардиомегалией. Единственной жалобой было затрудненное, «хрюкающее» дыхание. Аппетит и переносимость физических нагрузок сохранены полностью. При аускультации выявлен систолический шум слева 2–3-й степени из 6.
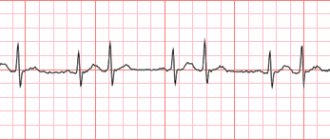
ЭКГ – ритм синусовый, ЧСС 208 в 1 мин, нарушений проводимости не выявлено.
Эхокардиография – выявлена повышенная трабекулярность верхушки левого желудочка с характерным «мозаичным» кровотоком (соотношение некомпактного и компактного слоев в диапазоне 1,5–2,2) и апикальной мезовентрикулярной обструкцией с градиентом 55 мм рт. ст. (рис. 3 и 4), умеренная дилатация левого предсердия (13,7 мм, аорта 7 мм, измерения в короткой оси), 3–4-й класс диастолической дисфункции левого желудочка, фракция выброса 66% по Симпсону, выраженный застой по малому кругу кровообращения (ЛВ/ПВЛА 1,5), умеренная регургитация на митральном клапане, признаки легочной гипертензии отсутствуют. Предварительный диагноз на основании данных исследования – неклассифицируемая кардиомиопатия, мезовентрикулярная обструкция на фоне некомпактного развития левого желудочка. Дифференциальный диагноз – апикальная форма гипертрофии левого желудочка. Безусловно, в данном случае диагноз НМЛЖ является строго предварительным и, учитывая крайне редкую частоту встречаемости заболевания, должен быть подтвержден гистологически.
К сожалению, хозяйка животного на повторный прием не явилась и о дальнейшей судьбе пациента ничего не известно. Интересным является тот факт, что этот котёнок – единственный выживший из второго помета. Первый помет, всего пять котят, был полностью мертворожденным. Во втором помете тоже было пять котят: два из них были мертворожденными, двух кошка задавила сразу же после рождения, а единственный выживший котенок спустя 3 мес попал на кардиологический прием с редким заболеванием миокарда.
Литература
1. Angelini P. Can Left Ventricular Noncompaction Be Acquired, and Can It Disappear? Texas Heart Institute Journal. 2017; 44 (4) : 264–265. PMC. Web. 27 Oct. 2022.
2. Shemisa K. et al. Left Ventricular Noncompaction Cardiomyopathy. Cardiovascular Diagnosis and Therapy. 2013; 3 (3): 170–175. PMC. Web. 27 Oct. 2022.
3. Ali Sulafa K.M. Ventricular Noncompaction: Over or under Diagnosis? Journal of the Saudi Heart Association. 2009; 21 (3): 191–194. PMC. Web. 27 Oct. 2022.
4. Lin Ying-Nan et al. Left Ventricular Noncompaction Cardiomyopathy: A Case Report and Literature Review. International Journal of Clinical and Experimental Medicine. 2014; 7 (12): 5130–5133. Print.
5. Fazlinezhad A. et al. Echocardiographic Characteristics of Isolated Left Ventricular Noncompaction. ARYA Atherosclerosis. 2016; 12 (5): 243–247. Print.
6. Kittleson M.D. et al. Naturally Occurring Biventricular Noncompaction in an Adult Domestic Cat. Journal of Veterinary Internal Medicine. 2017; 31 (2): 527–531. PMC. Web. 27 Oct. 2017.
7. Zhang W. et al. Molecular Mechanism of Ventricular Trabeculation/compaction and the Pathogenesis of the Left Ventricular Noncompaction Cardiomyopathy (LVNC). American journal of medical genetics. Part C, Seminars in medical genetics. 2013; 163 (3): 144–156. PMC. Web. 27 Oct. 2022.
8. Weir-McCall, Jonathan R. et al. Left Ventricular Noncompaction: Anatomical Phenotype or Distinct Cardiomyopathy? Journal of the American College of Cardiology. 2016; 68 (20): 2157–2165. PMC. Web. 27 Oct. 2022.
9. Jenni R., Oechslin E., Schneider J. et al. Echocardiographic and pathoanatomical characteristics of isolated left ventricular non-compaction: a step towards classification as a distinct cardiomyopathy. 2001; 86: 666–671.
10. Голухова Е.З., Шомахов Р.А. Некомпактный миокард левого желудочка. Креативная кардиология. 2013.
Назад в раздел
Клиническая картина
Выраженная симптоматика проявляется, если дополнительная трабекула сочетается с дисплазией соединительной ткани. Для подобной комбинации патологических процессов свойственны нижеприведенные признаки:
- учащенное сердцебиение;
- неправильная походка;
- боль в области груди;
- сбои в работе желудочно-кишечного тракта;
- чрезмерная гибкость;
- быстрая утомляемость;
- прогнутая спина;
- общая слабость;
- деформации конечностей;
- ограничение движений.
Особо выражены проявления аномалии во время быстрого роста малыша. Сердечная симптоматика и признаки астении (бессилия) становятся заметныпри физических нагрузках.
Методы обследования
Пороки развития мочевого пузыря и уретры, которые имеют выраженную симптоматику, требуют тщательного обследования. После этого будет выбрана тактика лечения. Мочевой пузырь исследуют сначала при помощи ультразвука, а затем уже с помощью других, более сложных методов.
При проведении УЗИ можно увидеть форму и размер мочевика, наличие камней, определить, есть ли застой мочи. Такой способ считается самым популярным и комфортным для пациента.
Если под подозрением атрофия мочевого пузыря у мужчин, то помимо УЗИ могут рекомендовать МРТ. Данное исследование еще более информативно. С помощью томографа можно увидеть наличие новообразований, разного рода аномалии, вызывающие деформацию.
К инвазивным способам обследования относят цистоскопию. Ее проводят при участии специального устройства под названием цистоскоп. Его вводят через уретру, чтобы изнутри рассмотреть особенности мочевого пузыря.
Рентгенография с вводом контраста также может помочь оценить состояние органа, но сегодня ее проводят редко. Виною тому большой перечень противопоказаний.
Важны для диагностики анализы крови и мочи. По ним можно увидеть, есть ли в организме воспаление.
Когда диагноз определен, переходят к выбору терапевтических методов помощи. При каждой патологии необходим свой набор средств. Если диагностирован трабекулярный мочевой пузырь, лечение будет заключаться прежде всего в ликвидации застоя урины.
Опухоли, мешающие работе пузыря, удаляют хирургически. Иногда приходится удалять и весь орган, если новообразования злокачественные и пошли метастазы. Тогда для восстановления работы мочевыделительной системы проводят пластику, формируя искусственный мочевик.
При наличии камней для начала определяют их размер, чтобы понять, как их лучше вывести из организма. Для лечения мочекаменной болезни используют медикаменты, которые могут растворять и выводить конкременты.
При частых мочеиспусканиях многие задают вопрос, как увеличить мочевой пузырь у мужчин. К сожалению, физически это сделать невозможно. Но улучшить работу органа вполне реально. Врач порекомендует терапию, по завершении которой мочевик сможет удерживать больше мочи и тогда количество походов в туалет будет уменьшено. Зачастую такую симптоматику вызывают воспалительные процессы, если нет других органических нарушений.
Очень важно вовремя заняться воспалительными патологиями, иначе разовьется фиброз мочевого пузыря. При нем орган сморщивается и уменьшается, а его стенки заменяются соединительной тканью.
Если слабые связки и мышцы, то необходима будет гимнастика. После родов мочевой пузырь сам приходит в норму, нужно только некоторое время для восстановления.
Классификация трабекул
Трабекула бывает левожелудочковая и правожелудочковая. По своему расположению ее делят на такие виды:
- диагональная;
- продольная;
- поперечная.
С точки зрения гистологии (строения), трабекула классифицирована следующим образом:
- мышечная;
- фиброзная (соединительная);
- смешанная.
Диагностика заболевания
Дополнительную трабекулу преимущественно находят у новорожденных при плановом обследовании, или случайно, в более зрелом возрасте. Если возникла характерная для нее симптоматика, то выявлением патологии должен заняться кардиолог. Он проведет осмотр и опрос пациента. Собрав всю необходимую информацию, доктор назначит инструментальные методы обследования для определения причинного фактора. Их перечень можно увидеть ниже:
- Ультразвуковое исследование (УЗИ) сердечной мышцы позволяет оценить ее ритм и частоту сокращений. Оно абсолютно безопасно и помогает точно определить причину возникшего дискомфорта. Назначается подобное обследование в основном людям, у которых проблемы с дыханием, боли в области грудной клетки или изменение ее формы.
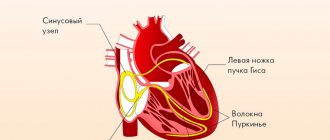
- Электрокардиограмма (ЭКГ) показывает функциональность сердечной мышцы. Ориентируясь на полученный результат, врач оценит правильность ритма и степень выраженности ее сокращений. Выявить трабекулу данным способом не удастся, но получится обнаружить прочие сердечные проблемы вызванные аномалией.
Курс терапии
Дополнительная трабекула не относится к смертельно опасным патологиям. Она скорее является анатомической особенностью сердечной мышцы, чем ее пороком развития.
Если симптоматика, свойственная аномалии, и сопутствующие патологии отсутствуют, то назначать схему лечение не требуется. Человеку достаточно приходить на визит к врачу в указанный им срок и 1 раз в год обследоваться.
Срочная помощь потребуется, если у больного из-за дополнительной трабекулы начала развиваться прочие патологические процессы, связанные с сердечно-сосудистой системой. Специалист назначит медикаментозное лечение для купирования вторичных патологий. В ситуациях, когда препараты бессильны, необходимо обратиться к хирургу. Он удалит трабекулу и устранит причину усугубления состояния. Используется оперативное вмешательство в крайне редких случаях.
Схема терапии дополнительной трабекулы заключается в сочетании приема медикаментов и коррекции образа жизни. Увидеть ее можно ниже:
- Применение витаминных комплексов, особенно группы В, способствует улучшению нервной проводимости и работы сердечно-сосудистой системы. Пить таблетки или делать уколы необходимо в течение месяца. Проводить курс витаминотерапии желательно 1 раз в год. Наибольшую пользу от нее получат малыши в период быстрого роста.
- Таблетки на основе калия и магния улучшают проводимость импульса по сердцу, стабилизируют давление и устраняют аритмию. Наиболее актуальны они в пубертатный период, то есть во время полового созревания. Дозировку должен подбирать лечащий врач, ориентируясь на результаты обследования и наличие прочих патологий.
- Антиоксиданты назначаются для улучшения обменных процессов и укрепления иммунитета. Больной после их приема ощущает прилив сил. Не рекомендуется применять подобные препараты детям до 18 лет, при высокой свертываемости крови и в острый период инфаркта миокарда.
- Коррекция рациона питания является основой лечения. Больному необходимо уменьшить потребление жирной пищи, специй и кондитерских изделий в пользу готовки на пару и насыщения меню овощами и фруктами.
- Соблюдение здорового образа жизни позволит улучшить общее состояние и нормализовать работу сердца и нервной системы. Специалисты советуют делать зарядку и чаще прогуливаться. Постепенно добавить в программу бег, плаванье и прочие полезные для сердца виды спорта. Не менее важно отказаться от вредных привычек и спать по 8 часов в сутки.
Схема лечения взрослых и детей фактически идентична. Единственным различием является выбор медикаментов, так как многие из них противопоказаны в детском возрасте.
При развитии на фоне аномалии различных сбоев в работе сердца потребуется прием антиаритмических, гипотензивных и мочегонных препаратов. Они нормализуют давление и сердечный ритм, предотвращая появление тяжелых осложнений (инфаркта, инсульта, сердечной недостаточности). Назначить такие препараты должен лечащий врач. Самостоятельно их использовать не рекомендуется из-за обилия противопоказаний и побочных эффектов.
Симптомы
Хотя болезнь может быть диагностирована в любом возрасте, в основном первые симптомы начинают появляться в младенчестве. У части больных может быть недиагностированная форма ГТЛЖ, в таких случаях симптомы практически отсутствуют.
Проявления ГТЛЖ варьируются от одного человека к другому в зависимости от величины и расположения миокарда без уплотнения. Симптомы не являются строго специфическими для ГТЛЖ, поскольку они нередко определяются при других типах кардиомиопатии и заболеваниях сердечно-сосудистой системы, что нередко затрудняет диагностику.
Клинические проявления обычно возникают потому, что:
- некомпактный миокард не позволяет сердцу хорошо перекачивать кровь по всему телу (что может вызвать симптомы сердечной недостаточности, так как сердце не отвечает потребностям организма);
- трабекулярность миокарда влияет на нормальную электрическую активность сердца (что может вызвать аритмию — нарушение сердечного ритма).
Симптомы ГТЛЖ включают:
- одышку;
- усталость (иногда крайне выраженную);
- чувство головокружения;
- обморочное состояние;
- чувство аномальных сердечных сокращений (сердцебиение);
- опухание ног, лодыжек и стоп (отеки).
Прогноз
Прогнозы касаемо людей с дополнительной трабекулой преимущественно положительные. Если она не сопровождается прочими болезнями, то качество жизни не снижается. Людям достаточно посещать врача и обследоваться 1 раз в год. При наличии данной аномалии отсутствуют ограничения к прививкам, беременности, родам и службе в армии. При развитии осложнений или вторичных патологических процессов качество и срок жизни будет зависеть от их течения и тяжести.
Дополнительная трабекула, локализованная в левом желудочке, особо не опасна. Люди проживают жизни, не замечая наличия аномалии.
Переживать стоит, если она не одна или сопровождается прочими болезнями. В таком случае рекомендуется пройти обследование и обратиться к врачу для составления схемы терапии.