Что это за болезнь и какие ее причины
Основной этиологической причиной развития острого инфаркта миокарда является атеросклеротическое поражение интимы (внутренней оболочки) коронарных артерий. В результате формирования отложений просвет сосуда сужается, и кровь начинает поступать в ограниченном количестве. Так начинается ИБС с приступами стенокардии. При воздействии провоцирующих факторов (физическая или эмоциональная нагрузка) происходит полное перекрытие артерии и развивается непреходящая ишемия с формированием участка некроза.
Другими (очень редкими) причинами инфаркта становятся состояния, при которых нарушается кровоток:
- ревматизм;
- васкулиты;
- опухоли;
- аллергия;
За время практики мне часто приходилось сталкиваться с тем, что многие пациенты не исключают вредные привычки и неправильное питание из своего образа жизни. Но эти факторы риска инфаркта миокарда часто приводят к фатальным последствиям.
Ухудшение снабжения сердца кровью происходит чаще у пожилых: остерегаться болезни нужно мужчинам после 45 лет и женщинам после 55 лет. Спровоцировать приступ могут психоэмоциональные встряски — немало пациентов поступает к нам в отделение после смерти близких людей, увольнения с работы, развода.
Классификация
Классификация инфаркта миокарда осуществляется по нескольким принципам.
По времени возникновения различают:
- впервые возникший (первичный);
- рецидивирующий (повторяющийся в течение 1,5 месяцев после первого);
- повторный (возникший позднее 6 недель после первичного).
По локализации определяют следующие виды инфаркта миокарда:
- левого желудочка (передней, задней, боковой стенок и перегородочный);
- обширный, с поражением сразу нескольких отделов;
- правого желудочка (возникает крайне редко, часто сопровождается поражением и других областей сердечной мышцы).
По степени распространенности ишемии и некроза бывают такие типы острого инфаркта миокарда:
- интрамуральный (находится в глубине стенки органа);
- субэндокардиальный (развивается во внутреннем слое);
- трансмуральный (проходит все три слоя сердца насквозь);
- субэпикардиальный (нарушение во внешней части органа).
Основные причины инфаркта миокарда
Существует группа риска — население, вероятность развития инфаркта миокарда у которых выше, чем у остальной части популяции. В неё входят:
- мужчины старше 50 лет.
- гипертоники.
- курящие и злоупотребляющие алкоголем.
- страдающие лишним весом.
- лица, ведущие гиподинамичный образ жизни.
- лица, перенесшие ранее инфаркт.
Основной причиной инфаркта миокарда
принято считать сужение просвета коронарных артерий, вызванное атеросклеротическими изменениями. Повышенная свёртываемость крови ведёт к образованию тромбов, нарушающих процессы кровообращения в области сердечной мышцы. Ткани жизненно важного органа страдают от недостатка питательных веществ. Спровоцировать инфаркт миокарда могут сильное эмоциональное и физическое перенапряжение, наличие ишемической болезни сердца или стенокардии, а также сахарный диабет, ожирение, пристрастие к алкогольным напиткам и курению.
Сколько инфарктов может перенести человек
Почти все пациенты, единожды перенесшие инфаркт, задают мне вопрос о повторном риске на приеме. Прекрасно понимая их беспокойство, все же скажу, что однозначного ответа в данном случае не даст ни один специалист. Нужно учитывать местонахождение рубца, глубину и ширину поражения, наличие осложнений. Степень восстановления функции сердца зависит от развития коллатерального кровообращения (дополнительных сосудистых путей). Я встречала случаи, когда пациент оставался жив после пятого эпизода, хотя гибель может наступить и в результате первичного инфаркта.
Стадии развития заболевания
Клиническое течение инфаркта проходит пять основных периодов:
- Подромальный или прединфарктный. Может быть коротким (до нескольких часов или суток) или довольно длинным (1-2 недели или месяц). В это время происходит учащение и удлинение болевых приступов. К такому же варианту относится инфаркт, который проявляется на фоне внезапно возникшей и быстропрогрессирующей стенокардии.
- Острейший. Заключается в стойкой ишемии с последующим развитием некроза. Продолжается от 20-30 минут до 2 часов (но не более). Ангинозная боль к этому времени становится слабее или совсем исчезает. Давление падает, появляются или нарастают признаки сердечной недостаточности.
- Острый. Некроз плавно перетекает в расплавление ткани сердца (может длиться от двух дней до двух недель).
- Подострый (от 1-го до 45 дней от начала эпизода). На данной стадии начинается формирование соединительной ткани в области поражения, а оставшиеся миокардиоциты адаптируются для продолжения дальнейшей работы.
- Постинфарктный. Рубец полностью организуется, на месте некроза появляются грануляции. Занимает от начала острой стадии от 1,5 месяцев до полугода.
Обращаю ваше внимание на тот факт, что оказание квалифицированной помощи во время ухудшения состояние при стенокардии или в острейший период инфаркта миокарда позволяет не допустить развития некроза. В этом случае процесс является обратимым, а прогноз – благоприятным.
Подробнее о том, что происходит и как правильно действовать на каждой из вышеперечисленных стадий инфаркта, читайте здесь.
Последствия инфаркта
После тяжелого сердечного приступа нередко фиксируются осложнения. Основные последствия обширного инфаркта у мужчин и женщин выглядят следующим образом:
- сердечная блокада;
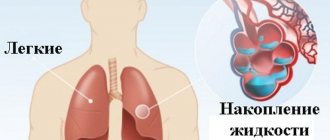
- отек легких (сердечная недостаточность острого типа);
- формирование тромбов;
- рецидивы инфаркта;
- перикардит;
- существует опасность появления психических расстройств;
- нарушения циркуляции крови в головном мозге;
- сбои в работе системы пищеварения;
- разрыв сердца;
- отказ внутренних органов;
- может происходить паралич конечностей.
Сколько живут после инфаркта
Многих людей, которые перенесли сердечный приступ и их родных, всегда интересует, сколько живут после обширного инфаркта миокарда. Продолжительность жизни зависит от качества и количества последствий удара, величины очага поражения сердечной мышцы, возраста пациента. Чтобы продлить максимально полноценное существование после инфаркта, нужно пить назначенные медицинские препараты, вести здоровый образ жизни, соблюдать все врачебные рекомендации. В соответствии со статистическими данными, около 20% пациентов живут до 5 лет после обширного приступа.
Ранние признаки инфаркта
Большая часть пациентов (примерно от 60 до 80%), которые наблюдались мною с таким диагнозом, указывают на то, что заболевание у них не начиналось внезапно. Ему предшествовали предвестники инфаркта, или продромальный период. Наиболее благоприятный исход наблюдался у тех больных, которые обратились за помощью или были привезены бригадой в первые часы приступа.
Хочу сделать небольшую оговорку — ранние признаки инфаркта миокарда возникают не всегда, все зависит от болевого порога и состояния нервной системы пациента.
Но в большинстве случаев мне доводилось наблюдать такую симптоматику:
- Боли по передней поверхности грудной клетки с иррадиацией в левую руку, часть нижней челюсти, лопатку.
- Неприятное ощущение не купируется приемом нитросодержащих препаратов и проходит только после введения наркотических анальгетиков.
- Имеет постоянный, нарастающий или волнообразный характер с периодами затихания и возобновления.
- Продолжается более 20-30 минут.
- Больной покрывается потом, старается присесть или лечь как можно выше. Такая поза немного облегчает приступ.
- Развивается одышка, кожа становится бледной, синеет носогубный треугольник.
- Когда речь идет о первых признаках инфаркта миокарда, нельзя не отметить нарушения ритма. По моим наблюдениям, они отмечаются в 90% случаев на стадии развития ишемии и до формирования рубца.
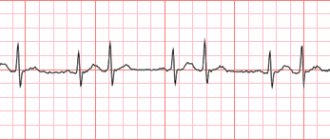
Любое подозрение на инфаркт требует немедленного проведения ЭКГ, на которой будут выявляться все признаки ишемии, а в более поздней стадии – некроза и формирование рубца. Подробнее о том, какие изменения будут видны на пленке, читайте здесь.
Последствия и осложнения
В любой период от начала острого инфаркта и до его разрешения в виде формирования соединительнотканного рубца могут отмечаться следующие осложнения:
- кардиогенный шок;
- остановка сердца;
- фибрилляция желудочков;
- разрыв стенки по причине миомаляции;
- формирование пристеночного тромба и тромбоэмболия;
- перикардит.
Летальный исход при данном заболевании фиксируется на ранних стадиях примерно в 35% случаев. Его причиной становится нарушение ритма, кардиогенный шок и острая недостаточность сердца. Позднее смерть может наступить в результате формирования аневризмы с разрывом, тромбоэмболических осложнений, острой тампонады перикарда.
После острого периода сердечная мышца адаптируется к новым условиям работы, но сохраняется высокий риск повторных эпизодов.
Возможны ли повторные инфаркты?
Инфаркт миокарда поражает разные участки сердечной мышцы и влечет за собой важные изменения в организме, не подлежащие восстановлению. На сердце отмирают ткани, и образуется рубец, отчего оно частично теряет свои функции. Второй приступ (и последующие) возможен именно по этой причине. Также оттого, что больной после пережитого инфаркта – хуже, если он перенесен на ногах – не уделяет должного внимания здоровью.
Как правило, повторный инфаркт возникает в первый год после пережитого у 10-20% больных.
Спрогнозировать повтор опасного состояния невозможно, все зависит от человека и каждого конкретного случая. Даже соблюдая рекомендации врача, больные могут столкнуться с повторением инфаркта. Различают два его вида:
- Рецидивирующий – 40% от общего числа случаев. Развивается на фоне предыдущего в остром периоде – в течение двух месяцев после первого приступа, является его осложнением. Как правило, имеет ту же локализацию и тяжелый прогноз.
- Повторный развивается в последующие месяцы (после двух, даже спустя годы). Возникает, когда прошлый инфаркт уже зарубцевался. По сравнению с другим видом имеет лучший прогноз, так как страдает другой участок сердечной мышцы.
Вторые и последующие случаи инфаркта миокарда могут иметь разные очаги поражения – обширные и мелкие. Приступ протекает сложнее, особенно у пожилых людей, процент летального исхода выше. Но симптоматика выражена слабее, а иногда вовсе отсутствует. Это случается потому, что пораженный участок сердечной мышцы становится нечувствителен. К тому же вторичные приступы, как правило, бывают атипичной формы: аритмический, абдоминальный, астматический.
Лечение
Лечение инфаркта миокарда должно осуществляться в условиях реанимационного отделения с квалифицированным персоналом и специальным оборудованием. Но начинать оказание помощи следует еще на догоспитальном этапе.
Делает это обычно бригада скорой помощи.
После снятия ЭКГ и установления предположительного диагноза следует:
- положить под язык таблетку «Нитроглицерина»;
- дать выпить 300 мг «Аспирина»;
- ввести наркотические анальгетики для устранения болевого синдрома;
- при необходимости использовать внутривенное введение антиаритмических средств;
- произвести реанимационные мероприятия при развитии остановки сердца и наступлении клинической смерти.
Больше о том, как правильно оказывать неотложную помощь пациенту с инфарктом читайте здесь.
Медикаментозная терапия
После поступления больного я и мои коллеги проводят оказание помощи, согласно установленному протоколу. Все мероприятия направляются на купирование боли, ограничение области некроза, предупреждение развития осложнений, восстановление кровотока по венечным артериям.
Лечение инфаркта миокарда начинается с устранения болевого синдрома. Так как обычные препараты в данном случае неэффективны, врачи используют внутривенное введение наркотических анальгетиков «Промедола» или «Морфина». Это помогает нормализовать эмоциональное состояние человека, снизить частоту пульса и выровнять давление. Когда снимаются неприятные ощущения, снижается вероятность наступления рефлекторного кардиогенного шока.
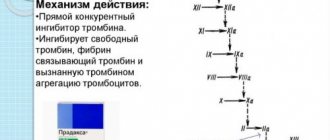
Острый инфаркт миокарда представляет собой коронарный тромбоз. Поэтому пациенту вводят прямой антикоагулянт, тем самым выполняя ему процедуру тромболизиса — растворения кровяного сгустка.
Современным и самым эффективным подходом считается проведение процедуры стентирования, которая позволяет мгновенно восстановить кровоток в пораженном сосуде сердца. После этого назначается «Клопидогрель» с «Ацетилсалициловой кислотой» на протяжении 2 лет для предупреждения агрегации тромбоцитов и развития повторного приступа.
Использование бета-блокаторов позволяет снизить нагрузку на сердце, а также предупредить развитие аритмии. Лечение инфаркта миокарда обязательно включает в себя пролонгированные нитраты («Кардикет»). Они позволяют путем расширения коронарных сосудов улучшить приток крови к сердцу и ограничить зону некроза.
Важным моментом является назначение высоких доз статинов («Розувастатин» до 40 мг, «Аторвастатин» до 80 мг) — препаратов . Их применение позволяет снизить степень воспалительной реакции.
Симптомы инфаркта миокарда и их особенности также учитываются во время лечения. Пациенту при выраженном беспокойстве даются седативные средства, если давление остается высоким используются гипотензивные лекарства.
Хочу заметить, что лечение после инфаркта не заканчивается. Пациенту в течение всей жизни нужно будет принимать кроворазжижающие средства и препараты для снижения холестерина (статины). О том, как правильно проходить реабилитацию после приступа читайте здесь.
Хирургические методы
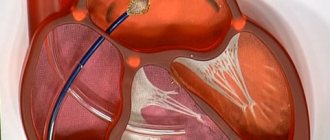
При отсутствии эффективности от лечения и с целью предупреждения повторного развития инфаркта на том же самом участке применяются такие операции:
- Аорто-коронарное шунтирование. Заключается в восстановлении прохождения крови по сердечным артериям путем создания искусственного анастомоза.
- Балонная ангиопластика. В просвет сосуда вводится трубочка с шариком на конце. Дойдя до точки приложения, его надувают и прижимают атеросклеротическую бляшку к стенке, восстанавливая нормальный кровоток.
Жизнь после инфаркта
В настоящее время коронарная недостаточность и инфаркт миокарда являются одной из главных причин смерти и инвалидности среди населения большинства индустриально развитых стран. По мнению экспертов ВОЗ, в ближайшие десятилетия смертность от сердечно-сосудистых заболеваний будет неуклонно увеличиваться. В Беларуси ситуация с сердечно-сосудистыми заболеваниями, в целом, и инфарктом миокарда, в частности, также вызывает тревогу.
Ежегодно только в городе Минске регистрируется более 4000 случаев этого заболевания, из них до 25% — люди трудоспособного возраста. По данным городского кардиологического Центра, 90% пациентов трудоспособного возраста, как правило, возвращаются к трудовой деятельности, из них в полном объёме и в прежней профессии – 35%.
Это значит, что инфаркт сам по себе – не приговор, и жизнь после него продолжается, но она вносит коррективы в мышление пациента, его образ жизни, отношение к себе и к окружающим.
ЧТО ПРЕДСТАВЛЯЕТ СОБОЙ ИНФАРКТ МИОКАРДА,
КАКИЕ ПСИХОЛОГИЧЕСКИЕ ПРОБЛЕМЫ ВОЗНИКАЮТ У ПАЦИЕНТА
И КАК ИХ ПРЕОДОЛЕВАТЬ
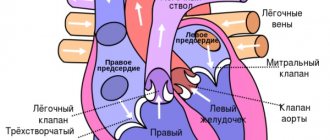
Инфаркт миокарда – острая и наиболее тяжёлая форма ишемической болезни сердца, при которой происходит гибель участка сердечной мышцы в результате закупорки коронарной артерии, снабжающей его кровью.
Сам по себе инфаркт миокарда является тяжелейшим стрессом для пациента. В него вселяется постоянный страх перед возможным повторением сердечного приступа.
Больного постоянно преследуют:
Внутренняя напряжённость — беспокойство за исход заболевания, за благополучие семьи, за работу, за дальнейший прогноз. В этом случае нужно обратиться к психотерапевту, к психологу, которые помогут успокоиться и успокоить взволнованных родственников.
Страх развития повторного инфаркта миокарда и внезапной смерти «от сердечного приступа». Тревога усиливается при физическом напряжении, при выходе из дома или при удалении от места, где может быть оказана медицинская помощь. Такие пациенты должны расхаживаться постепенно, ежедневно наращивая километраж, в первые дни выходить на улицу в сопровождении, при себе иметь нитроглицерин.
Неоправданное беспокойство за своё здоровье. Пациенты часто и без оснований подсчитывают пульс, измеряют артериальное давление, посещают различных специалистов. В такой ситуации необходимо побеседовать со своим лечащим врачом, психологом, психотерапевтом, переключить внимание на другие события в жизни, чтобы отвлечь внимание от необоснованных страхов.
Синдром психастении — человека одолевает общая слабость, ощущение постоянной усталости, раздражительность, нарушение сна, снижение работоспособности. Может быть подавленное настроение, апатия, чувство безнадёжности, плаксивость – синдром депрессии. В этих случаях необходимо обратиться к психотерапевту. Пациенту необходимо объяснить, что инфаркт – это не приговор.
Нечасто, но бывают и случаи «отрицания болезни», когда пациент отказывается верить, что у него серьёзное заболевание, игнорирует рекомендации врача. Следует помнить, что для пациента, перенесшего инфаркт миокарда, одинаково опасны как переоценка тяжести своего состояния, так и его недооценка.
МЕТОДЫ РЕАБИЛИТАЦИИ БОЛЬНОГО
Имеющиеся в настоящее время методы реабилитации (восстановительного лечения) пациентов после инфаркта миокарда можно объединить в две группы: немедикаментозные и медикаментозные.
Немедикоментозные методы лечения – подразумевают, прежде всего, изменение образа и стиля жизни. Сюда входит:
Отказ от курения. Прекращение курения в течение двух лет приводит к снижению риска коронарной смерти на 36%.
Нормализация массы тела. Для оценки соответствия веса и роста используют показатель индекса массы тела. Для того чтобы рассчитать свой индекс массы тела (ИМТ), надо вес в килограммах разделить на рост в метрах, возведённый в квадрат, в соответствии с формулой:
ИМТ= вес (кг)/рост (м²)
Нормальные значения индекса – 20-25 кг/м². Увеличение индекса до 25-30кг/м² указывает на наличие избыточной массы тела, более 30 кг/м² — на ожирение.
Изменение характера питания. Основной целью диеты является снижение уровня холестерина и других атерогенных липидов крови при сохранении физиологической полноценности пищевого рациона.
Необходимо отдать предпочтение диете с низким содержанием насыщенных жиров и холестерина, достаточным количеством овощей, фруктов, зерновых продуктов, которые обеспечат организм необходимыми витаминами, минеральными веществами, волокнами (клетчаткой) и сложными углеводами. Сюда входит:
Регулярное потребление разнообразных овощей и фруктов – не менее 400 г.
Умеренное потребление молочных продуктов — (0,5-1%-ой жирности) молоко, сыры с низким (20%) содержанием жира, обезжиренные творог, йогурты, пахта.
Отдавать предпочтение рыбе, в том числе жирной (треска, пикша, камбала, сельдь, сардина, тунец, лосось). Рыба должна присутствовать в пищевом рационе не менее 2-3-х раз в неделю.
Из мясных продуктов выбирать мясо без прожилок жира: индейка, курица, телятина, дичь, кролик, молодая баранина.
Употреблять не более 2-3-х яиц в неделю. Ограничивать потребление желтков.
Рекомендуемые напитки: чай, чёрный кофе, вода, безалкогольные напитки без сахара.
Сахар употреблять только в умеренных количествах, поваренной соли — менее 5 граммов в сутки.
Ограничить (лучше совсем отказаться) употребление алкогольных напитков — менее 30 граммов чистого алкоголя для мужчин и 20 граммов для женщин в сутки.
Рациональное питание должно сочетаться с систематическими физическими тренировками. Под воздействием физических тренировок умеренной интенсивности отмечается снижение общей смертности на 23% и внезапной смерти на 37% у больных, перенесших в прошлом инфаркт миокарда.
К физической активности относятся и бытовые нагрузки: ведение домашнего хозяйства, сезонная работа в саду или на огороде, подъём по лестнице пешком вместо того, чтобы пользоваться лифтом, путь на службу и домой пешком и т.п.
Перед началом физических занятий следует поговорить с врачом! Надо всегда помнить, что наряду с положительным влиянием, неадекватные физические нагрузки могут привести к развитию тяжёлых осложнений в течении заболевания.
Невозможно дать единую рекомендацию для всех пациентов по срокам возобновления половой жизни. В подавляющем большинстве случаев это один-полтора месяца от даты инфаркта. Но лучше все-таки проконсультироваться по этому вопросу с лечащим врачом.
Знать и контролировать артериальное давление. У перенесшего инфаркт миокарда, оно должно быть 120/80 мм. рт. ст.
Медикаментозное лечениеишемической болезни сердца и инфаркта миокарда включает:
Первое и основное правило – это постоянный приём лекарственных средств. «И самое лучшее лекарство не поможет больному, если он отказывается его принимать». Сервантес (1547 – 1616г.г.).
Второе правило – это правило комбинированной терапии.
Пациентам, перенесшим инфаркт миокарда, одновременно назначают несколько лекарств различного механизма действия. Как минимум, они должны принимать пять лекарственных средств, четыре из которых (кроме второго – пожизненно):
Ацетилсалициловая кислота способствует уменьшению образования сгустков крови в сердце и сосудах и является основой профилактики артериального тромбоза. Регулярный приём препаратов ацетилсалициловой кислоты снижает риск развития повторного инфаркта миокарда в среднем на 23%.
Клопидогрель – оказывает антитромбоцитарный эффект, как и аспирин, требует обязательного приема не менее 12 месяцев после перенесенного инфаркта миокарда.
Статины — препараты, снижающие уровень холестерина в крови, безопасны при длительном применении, хорошо переносятся большинством больных, уменьшают риск атеросклеротических сердечно-сосудистых осложнений.
Бета-блокаторы прерывают сигналы, которые организм посылает сердцу при физической нагрузке и эмоциональном стрессе, уменьшают риск внезапной смерти, повторного инфаркта миокарда и увеличивают продолжительность жизни больных, перенесших инфаркт миокарда
Ингибиторы АПФ – препараты, препятствующие развитию сердечной недостаточности, увеличивающие продолжительность и улучшающие качество жизни больных, перенесших инфаркт миокарда.
РЕКОМЕНДАЦИИ БОЛЬНЫМ В ПОВСЕДНЕВНОЙ ЖИЗНИ
Изменение образа жизни подразумевает изменение своих, ранее установившихся, правил и привычек.
Начинайте утро так, чтобы у Вас было время позавтракать в спокойной обстановке и принять лекарства. Некоторые из лекарств (например, нитраты) должны приниматься за 20-30 минут до выхода из дома.
Выходите из дома заранее, чтобы Вы могли постоять несколько минут у подъезда, особенно в холодное время года.
Избавьтесь от привычки начинать ходьбу с быстрого темпа. Дайте сердцу время привыкнуть, адаптироваться к заданному ритму.
Откажитесь от привычки спешить, бежать за уходящим транспортом так, как будто это последний в Вашей жизни автобус (троллейбус).
Где бы Вы ни находились (дома, на работе, в гостях, в лесу, на даче и т.д.), необходимо иметь при себе нитроглицерин (таблетки, капсулы, спрей).
Если Вы уезжаете из дома на любой, даже непродолжительный срок, надо иметь при себе необходимый запас принимаемых Вами лекарств, для того, чтобы чувствовать себя в безопасности и не создавать ненужных проблем окружающим.
Желательно, чтобы в Вашем портмоне (сумочке, в «бардачке» автомобиля и т.д.) была последняя электрокардиограмма, которую Вам сделали на приёме у врача. Никто не знает, где Вам может понадобиться медицинская помощь, и тогда старая «плёнка» окажет хорошую услугу Вашему сердцу.
Помните! Самое важное правило успешного лечения и восстановления после инфаркта – сотрудничество врача и пациента.
Знайте! Следуя изложенным рекомендациям, Вы можете после инфаркта жить долго и качественно!
Автор: Евтух О.В. – заведующая амбулаторно-
поликлиническим отделом ГКЦ
Редактор: Арский Ю.М.
Компьютерная верстка и оформление: Згирская И.А.
Ответственный за выпуск: Тарашкевич И.И.
Комитет по здравоохранению Мингорисполкома
УЗ «2-я городская клиническая больница»
Городской Центр здоровья
Минск-2012
Клинический случай
В стационар ко мне поступил пациент, у которого отмечались сильные боли за грудиной и другие типичные симптомы инфаркта миокарда. Был направлен из поликлиники, где была сделана кардиограмма, на которой обнаружился крупноочаговый некроз в острой стадии развития по передней стенки левого желудочка. Отмечает, что в последнее время наблюдались предвестники инфаркта – приступы стенокардии становились сильнее, плохо купировались «Нитроглицерином».
Пациент был направлен на чрескожное коронарное вмешательство — стентирование. На вторые сутки после процедуры больной чувствовал себя уже гораздо лучше, в связи с чем он был переведен в общее кардиологическое отделение. Были выданы рекомендации: соблюдать диету с ограничением жидкости и соли, а также исключением жирных блюд и продуктов с высоким содержанием холестерина, пожизненное применение «Аспирина» и статинов, адекватная физическая реабилитация.