Описание болезни
Мои пациенты на первичном приеме часто задают вопрос: «Что такое нестабильная стенокардия: синдром, отдельное заболевание или стадия обострения хронической ИБС?» Наиболее точным будет следующее определение: это остро возникшая ишемия миокарда, которая не приводит к некрозу, то есть гибели, клеток сердца.
Внезапное развитие симптоматики схоже с клиникой инфаркта, поэтому в современной кардиологии нестабильная стенокардия входит в понятие острого коронарного синдрома (код по МКБ-10 — I20.0). Этот диагноз «рабочий», экстренный и должен быть уточнен в ближайшие часы после поступления пациента в стационар. Окончательное слово тут за лабораторными анализами: если маркеры некроза миокарда повышены — это инфаркт, если нет — нестабильная стенокардия.
Этиология
В основе нестабильной стенокардии, впрочем, как и любой другой формы ИБС, лежит атеросклероз — отложение холестерина в стенке сосуда, приводящее к образованию бляшек. Они могут расти и проникать внутрь ее, что в конечном итоге приведет к сужению артерий и, как результат, гипоксии (кислородному голоданию клеток). Клиника особенно четко проявляется при увеличении частоты сердечных сокращений, например при быстрой ходьбе, подъеме по лестнице.
К нестабильной стенокардии приводит ранимая атеросклеротическая бляшка: мембрана, покрывающая ее липидное ядро, истончается под действием разных факторов. Это запускает цепь реакций — воспаление, тромбообразование. Характерный клинический симптом — боль, которая сопровождается низкой переносимостью нагрузок, одышкой.
Лечение МВС
Лечение МВС включает стандартную терапию ИБС: β-адреноблокаторы, нитраты, антагонисты кальция, статины, дезагреганты, препараты второй линии (ингибиторы ангиотензинпревращающего фермента (АПФ), никорандил, ивабрадин, ранолазин, триметазидин), немедикаментозные методы лечения (стимуляция спинного мозга, психотерапия) [37].
Традиционные антиангинальные препараты назначают на первых этапах лечения. Короткодействующие нитраты рекомендуют для купирования ангинозных приступов, но они часто не оказывают эффекта. Так, только менее 50% пациентов отмечали улучшение состояния при использовании сублингвального нитроглицерина. И наоборот, сообщается, что никорандил, открывающий калиевые АТФ-каналы и обладающий нитратоподобным действием, оказывает положительный эффект при МВС [38].
У пациентов с доминирующей симптоматикой стенокардии напряжения рациональной представляется терапия β-адреноблокаторами, которые доказанно устраняют симптомы стенокардии. Это препараты первого выбора, особенно у больных с очевидными признаками повышенной адренергической активности (высокой частотой пульса в покое или при физической нагрузке) [39]. Однако пациентам с микрососудистым или эпикардиальным спазмом следует соблюдать осторожность при использовании β-адреноблокаторов (особенно тех, у которых отсутствуют вазодилатирующие свойства), поскольку эти препараты могут усиливать коронарную вазоконстрикцию, маскируя α-адренорецепторы в коронарных сосудах [37].
Другим препаратом, снижающим потребность миокарда в кислороде благодаря его урежающим частоту сердечных сокращений эффектам, является ивабрадин [40]. Антагонисты кальция как препараты первой линии показаны в случае вариабельности порога стенокардии напряжения, особенно при ангиоспастическом генезе ишемии миокарда. Пациентам с клиникой МВС и нарушениями липидного обмена показаны статины, которые, как известно, положительно влияют на эндотелиальную функцию. Ингибиторы АПФ улучшают переносимость физической нагрузки и облегчают симптомы стенокардии [41]. Известно положительное влияние ранолазина на эндотелиальную функцию. В работе E. Rayner-Hartley et al. [42] оценивалось влияние ранолазина на качество жизни пациентов с тяжелой рефрактерной стенокардией, вызванной МВС. Пациенты получали ранолазин в дозе 1000 мг/сут совместно с сулодексидом в течение 4 нед. Применение ранолазина позволило улучшить качество жизни и уменьшить количество обращений за медицинской помощью. С целью коррекции эндотелиальной дисфункции также применяется триметазидин, улучшающий метаболизм кардиомиоцитов при ишемии миокарда. В исследовании С.А. Болдуевой и соавт. [43] показана эффективность применения у больных МВС, помимо стандартной антиангинальной терапии, триметазидина с улучшением клинической картины, качества жизни, перфузии миокарда и функции эндотелия.
К сожалению, традиционная терапия МВС не всегда эффективна, качество жизни из-за болевого синдрома остается низким, пациентов часто госпитализируют. Поэтому всем пациентам с МВС необходима активная коррекция традиционных факторов риска, таких как гипертония, сахарный диабет, курение, ожирение, малоподвижный образ жизни, гиперлипидемия.
Симптомы нестабильной стенокардии
Большинство пациентов приходят ко мне на прием с типичным набором жалоб и признаков.
К ним относятся:
- боль за грудиной или в области сердца (иногда в эпигастрии, спине, шее);
- дискомфорт возникает при минимальной физической активности и даже в покое;
- «Нитроглицерин» (симптоматическое средство) не помогает.
Наглядный пример из практики: если раньше у пациента боль возникала при подъеме на четыре этажа и снималась нитратами (признак стенокардии), при нестабильной форме симптом появляется уже после одного лестничного пролета, требует двух-трех доз «Нитроглицерина» и не всегда проходит полностью.
Своим пациентам в качестве обследования я советую выполнить электрокардиограмму, УЗИ сердца, провести забор крови на маркеры некроза миокарда.
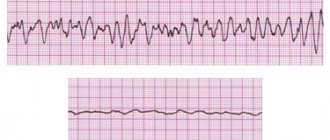
На ЭКГ изменения будут видны во время приступа: депрессия сегмента ST, отрицательный зубец Т, также возможна аритмия. В межприступный период пленка может быть нормальной.
На УЗИ мы ищем зоны нарушенной сократимости миокарда, которые свидетельствуют об ишемии.
Классификация
В клинической практике я (как и большинство кардиологов) пользуюсь классификацией нестабильной стенокардии по Браунвальду (C. Hamm, E. Braunwald).
Она помогает:
- оценить тяжесть состояния пациента;
- выявить риск развития у него инфаркта миокарда и внезапной смерти; определить, в какое отделение (блок интенсивной терапии, кардиология) госпитализировать больного и как проводить его лечение.
В классификации используется 2 параметра: срок появления боли и условия.
По сроку:
- I класс — включает впервые возникшую и прогрессирующую стенокардию. Болевой синдром у такого пациента развился первый раз в жизни или изменилась характеристика ранее имевшихся приступов. Симптомы появились за 1—2 месяца до момента обращения.
- II класс — ангинозные приступы возникли 4 недели назад, но за последние 2 дня состояние здоровья не ухудшилось.
- III класс — это остро возникшая загрудинная боль, которую пациент отмечает в последние 1—2 дня, но никак не раньше.
В зависимости от условий различают также 3 класса:
- А — вторичная нестабильная стенокардия. Эта форма возникает под действием внешних факторов, не имеющих непосредственного отношения к сердцу: анемия, тиреотоксикоз, лихорадка, гипертония, инфекции и т. д. Например, неделю назад у одного из моих пациентов возник болевой синдром без видимого поражения коронарных сосудов, а по общему анализу крови я определила у него снижение количества эритроцитов и уровня гемоглобина. За неделю до обнаружения нестабильной стенокардии был эпизод желудочно-кишечного кровотечения.
- В — первичная нестабильная стенокардия. Причина этой формы — в истончении покрышки атеросклеротической бляшки, ее ранимости; врачи называют такой вариант «истинной ангиной» (нет действия внешних (внесердечных) факторов).
- С — постинфарктная стенокардия. Самый неблагоприятный вариант заболевания, развивается в первые 2 недели после сердечного приступа. У таких пациентов очень высокий риск внезапной смерти.
Риск внезапной смерти и других фатальных осложнений с классом стенокардии повышается: от минимального при IA (возможен амбулаторный вариант лечения) до максимального при IIIC (блок интенсивной терапии).
Так как нестабильная стенокардия считается одним из вариантов острого коронарного синдрома без подъема ST, для оценки прогноза и риска сердечно-сосудистой смерти я рекомендую использовать шкалу GRACE (Global Registry of Acute Coronary Events). Именно градация тяжести состояния в баллах должна играть решающее значение в выборе тактики лечения (интервенционное вмешательство или медикаментозный вариант), а не клиническая картина заболевания: высокий балл — обоснование для экстренной коронароангиографии.
Формы патологии
Используемая кардиологами классификация нестабильной стенокардии учитывает сроки проявления первичных симптомов заболевания.
| Форма стенокардии | Описание |
| Впервые возникшая | Болевой синдром развивается на фоне многолетнего бессимптомного течения болезни. Боль возникает в периоды физической активности пациента. С течением времени растут частота и интенсивность приступов |
| Прогрессирующая | В течение месяца отмечается резкое увеличение числа приступов. Болевой синдром развивается в состоянии покоя. Течение болезни осложняется аритмией и функциональным расстройством левого желудочка |
| Спонтанная | Характеризуется единичными приступами, которые не связаны с физической активностью пациента. Продолжительность острой фазы составляет не менее 15 минут. ЭКГ позволяет выявить признаки ишемии, но некроз кардиомиоцитов не развивается |
| Вариантная | Нестабильная стенокардия проявляется при нахождении пациента в состоянии покоя. Приступы длятся более 10 минут. Кардиалгия проявляется регулярно, в одинаковый временной интервал. Между приступами пациент может осуществлять любую физическую активность без последствий |
| Постинфарктная | Развивается спустя несколько дней после инфаркта миокарда. Характеризуется обширной зоной некроза при неблагоприятном течении. Нестабильная стенокардия этой формы требует оказания неотложной помощи |
Совет врача
Если у вас на фоне полного здоровья стали возникать приступы давящего, сжимающего дискомфорта за грудиной, одышка при ходьбе, снизилась толерантность к физической нагрузке (вы поднимаетесь на пятый этаж с остановками), появилось жжение в области желудка, которое не зависит от приема пищи, я настоятельно советую срочно обратиться к доктору или вызвать скорую помощь! Впервые возникшая стенокардия может привести к инфаркту, поэтому нельзя недооценивать опасность этих симптомов.
Каков алгоритм оказания помощи до приезда медицинской бригады?
Уложить пациента, обеспечить покой, доступ воздуха, дать разжевать таблетку ацетилсалициловой кислоты, если есть — рассосать «Нитроглицерин», положив его под язык.
Что должна сделать скорая по прибытии на вызов (догоспитальный этап)?
- Обезболить пациента наркотическими анальгетиками.
- Ввести антикоагулянт («Гепарин»).
- Дать нагрузочную дозу второго антиагреганта («Клопидогрел», «Тикагрелор», «Прасугрел»).
- Начать инфузию «Нитроглицерина» с учетом уровня артериального давления.
- Ввести бета-блокаторы внутривенно.
- При необходимости (низкая концентрация газа в крови) начать ингаляцию кислородом.
Чем отличается нестабильная от стабильной
Стабильная и нестабильная формы стенокардии могут чередоваться у одного и того же пациента. Дифференциальная диагностика (различие) между ними заключается в характере и длительности болевых ощущений, провоцирующем факторе и реакции на «Нитроглицерин».
У пациентов со стабильной стенокардией ангинозные («ангина» — латинское название болезни) приступы возникают при выполнении одной и той же физической работы и купируются после приема «Нитроглицерина» или прекращения нагрузки. Больные привыкают к этому: они знают, какие действия могут вызвать приступ, и заранее принимают лекарство.
При нестабильной стенокардии эпизоды боли:
- возникают чаще;
- длятся дольше;
- провоцируются минимальной нагрузкой или развиваются во время отдыха;
- не всегда прекращаются после приема «Нитроглицерина».
Эти симптомы должны вызвать тревогу у больного, так как говорят о нестабильности бляшки и угрозе инфаркта.
Случай из практики
В приемное отделение обратился мужчина 56 лет с жалобами на боль за грудиной жгучего характера и сердцебиение. В процессе опроса выяснилось, что он 2 дня отмечает дискомфорт в грудной клетке при поднятии тяжестей (симптом списывался больным на изжогу) и ходьбе в ускоренном темпе. Приступов тахикардии раньше не было. На электрокардиограмме: фибрилляция предсердий с частотой сокращений около 130 ударов в минуту, косонисходящая депрессия сегмента ST до 2 мм в отведениях II, III, aVF.
Пациент госпитализирован в отделение реанимации с диагнозом острого коронарного синдрома без подъема сегмента ST. Персоналом были взяты анализы, начато медикаментозное лечение. После введения «Нитроглицерина» боль уменьшилась. По шкале GRACE оценка составила 150 баллов. Выполнена коронароангиография, на которой был определен стеноз правой венечной артерии до 90 %, в связи с чем пациенту имплантировали стент. После процедуры спонтанно восстановился синусовый ритм. Маркеры некроза миокарда оказались не повышены, что позволило исключить инфаркт. Формулировка окончательного диагноза: ИБС. Нестабильная стенокардия IIIB по Браунвальду. Стеноз правой коронарной артерии до 90 %.
Операция: баллонная ангиопластика ПКА с установкой стента. Осложнение основного заболевания: ОСН 0. Впервые возникшая фибрилляция предсердий, спонтанное восстановление синусового ритма.
Симптомы стенокардии у женщин и мужчин
Боли
Большинство пациентов отмечают следующие симптомы приступа стенокардии. Прежде всего, режущую, давящую боль в грудной клетке. Многие жалуются, что им «обжигает сердце» или «сжимает горло». При этом инстинктивно хочется прижать руку или кулак к груди. Зачастую боль мигрирует в левое плечо, шею, руку, лопатку. Она может нарастать или внезапно исчезнуть. Симптомы явно и отчетливо проявляются при нагрузках, когда у пациента диагностируется ИБС стенокардия напряжения ФК 2.
Боль может возникнуть после физического напряжения, стресса, на фоне повышенного артериального давления, при переедании. В ночное время – из-за духоты или низкой температуры воздуха. Часто приступ сопровождается аритмией.
Внешние симптомы и признаки стенокардии
Определить приступ по внешним проявлениям довольно просто. Обратите внимание на следующие признаки стенокардии: человек бледнеет, на лбу выступает пот, его лицо выражает страдание; пальцы рук теряют чувствительность, кисти холодеют; больной дышит прерывисто и редко; начало приступа сопровождается учащенным пульсом.
Лечение
Лечение нестабильной стенокардии включает в себя 2 задачи:
- улучшить прогноз пациента и снизить риск сердечно-сосудистых осложнений;
- снять симптоматику заболевания.
Я активно борюсь с «переназначением» лекарственных средств, поэтому в своей практике пользуюсь только теми, которые продлевают пациенту жизнь и повышают ее качество.
Для улучшения прогноза используются препараты, доказавшие эффективность и безопасность в крупных клинических исследованиях.
К ним относят:
- антиагреганты;
- статины;
- бета-блокаторы;
- ингибиторы АПФ.
Антиагреганты являются обязательной группой препаратов и используются для предотвращения закупорки сосудов. Стандарт лечения нестабильной стенокардии предполагает двойную антитромбоцитарную терапию (ДАТТ) до 12 месяцев после развития состояния. Длительность приема зависит от того, было ли вмешательство на коронарных артериях. На российском фармацевтическом рынке присутствуют следующие препараты для ДАТТ: ацетилсалициловая кислота, «Клопидогрель», «Тикагрелор», «Прасугрел». При назначении комбинации одним из компонентов в обязательном порядке будет «Аспирин», а выбор второго зависит от клинической ситуации.
Профилактический прием ингибиторов протонной помпы («Пантопразол», «Эзомепразол») для защиты желудка пациентам, получающим два антиагреганта, не показан. Исключением являются случаи, когда у человека был эпизод кровотечения или язвенная болезнь.
Нужны ли статины
Статины — самый обсуждаемый класс лекарств на просторах интернета. Многие утверждают, что они вредны, но доказательств этого факта нет. Действительно, существуют ситуации, когда назначение холестерин-снижающих средств неоправданно. Но, если врач имеет дело с ишемической болезнью сердца (в частности, с нестабильной стенокардией), он обязан назначить статин, так как препарат входит в национальные рекомендации лечения и международные протоколы.
Действие лекарства заключается не только в снижении уровня холестерина в крови, но и в стабилизации бляшки. Помимо этого, статины обладают противовоспалительным эффектом. Это очень важно, учитывая тот факт, что в основе атеросклероза лежат эндотелиальная дисфункция и системное воспаление. Доказано, что продолжительный прием высоких доз препарата способен привести к регрессу бляшки. Рекомендованными для применения являются: «Симвастатин», «Аторвастатин», «Розувастатин», «Питавастатин».
Бета-блокаторы оказывают противоишемическое действие, уменьшают ЧСС, удлиняют диастолу. Раннее их назначение при нестабильной стенокардии достоверно улучшает прогноз жизни у пациентов. Я часто применяю в практике «Метопролола сукцинат», «Бисопролол», «Карведилол».
Ингибиторы АПФ назначают пациентам с артериальной гипертензией, хронической сердечной недостаточностью или в случае перенесенного инфаркта миокарда. Положительный результат их действия заключается в предотвращении гипертрофии левого желудочка. При ИБС доказали свою эффективность «Периндоприл» и «Рамиприл».
Если говорить о препаратах для уменьшения симптоматики, то в случае с нестабильной стенокардией средствами выбора станут нитраты. В стационаре они вводятся внутривенно, доза принимается пациентом медленно, с ориентиром на уровень артериального давления.
Помимо медикаментозных методов лечения, широко применяются интракоронарные вмешательства — стентирование. Выявив гемодинамически значимый стеноз (сужение артерии более чем на 70 %) при коронарографии, можно в рамках одной процедуры выполнить установку стента. В измененный участок ставится металлическая конструкция, представляющая собой полую трубку ячеистой структуры. Такое чрескожное вмешательство защищает от тяжелой кардиоваскулярной катастрофы — инфаркта.
Клиническая картина и диагностика МВС
Для МВС характерна триада признаков: 1) типичная стенокардия, обусловленная физической нагрузкой, в сочетании или при отсутствии стенокардии покоя и одышки; 2) наличие признаков ишемии миокарда по данным электрокардиографии (ЭКГ), холтеровского мониторирования (ХМ), стресс-тестов при отсутствии других заболеваний сердечно-сосудистой системы; 3) неизмененные или малоизмененные коронарные артерии (стенозы артерий менее 50%) [21]. Приступы стенокардии могут возникать достаточно часто, до нескольких раз в неделю, но при этом иметь стабильный характер. Боли возникают как при физической нагрузке, эмоциональном стрессе, так и в покое и плохо купируются нитратами. Таким образом, МВС является формой хронической стенокардии и по МКБ-10 относится к коду I20.8 «Другие формы стенокардии».
Выделяют 4 клинических критерия, позволяющих заподозрить МВС [22]:
клиника ишемии миокарда: ангинозные приступы или эквивалентные симптомы (например, одышка) при нагрузке или в покое;
отсутствие обструкции коронарных артерий: сужение просвета артерии на 50% и менее или фракционный резерв кровотока более 0,8, по данным компьютерной томографии или инвазивной коронароангиографии;
объективное подтверждение ишемии миокарда (ишемические изменения на ЭКГ в момент приступа); ангинозная боль, ишемические изменения на ЭКГ и/или при эхокардиографическом исследовании (ЭхоКГ), снижение перфузии миокарда при нагрузочных пробах;
подтверждение микроваскулярных нарушений: резерв коронарного кровотока менее 2,0–2,5 (в зависимости от методики измерения); спазм микрососудов при ацетилхолиновой пробе (ишемические изменения на ЭКГ при отсутствии эпикардиального спазма); увеличение показателей сопротивления микрососудов; замедление коронарного кровотока при сумме баллов по шкале TIMI 25 и более.
При наличии всех 4 критериев диагноз МВС наиболее убедителен. Наличие 1-го и 2-го критериев говорит о возможности МВС, но диагностировать МВС можно, только получив объективные доказательства ишемии миокарда (критерий 3) или нарушения коронарной микрососудистой функции (критерий 4).
Диагностируется ишемия миокарда обычно при проведении нагрузочных тестов (чаще всего используются велоэргометрия (ВЭМ), тредмил-тест и 24-часовое ХМ) путем выявления горизонтальной депрессии сегмента ST более чем на 1 мм от точки J на ЭКГ [23]. Очень важно понимать, что диагноз МВС пациентам с болью в грудной клетке не должен ставиться только методом исключения по результатам коронароангиографии. Необходим комплексный подход с учетом всех неинвазивных и инвазивных методов исследования для верификации ишемии миокарда [24]. Клинические рекомендации предлагают следующий алгоритм подтверждения ишемии миокарда. Диагноз выставляется на основании совокупности жалоб, данных анамнеза (факторов сердечно-сосудистого риска), выявленной скрытой коронарной недостаточности. При подозрении на стенокардию рекомендуется по характеру боли в грудной клетке, возрасту и полу больного рассчитывать предтестовую вероятность ИБС [25]. Однако в ряде крупных исследований последних лет было показано, что такой подход приводит к существенному завышению риска ИБС и сопровождается назначением необоснованных дополнительных диагностических исследований.
Всем пациентам с подозрением на ИБС первым этапом проводится ЭКГ [26]. При неосложненной ИБС специфические признаки ишемии без нагрузки чаще всего отсутствуют. Единственным достаточно специфическим признаком является появление зубца Q после перенесенного инфаркта миокарда. Изолированные изменения зубца T малоспецифичны и чаще всего не учитываются. При проведении ЭКГ с нагрузкой специфическим признаком ишемии миокарда является горизонтальная или косонисходящая депрессия сегмента ST глубиной не менее 0,1 Мв, продолжительностью не менее 0,06–0,08 с от точки J в одном и более ЭКГ-отведениях. Признаками вазоспазма служит транзиторный подъем сегмента ST не менее чем на 0,1 Мв в двух и более отведениях [27]. Однако чувствительность метода снижается у пациентов с рубцовыми изменениями на ЭКГ, при внутрижелудочковых блокадах и гипертрофии левого желудочка (ЛЖ). Хочется отметить, что нагрузочная ЭКГ-проба на велоэргометре или тредмиле неинформативна при полной блокаде левой ножки пучка Гиса, наличии электрокардиостимулятора и синдроме WPW, при которых изменения сегмента ST невозможно интерпретировать. Кроме того, ложноположительные результаты часто обнаруживаются у пациентов с ЭКГ-изменениями в покое вследствие гипертрофии ЛЖ, электролитного дисбаланса, нарушений ритма и проводимости [28].
Всем пациентом с ИБС или подозрением на нее показано проведение ЭхоКГ, которая позволяет оценить систолическую и диастолическую функции ЛЖ, выявить клапанную патологию, исключить гипертрофическую кардиомиопатию, аневризму восходящего отдела аорты, врожденную патологию сердца [22, 26]. Однако при МВС локальные зоны гипокинеза на ЭхоКГ в покое не регистрируются ввиду многочисленности малых зон поражения, но одним из ранних признаков ИБС, а именно микрососудистой дисфункции, может быть нарушенная диастолическая функция ЛЖ [29]. Другими недостатками ЭхоКГ являются низкое качество визуализации базальных сегментов ЛЖ и получение ложноположительных результатов при патологических изменениях в верхушечной области [30]. Наличие у пациента тахикардии/аритмии значительно усложняет интерпретацию результатов ЭхоКГ. Следует отметить, что недостатком всех ультразвуковых методов исследования миокардиального кровотока является зависимость интерпретации от квалификации и опыта специалиста, выполняющего исследование. Чувствительность ЭхоКГ в покое при выявлении ишемии миокарда, по данным разных авторов, составляет 7,5–26,7%. Отсутствие такого признака, как нарушение регионарной и глобальной сократимости у пациентов с МВС, можно объяснить особенностями распространения ишемии, когда она ограничивается отдельными небольшими участками миокарда [31].
Согласно современным европейским и российским рекомендациям ХМ рекомендовано пациентам с болью в грудной клетке и подозрением на аритмию. ХМ в 12 отведениях может быть полезным при подозрении на вазоспастическую стенокардию. Диагностическая ценность данного метода для рутинного обследования больного с подозрением на ишемию миокарда невелика. Депрессия сегмента ST на ЭКГ в покое может быть расценена как признак транзиторной ишемии. Однако депрессия сегмента ST не связана с неблагоприятным прогнозом, не дает дополнительной информации по сравнению с нагрузочными тестами и часто даже не подтверждается как признак преходящей ишемии при проведении визуализирующих нагрузочных тестов. Следует отметить, что депрессия сегмента ST на ЭКГ в покое может быть обусловлена гипертрофией ЛЖ. В связи с этим ХМ не может быть использовано для достоверной диагностики ишемии миокарда, так как результаты исследования не исключают и не подтверждают ИБС, в т. ч. МВС [5, 22].
Нагрузочные тесты очень важны для верификации латентных форм ишемии миокарда путем провокации ишемии фармакологической или физической нагрузкой. Варианты нагрузочных проб разнообразны. В ходе их проведения повышается потребность миокарда в кислороде (тредмил-тест, ВЭМ, добутаминовая проба) или снижается доставка кислорода к миокарду (пробы с дипиридамолом и аденозином) [22, 29].
Тредмил-тест является более физиологичным методом и имеет преимущества перед ВЭМ благодаря возможности дозированно повышать нагрузку с использованием стандартного протокола Bruce до значений больших, чем при ВЭМ. Достоверным признаком ишемии миокарда при выполнении ВЭМ является горизонтальная или косонисходящая депрессия сегмента ST на 1 мм и более [5]. Вероятность диагноза ИБС приближается к 90%, если во время нагрузки депрессия сегмента ST ишемического типа достигает 2 мм и более и сопровождается типичным приступом стенокардии. ВЭМ показана только пациентам, способным выполнить адекватную физическую нагрузку на велотренажере. Следовательно, проведение ВЭМ невозможно, если у пациента имеются заболевания суставов или значимый стеноз артерий нижних конечностей. Из-за относительно низкой чувствительности ВЭМ при ИБС ее отрицательный результат также не исключает этого диагноза. Частота ложноположительных результатов достигает 15% [24, 25]. В многочисленных исследованиях сообщается о меньшей чувствительности ВЭМ и большей частоте ложноположительных результатов у женщин по сравнению с мужчинами. Чувствительность и специфичность тредмил-теста и ВЭМ примерно одинаковы. Ложноотрицательные тесты приводят к недооценке симптомов стенокардии.
По сравнению со стресс-нагрузочными ЭКГ-тестами стресс-ЭхоКГ более предпочтительна. Это один из самых информативных и дешевых методов неинвазивной диагностики ишемии миокарда, доказавший свою высокую диагностическую значимость [32]. Данный метод может быть применен с использованием всех стресс-агентов, обладает высокой чувствительностью (80–85%) и специфичностью (84–86%) в диагностике стенозов, превышающих 50%. Широко изучаются возможности радиоизотопных методов в выявлении МВС, но до сих пор они не стали рутинными ввиду их сложности и дороговизны [21].
Важное место в диагностике МВС занимает позитронно-эмиссионная томография (ПЭТ) сердца с проведением нагрузочных проб [33]. По мнению большинства специалистов, ПЭТ сердца в покое малоинформативна. Нарушение миокардиального кровотока возможно выявить только в условиях функциональной нагрузки, позволяющей обнаружить снижение кровотока в участках миокарда, обусловленное эндотелиальной дисфункцией или ангиоспазмом микроваскулярного русла [34]. Распределение радиофармпрепарата на фоне стрессорного воздействия позволяет выявить даже небольшие участки ЛЖ, в которых отмечается гипоперфузия миокарда. Существуют различные варианты нагрузочных проб: проба с физической нагрузкой на велоэргометре или тредмиле, фармакологическая проба с вазодилататорами, чреспищеводная кардиостимуляция и холодовая проба. В клинической практике при ПЭТ-перфузионных исследованиях с 13N-аммонием чаще всего применяется фармакологическая проба с аденозином. Согласно данным литературы ПЭТ с использованием фармакологических нагрузочных проб обладает высокой специфичностью (78–100%) и чувствительностью (87–97%) в диагностике ишемии миокарда [33, 34]. Метод ПЭТ подобно однофотонной эмиссионной компьютерной томографии (ОФЭКТ) предоставляет информацию о наличии или отсутствии ишемии миокарда, ее локализации и выраженности, рубцовых изменениях. В то же время ПЭТ, в отличие от ОФЭКТ, характеризуется более высоким качеством изображения, обладает уникальными возможностями по расчету кровотока (в мл/мин/г), что позволяет неинвазивно оценивать резерв кровотока и обеспечивает более низкую лучевую нагрузку. Однако ПЭТ в целом меньше используется из-за малой доступности и высокой стоимости. На сегодняшний день проводятся исследования, совмещающие метод ПЭТ с внутривенной фармакологической нагрузкой. В качестве нагрузки используется доступный на фармакологическом рынке радиофармпрепарат аденозинтрифосфат, он хорошо зарекомендовал себя как вазодилататор, имеет короткий период распада, редко вызывает побочные эффекты. Применение добутамина представляется нецелесообразным при МВС, так как ожидаемые эффекты снижения сократимости миокарда вследствие вызываемой им ишемии крайне редки, как и в случае применения стресс-ЭхоКГ [21, 23]. Постановка диагноза вазоспастической стенокардии осуществляется на основании транзиторных ишемических изменений сегмента ST во время приступа стенокардии (характерны подъемы сегмента ST во время приступа). Для исключения вазоспастической стенокардии возможно проведение при коронароангиографии провокации коронарного спазма [35] введением ацетилхолина хлорида [23]. Проба на ангиоспазм считается положительной, если возникают: а) ангинозный приступ; б) ишемические изменения на ЭКГ; в) выраженная вазоконстрикция эпикардиальных артерий [36]. Если проба с ацетилхолином сопровождается болью и ишемическими изменениями на ЭКГ, но нет спазма эпикардиальных артерий, то можно говорить о вазоконстрикции на уровне микроциркуляторного русла.
Прогноз: есть ли шанс выздороветь
Ответ на этот вопрос звучит неутешительно: абсолютного выздоровления достичь не удастся. Но не спешите впадать в панику. В XXI веке практически все заболевания имеют хроническое течение: гипертония, сахарный диабет, обструктивная болезнь легких и так далее. Причинами этих патологий являются не бактерии, с которыми врачи успешно научились бороться, а образ жизни и экологическая обстановка.
В основе ишемической болезни сердца лежит атеросклероз, который начинает развиваться с рождением человека. Нестабильная стенокардия — острое проявление этого процесса. Убрав симптоматику путем стентирования, мы не уничтожаем первопричину. Для предотвращения новых обострений необходим постоянный прием лекарств, которые мешают патологиям прогрессировать.
Все пациенты хотят свести к минимуму прием фармацевтических препаратов, и некоторые из них после наступления облегчения отменяют лечение. Выписка из стационара в их понимании означает свободу от лекарств, ведь боли уже нет. Увы, такое решение часто оборачивается против них тяжелыми последствиями — больничной койкой и угрожающими жизни осложнениями.
В завершение хочу добавить, что сердечно-сосудистые болезни не всегда можно победить, но их вполне реально предупредить. Контроль веса, отказ от курения, регулярная физическая активность, нормальный уровень холестерина и глюкозы помогут вам в борьбе за свое здоровье.
Важной частью моей работы является профилактическое просвещение пациентов. Каждый занимается своим делом, и мое — помогать людям избавиться от сердечных проблем. Поскольку сделать это можно только на ранних стадиях развития патологии или на этапе формирования предрасположенности к ней, я много внимания уделяю вопросам питания, образа жизни и скрининга. Только таким образом — сообща — мы сможем существенно укрепить здоровье нации.
Что такое стенокардия сердца?
Заболевание представляет собой самую распространенную форму ишемической болезни сердца. Опасность ее не стоит недооценивать, ведь на ее фоне довольно быстро развивается сердечная недостаточность. Недалеко и до инфаркта!
Болезнь развивается у мужчин после 55 лет, у женщин – после 64-х. Причина в частичном (на 50-70%) сужении коронарных артерий, питающих кровью сердечные ткани. Сужение происходит из-за отложения на стенках сосудов атеросклеротичных бляшек, образования тромбов. Они затрудняют кровообращение, сердце испытывает недостаток кислорода, питательных веществ. Особенно во время физического и эмоционального напряжения, когда сердечная мышца работает активно и требует больше кислорода. Артерии не способны удовлетворить ее потребность. Вот тогда вы и переживаете приступы боли.